 Մաշկի տուբերկուլոզային ախտահարումները ներկայացնում են կլինիկորեն ու ձևաբանորեն տարբեր հիվանդությունների խումբ, հիվանդություններ, որոնք պայմանավորված են մաշկի մեջ տուբերկուլոզի միկոբակտերիայի ներդրումով։ Մաշկի առաջնային տուբերկուլոզը (առաջնային տուբերկուլոզային շանկր և մաշկի սուր կորեկանման տուբերկուլոզ) հանդիպում է խիստ հազվադեպ։ Որպես կանոն մաշկի տուբերկուլոզը զարգանում է տուբերկուլոզով տառապող կամ նախկինում հիվանդացած մարդկանց մոտ որպես երկրորդային հիվանդություն։
Մաշկի տուբերկուլոզային ախտահարումները ներկայացնում են կլինիկորեն ու ձևաբանորեն տարբեր հիվանդությունների խումբ, հիվանդություններ, որոնք պայմանավորված են մաշկի մեջ տուբերկուլոզի միկոբակտերիայի ներդրումով։ Մաշկի առաջնային տուբերկուլոզը (առաջնային տուբերկուլոզային շանկր և մաշկի սուր կորեկանման տուբերկուլոզ) հանդիպում է խիստ հազվադեպ։ Որպես կանոն մաշկի տուբերկուլոզը զարգանում է տուբերկուլոզով տառապող կամ նախկինում հիվանդացած մարդկանց մոտ որպես երկրորդային հիվանդություն։
Տուբերկուլոզային ինֆեկցիայի այլ ձևերի, մասնավորապես թոքային ձևի համեմատ մաշկի տուբերկուլոզային ախտահարումները համեմատաբար սակավ են հանդիպում։ Ենթադրում են, որ նորմալ մաշկը հանդիսանում է անբարենպաստ միջավայր տուբերկուլոզի միկոբակտերիաների համար և, որ մաշկի տուբերկուլոզային ախտահարումների զարգացման համար անհրաժեշտ են հատուկ պայմաններ՝ կապված նրա բնականոն ֆիզիոլոգիական վիճակի խանգարման հետ։ Այդ խանգարումների բնույթը դեռևս անբավարար է ուսումնասիրված։ Սակայն կարծիքներ կան, որ նշանակություն ունեն մաշկում նյութերի, մասնավորապես ջրա-աղային փոխանակության խանգարումները, ինչպես նաև վիտամինային հաշվեկշռի իջեցումը։
Մաշկի տուբերկուլոզի որոշ ձևերի ժամանակ, անկասկած, դեր են խաղում անոթային խանգարումները՝ կանգային երևույթները, անոթների պատերի թափանցելիության ու կայունության փոփոխությունները։ Մաշկի տուբերկուլոզային ախտահարումների առաջացմանը նպաստում են կյանքի անբավարար սանիտարահիգիենիկ, կենցաղային ու արտադրական պայմանները, ոչ լիարժեք սնունդը, անբարենպաստ կլիմայական պայմանները, մասնավորապես անբավարար ուլտրամանուշակագույն ճառագայթումը, նախկինում տարած ինֆեկցիոն հիվանդությունները՝ կարմրուկը, քութեշը, կապույտ հազը և այլն։
Մաշկային տուբերկուլոզի ախտածնության մեջ, որպես նրա կլինիկական ձևերի բազմազանությունը բնորոշող գործոն, մեծ նշանակություն ունի մաշկի իմունակենսաբանական ռեակտիվության արտահայտվածության աստիճանը։ Մաշկի տուբերկուլոզով հիվանդների մեծ մասի մոտ ցայտուն արտահայտվում է տոլբերկուլինի նկատմամբ սպեցիֆիկ ալերգիկ ռեակցիան։ Պիրկեյի ռեակցիան մաշկային տուբերկուլոզով հիվանդների մոտ տալիս է պարզ դրական արդյունք 1-5-10% նոսրացված տուբերկուլինի նկատմամբ։
Մաշկի տուբերկուլոզային ախտահարումների զարգացման համար մեծ նշանակություն ունի հիվանդի տարիքը։ Մի շարք կլինիկական ձևերի համար (գայլախտ, սկրոֆուլոզային որքին, սկրոֆուլոդերմա) բնորոշ է հիվանդության սկիզբը մանկական ու պատանեկան հասակում, այն դեպքում, երբ մյուս ձևերը (ամրացող էրիթեմա, գորտնուկավոր տուբերկուլոզ) առաջանում են գերազանցապես չափահասների մոտ։
Համեմատաբար քիչ է պարզաբանված մաշկային տուբերկուլոզի այս կամ այն ձևի զարգացման համար մաշկի մեջ թափանցած տուբերկուլոզային միկոբակտերիաների քանակի ու որակի նշանակության հարցը։ Հայտնի է, որ միջին հաշվով դեպքերի 75-80 %-ում մաշկային տուբերկուլոզի օջախներում հայտնաբերվում է մարդկային տիպի միկոբակտերիա (typus humanus), 20-25%-ում եղջերավոր անասունների տիպի (typus bovinis) և միայն բացառիկ դեպքերում՝ թռչունների տիպի (typus gallinaceus) միկոբակտերիաներ։ Սակայն միկոբակտերիաների այս ֊կամ այն տիպը հատուկ չէ մաշկի տուբերկուլոզային ախտահարման որևէ որոշակի կլինիկական ձևին։ Մի շարք հեղինակներ նշում են, որ մաշկային տոլբերկոլոզի օջախներից արտադրվող միկոբակտերիաներն օժտված են թուլացած վիրուլենտությամբ։ Սակայն ավելի հավանական է այն ենթադրությունը, ըստ որի միկոբակտերիաների վիրուլենտությունը մաշկի տոլբերկուլոզի դեպքում հաճախ թուլացած է այն բանից, որ նրանք երկար ժամանակ գտնվում են իրենց համար անբարենպաստ այնպիսի միջավայրում, ինչպիսին մաշկն է։
Տուբերկուլոզային միկոբակտերիաները մաշկի մեջ են թափանցում՝ ամենից հաճախ արյան կամ ավշային ճանապարհով՝ ներքին օրգանների որևէ տուբերկուլոզային օջախից, կամ per.continuitatem տուբերկուլոզով ախտահարված այլ օրգաններից ու հյուսվածքներից (ավշային հանգույցներից, ոսկրերից)։ Առավել պակաս է դիտվում էկզոգեն վարակումը, այսինքն վնասված մաշկի մեջ միկոբակտերիաների՝ դրսից ընկնելու հետևանքով (տրավմա)։
Հնարավոր է և վարակում միկոբակտերիաների արտաքին ինքնապատվաստման ճանապարհով (ցուպիկները արտադրվում են տուբերկուլոզով հիվանդների խորխի, մեզի, կղանքի հետ)։
Տարբերում են մաշկի օջախային և տարածուն տուբերկուլոզ։
Մաշկի օջախային տուբերկուլոզ
Տուբերկուլոզային գայլախտը (lupus vulgaris) մաշկի տուբերկուլոզի ամենից հաճախ հանդիպող ձևն է։ Հիվանդությունն սկսվում է մանկական կամ պատանեկան հասակում, զգալիորեն պակաս՝ չափահասների մոտ, և աչքի է ընկնում չափազանց երկարատև ընթացքով՝ ախտահարման օջախների շատ դանդաղ, ծայրամասային աճմամբ։
Մաշկի մեչ առաջանում են յուրահատուկ թմբիկներ (լուպոմաներ)՝ գնդասեղի գլխիկից մինչ ոսպի մեծության, մերթ մաշկի մակերեսից ավելի կամ պակաս բարձրադիր, մերթ բոլորովին տափակ, ունենալով ոչ մեծ բծի տեսք։ Թմբիկներն ունեն գորշ վարդագույն գույն և փափուկ կոնսիստենցիա։ Ապակիով արտաճնշելիս (դիասկոպիա) թմբիկների տեղում մնում է դեղնագորշավուն բիծ (խնձորի դոնդողի ախտանշան), իսկ բութ զոնդով արտաճնշելիս գոյանում է փոսիկ (ձողիկի ախտանշան) կամ նրանք հեշտությամբ ծակվում են և արյունահոսում։ Սկզբում սերտորեն խմբավորված, նրանք հետագայում միաձուլվում են, վերածվելով ամատարած ինֆիլտրատի, որը ղանղաղորեն մեծանում է ծայրամասային աճի և ծայրամասում նորանոր թմբիկների ցանավորման միջոցով։ Բացի գայլախտի վերը նկարագրված հիմնական, այսպես կոչված, տափակ ձևից (l. v. planus), տարբերում են նրա մի քանի տարատեսակները։
L. v. psoriasiformis` աչքի է ընկնում գայլախտային ինֆիլտրատի մակերեսի վրա արծաթա-սպիտակ թեփերի կուտակումով, որի հետևանքով նմանեցվում է թեփատու որքինին։
L. v. tumidus՝ ուռուցքանման ձև. բնորոշվում է նրանով, որ գայլախտային ինֆիլտրատը գերաճում է և խիստ բարձրանում մաշկի մակերեսի վրա (ուռուցքի նման), միաժամանակ պահպանելով գայլախտային պալարիկին բնորոշ բոլոր հատկանիշները (փափկություն, գորշ մանուշակագույն գունավորում, խնձորի դոնդողի ախտանշան դիասկոպիայի ժամանակ)։
L. v. ulcerosus՝ խոցային ձև. առաջանում է գայլախտի օջախի վնասման և թարախածին ինֆեկցիայով բարդանալու հետևանքով։
Գայլախտային խոցերը մակերեսային են, ունեն հարթ, ծոպավոր գծագրություն, նրանց հատակը մանրահատիկավոր է, ծածկված է թարախային աղքատիկ արտադրությամբ և հեշտությամբ արյունահոսում է։ Տեղադրվելով մաշկի բաց տեղամասերում, նրանք ծածկվում են անհարթ թարախա-արյունային կեղևներով։ Հիվանդության սկզբնավորությունից ամիսներ անց գայլախտի օջախների կենտրոնում աստիճանաբար առաջանում են ապաքինման նշաններ։ Պալարիկները հարթվում են ու անհետանում, փոխարինվելով սպիտակ գույնի նուրբ, ատրոֆիկ սպիներով, որոնք ծալքավորվում են, հիշեցնելով ծխախոտի թուղթ։ Գայլախտի առանձնահատկությունը սպիների մեջ նոր գայլախտային պալարիկների առաջացման հնարավորությունն է։
Գայլախտն ունի բազմապիսի տեղակայում։ Ամենից հաճախ ախտահարվում է դեմքի, հատկապես քթի և այտերի, ականջի խեցիների և պարանոցի մաշկը։ Ոչ հազվադեպ գայլախտի օջախներ են առաջանում հետույքի վերին ու ստորին վերջույթների (ձեռնաթաթեր, ոտնաթաթեր) մաշկի վրա։
Քթի մաշկի, հատկապես լորձաթաղանթի միաժամանակյա ախտահարման դեպքում գայլախտային պրոցեսն իր հետագա զարգացման ընթացքում կարող է քայքայել ռունգերի ու քթի միջնապատի աճառը, որի հետևանքով քիթը կարճանում է, սրվում, ստանում թռչնի կտուցի տեսք։ Բարձիթող դեպքերում դեմքի մաշկի գայլախտը կարող է հանգեցնել կոպերի շրջման, բերանի բացվածքի նեղացման՝ զգալիորեն այլանդակելով հիվանդին։ Ականջի բլթակի վրա տեղակայվելիս կարող է ընդունել ուռուցքանման ձև։
Մատների մաշկի ախտահարման ժամանակ պրոցեսը կարող է տարածվել ստորադաս հյուսվածքների, վերնոսկրի ու ոսկրի վրա և առաջացնել վերջինների քայքայում (գայլախտի խեղող ձև՝ l. v. mutilans): Ոտնաթաթերի վրա տեղակայվելիս սրունքի ավշային անոթների հետագա ախտահարման հետևանքով կարող է զարգանալ փղախտ, որին երբեմն նպաստում է հիմնական հիվանդության բարդացումը կարմիր քամու կրկնվող բռնկումներով։
Բացի մաշկից, երբեմն մեկուսացած գայլախտը կարող է ախտահարել նաև քթի ու բերանի լորձաթաղանթները։ Քթի խոռոչի լորձաթաղանթի ախտահարումն արտահայտվում է փափուկ, անհարթ, կապույտ գույնի, հեշտ արյունահոսող և քայքայվող ու խոց առաջացնող ինֆիլտրատի գոյացումով։ Քթի միջնապատի լորձաթաղանթի վրա տեղակայվելիս պրոցեսն ավարտվում է նրա աճառային մասի քայքայումով ու ծակումով: Պետք է նկատի ունենալ, որ քթի լորձաթաղանթի ախտահարումը դեմքի մաշկի գայլախտային ախտահարման համար ոչ հազվադեպ լինում է ելքային։ Բերանի խոռոչում գայլախտային պրոցեսն ամենից հաճախ տեղակայվում է լնդերի ու կարծր քիմքի լորձաթաղանթի վրա ու արտահայտվում է սկզբում մանր, կորեկի հատիկի մեծության կապտակարմիր գույնի պալարիկների ցանավորումով։
Սերտորեն խմբավորվելով, նրանք լորձաթաղանթի ախտահարման տղամասին տալիս են յուրահատուկ հատիկային տեսք։ Հետագայում անընդհատ վնասման հետևանքով առաջանում է խոցոտում։ Խոցն ունի անկանոն, մանր-ժաներիզավոր գծագրություն, հատիկավոր հատակ, որը ծածկված է դեղնավուն փառով և հեշտությամբ արյունահոսում է։ Խոցի շուրջը երևում են առանձին թմբիկներ։ Լնդերի ախտահարման ժամանակ կարող է տեղի ունենալ ատամնաբների ոսկրային մասի ներծծում, ատամների մերկացում, տեղաշարժում ու անկում։
Գայլախտով հիվանդների ընդհանուր վիճակը սովորաբար լինում է միանգամայն բավարար։ Թոքերի ու մյուս օրգանների ակտիվ ախտահարումը նշվում է նրանց մոտավորապես 25%-ի մոտ և ունենում է բարորակ ընթացք։ Ծանր ձևերը պատահում են հազվադեպ։ Շատ հաճախ, հատկապես երեխաների մոտ, նկատվում են տուբերկուլոզային ադենիտներ։ Պիրկեի ռեակցիան, որպես կանոն, տալիս է դրական արդյունք։
Բարդություններ։ Գայլախտով հիվանդների մոտ նշվող հնարավոր բարդություններից է կարմիր քամին, որը սովորաբար լինում է դեմքի (քիթ, շրթունքներ) և ստորին վերջույթների (ուտնաթաթեր) մաշկի վրա։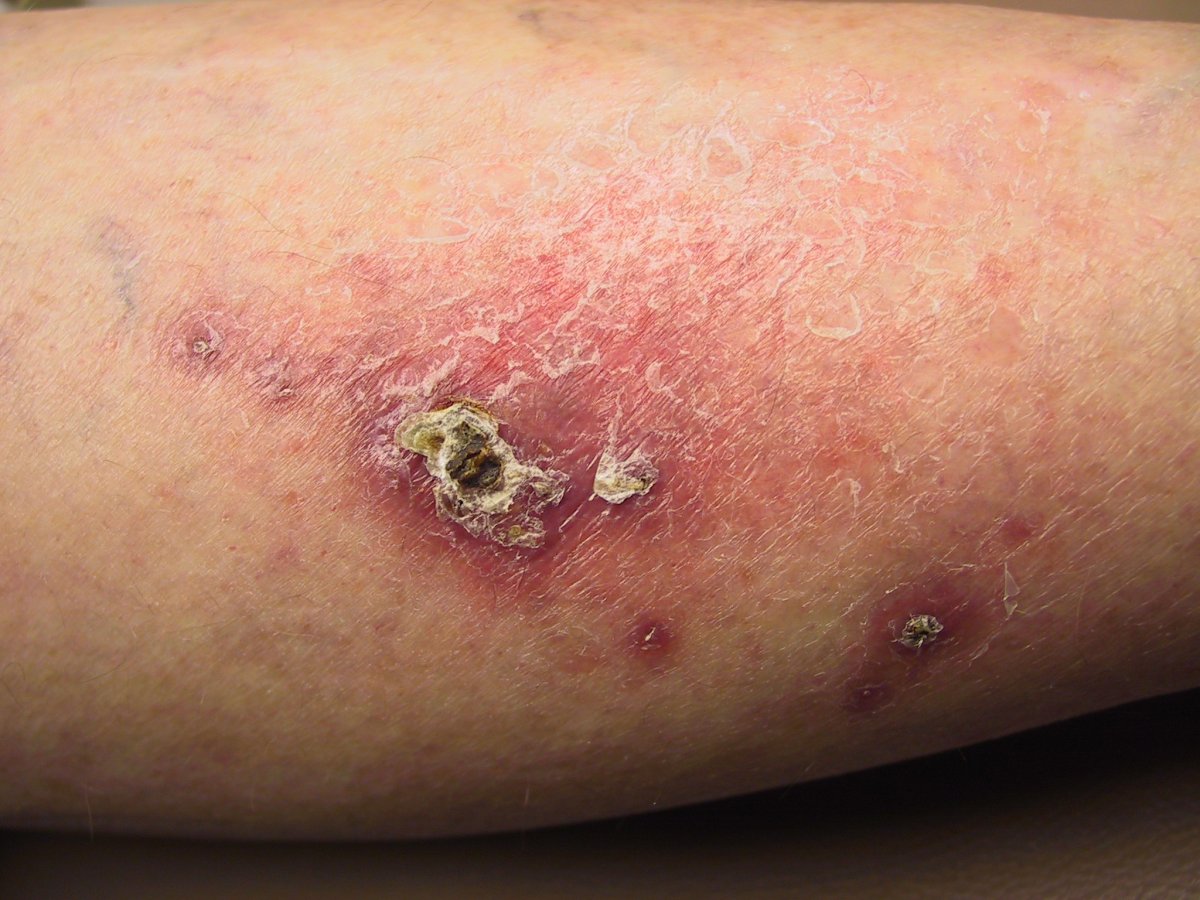
Ամենածանր բարդությունը մաշկային քաղցկեղի զարգացումն է (lupus carcinoma) գայլախտային ատրոֆիկ սպիների ֆոնի վրա։ Դիտվում է այն չափահասների մոտ, որոնք երկար տարիներ հիվանդ են, գրեթե որպես կանոն, դեմքի մաշկի գայլախտով։ Հյուսվածաախտարանությունը։ Տիպիկ դեպքերում նշվում է պալարիկների առաջացում դերմայում՝ կազմված էպիթելոիդ ու հսկա բջիջներից և շրջապատված լիմֆոցիտների շատ թե քիչ լայն գոտիով։
Պալարիկների լոռանման քայքայումը դիտվում է հազվադեպ։ Ավելի պակաս տիպիկ դեպքերում ինֆիլտրատը գրեթե ամբողջովին բաղկացած է լիմֆոիդ բջիջներից։ Տարածուն ինֆիլտրատի ընդհանուր զանգվածում միայն երբեմն հանդիպում են էպիթելոիդային ու եզակի հսկա բջիջների ոչ մեծ կուտակումները։ Դա վկայում է գայլախտային պրոցեսի ավելի սուր ընթացքի մասին։ Անոթների շուրջը նշվում է լիմֆոցիտներից ու պլազմատիկ բջիջներից բաղկացած ինֆիլտրատ, որը հաճախ ծակում է նրանց պատը։ Սոսնձատու և առաձիգ թելերը սպեցիֆիկ ինֆիլտրատի շրջանում քայքայվում են։ Վերնամաշկը ինֆիլտրատի վրա բարակած է, եղջերաշերտում նշվում են պարակերատոզի երևույթներ։ Առանձին դեպքերում (գորտնուկային ձև) կարող է լինել ականտոզ` էպիթելային ելունների զգալի լայնացումով։
Տուբերկուլոզային միկոբակտերիաները հյուսվածաբանական պրեպարատներում հայտնաբերվում են մեծ դժվարությամբ և շատ փոքր քանակով։ Ախտահարված հյուսվածքի պատվաստումը ծովախոզուկներին տալիս է դրական արդյունք։ Տարբերական ախտորոշման տեսակետից պետք է նկատի ունենալ. 1 ) պալարային սիֆիլիդը, որը աչքի է ընկնում պալարիկների ամուր կոնսիստենցիայով, նրանց օջախային դասավորմամբ` առանց հակման դեպի միաձուլումը, դիասկոպիայի ժամանակ դեղնագորշավուն գունավորման բացակայությամբ և ոչ թե համատարած, այլ խճանկարային սպիի գոյացումով՝ բաղկացած միմյանց սերտորեն հպվող, սակայն չմիաձուլվող առանձին մանր սպիներից, 2) բորի տուբերկուլոիդային ձևը, որը տարբերվում է գայլախտից մաշկի ախտահարման տեղամասում ցավային ու ջերմային զգայնության բացակայությամբ, 3) մաշկի լեյշմանիոզի տուբերկուլոիդային ձևը։ Այստեղ օգնում է հիվանդի անամնեզը և այն, որ թմբիկները տեղակպյվում են սպիի շուրջը, որը մնում է լեյշմանիոմների ապաքինումից հետո։
Գայլախտը ունի բազմապիսի ընթացք, բայց միշտ երկար է տևում՝ (տարիներ ու տասնյակ տարիներ)։ Առանց բուժման թողնված ախտահարման օջախը մի քանի տարիների րնթացքում կարող է մնալ ստացիոնար` չցուցաբերելով մեծանալու հակում։ Այլ դեպքերում ախտաբանական պրոցեսը աստիճանաբար, դանդաղորեն տարածվելով, ախտահարում է մաշկային ծածկույթի ավելի մեծ տեղամաս։ Կյանքի անբարենպաստ պայմանները, միջանկյալ հիվանդությունները (հատկապես սուր վարակիչ) վատթարացնում են գայլախտի ընթացքը, նպաստելով նրա առաջադիմելուն։
Մաշկի գորտնուկային տուբերկուլոզ
Մաշկի գորտնուկային տուբերկուլոզ (tuberculosis verrucosa cutis) դիտվում է ավելի պակաս, քան գայլախտը՝ ամենից հաճախ չափահաս տղամարդկանց մոտ։ Առաջանում է սովորաբար էկզոգեն վարակման հետևանքով՝ տուբերկուլոզով ախտահարված մարդկանց ու կենդանիների (եղջերավոր անասուններ) դիակների հետ շփվող անձանց, ախտաբանների, սպանդանոցներում աշխատողների մոտ, երբեմն էլ` ինքնապատվաստման հետևանքով։ Ախտահարումը տեղակայվում է գերազանցապես դաստակների ու ձեռքերի մատների, մեջքի, ավելի պակաս`ոտնաթաթերի վրա։
Մաշկային ախտահարումն սկսվում է ամուր, կապտակարմիր գույնի, խոշոր սիսեռի մեծության հանգույցիկների (պապուլաների) առաջացումով (դիակային պալարիկ)։ Պապուլան աստիճանաբար գերաճում է ու դառնում ամուր, տափակ վահանիկ, որի մակերեսին, սկսած կենտրոնական մասից, գոյանում են գորտնուկանման գերաճուկներ և հոծ, մոխրավուն գույնի եղջերային հաստացումներ, որի հետևանքով վահանիկի մակերեսը դառնում է անհարթ, խորդուբորդ։ Միայն ծայրամասում է մնում մանուշակակարմիր գույնի երիզ՝ չծածկված եղջերային հաստացումներով։ Երբեմն հիմնական օջախի մոտ գոյանում են նոր պապուլաներ ու վահանիկներ, որոնք աստիճանաբար միաձուլվում են։
Պրոցեսն առաջադիմում է ծայրահեղ դանդաղ, տարիներով։ Աստիճանաբար վահանիկի կենտրոնական մասում սկսում են երևալ ապաքինման նշաններ. եղջերային զանգվածներն ընկնում են, ինֆիլտրատը տափակում ( և, վերջապես, անհետանում, թողնելով իր տեղում մակերեսային, երբեմն հազիվ նկատելի և սկզբում պիգմենտավորված, սպիական ատրոֆիա։ Ի տարբերություն գայլախտի՝ սպիական ատրռֆիայի տեղամասում նոր տարրեր չեն առաջանում։
Առանձին հազվագյուտ դեպքերում գորտնուկանման տուբերկուլոզը կարող է բարդանալ տուբերկուլոզային լիմֆադենիտով։
Հիվանդների րնդհանուր վիճակը սովորաբար բավարար է, սակայն մաշկային ախտահարման զուգորդումը ակտիվ, բայց մեծամասամբ բարենպաստ ընթացող թոքերի տուբերկուլոզի հետ, հանդիպում է ավելի հաճախ, քան գայլախտով հիվանդների մոտ։ Առանձին դեպքերում գորտնուկանման տուբերկուլոզը զուգորդվում է թոքերի, աղիների և այլ օրգանների տուբերկուլոզի հետ, որի հետևանքով առաջանում է ինքնապատվաստում (աուտոինոկուլացիա)։ Տուբերկուլինային ռեակցիաները գորտնուկանման տուբեբկուլոզի ժամանակ արտահայտվում են պակաս ինտենսիվ, քան գայլախտի ժամանակ։
Հյուսվածաախտաբանությունը։ Նշվում է արտահայտված ականտոզ միջպտկիկային վերնամաշկային ելունների զգալի երկարացման հետ, պապիլոմատոզ և հիպերկերատոզ։ Վերնամաշկի փշաձև շերտում՝ ներ- և միջբջջային այտուց, տեղ-տեղ՝ միկրոթարախակույտեր։ Դերմայի վերին ու միջին բաժիններում՝ տարածուն բորբոքային ինֆիլտրատ կազմված լիմֆոցիտներից, պլազմատիկ բջիջներից և նեյտրոֆիլներից, որի մեջ կարելի է հայտնաբերել շատ թե քիչ քանակությամբ էպիթելոիդ և հսկա բջիջների ոչ մեծ խմբեր։ Երբեմն նկատվում է լոռանման քայքայում։ Սոսնձատու և աոաձիգ թելերն ինֆիլտրատի շրջանում գրեթե լրիվ քայքայված են։ Տուբերկուլոզային ցուպիկներբ հյուսվածաբանական պրեպարատներում հայտնաբերվում են ավելի հաճախ և ավելի մեծ քանակով, քան գայլախտի ժամանակ։
Ախտորոշումը։ Մաշկի գորտնուկանման տուբերկուլոզը տարբերվում է հասարակ գորտնուկներից գորտնուկային գերաճուկների շուրջը մանուշակակարմիր երիզի առկայությամբ, իսկ գերաճական պիոդերմիայից տարբերվում է առատ թարախային արտադրության բացակայությամբ (վահանիկի վրա եզրերից ճնշելու դեպքում)։
Սկրոֆուլոդերմա
Սկրոֆուլոդերմա (scrophuloderma): Սկրոֆուլոդերման (մաշկի կոլիկվատիվ տոլբերկուլոզ) մաշկային տուբերկուլոզի հաճախ հանդիպող ձևերից մեկն է, դիտվում է գրեթե բացառապես մանկական ու պատանեկան հասակում։ Մաշկի ախտահարումն առաջանում է կամ տուբերկուլոզային ինֆեկցիայի հեմատոգեն ներմուծման հետևանքով (առաջնային սկրոֆուլոդերմա), կամ, որ դիտվում է ավելի հաճախ, տուբերկուլոզով ախտահարված ավշային հանգույցներից per continuitatem ինֆեկցիան անցնելու հետևանքով։
Հիվանդությունն սկսվում է ենթամաշկային բջջանքում մեկ կամ մի քանի ամուր, խոշոր սիսեռի կամ շագանակի մեծությամբ խիստ սահմանափակ հանգույցների առաջացումով։ Աստիճանաբար աճելով, հանգույցները կարող են հասնել աղավնու ձվի մեծության։ Այդ ժամանակ նրանք միաձուլվում են իրենց ծածկող մաշկի հետ և որոշ չափով բարձրանում մաշկի մակերեսից։ Մաշկը նրանց վրա ստանում է կապտակարմրավուն գունավորում։ Հետագայում հանգույցները փափկում են ու վերածվում սառը թարախակույտի, մաշկը բարակում է, ծակվում է մեկ կամ մի քանի ոչ մեծ անցքերով, որոնցից արտադրվում է փսորված տեսք ունեցող հեղուկ թարախ՝ մեռուկացած հյուսվածքի պոկված մասնիկների հետ մեկտեղ։ Ժամանակի ընթացքում պատռված անցքերը լայնանում են, և գոյանում են փափուկ, խորը փորվածքով, կախ ընկած, կապտագույն եզրերով խոցեր։ Խոցի հատակը ծածկված է թառամ, դեղին գույնի, հեշտությամբ արյունահոսող գրանուլացիաներով։
Շատ թե քիչ ժամանակ պահպանվելով, խոցերն ապաքինվում են, թողնելով կամրջիկներ ու թավիկներ ունեցող անհարթ սպիներ։ Երկրորդային սկրոֆոլլոդերմայի ժամանակ, կապված ախտահարված ավշային հանգույցների հետ, խոցերն ավելի խորն են թափանցում ավշային հանգույցների հյուսվածքի մեջ։ Ապաքինումից հետո մնում է ներձգված, ամուր, անհարթ սպի։ Առանձին դեպքերում սկրոֆուլոդերմային խոցերն հակված են ծայրամասային աճի ու կարող են հասնել շատ մեծ չափերի։ Երեխաների սկրոֆուլոդերման աչքի է ընկնում ախտահարման օջախների բազմաքանակությամբ։
Սկրոֆուլոդերման ամենից հաճախ տեղակայվում է պարանոցի վրա, հատկապես ծնոտի անկյան տակ, այտի վրա, ականջի խեցու մոտ, վեր և ենթաանրակային փոսերում, ավելի պակաս՝ վերջույթների վրա։
Սկրոֆուլոդերման հաճախ զուգորդվում է ոսկրերի ու հողերի, աչքերի տուբերկուլոզային ախտահարման հետ, ինչպես նաև թոքերի ակտիվ, սակայն սովորաբար բարենպաստ ընթացող պրոցեսի, երբեմն՝ մաշկի տուբերկուլոզային ախտահարումների այլ ձևերի հետ (գայլախտ, գորտնուկանման տուբերկուլոզ և այլն)։ Տուբերկուլինային ռեակցիաները, որպես կանոն, դրական են։
Հյուսվածաախտաբանությունը: Հանգույցի կենտրոնական մասում՝ լոռանման քայքայում, խիտ թափանցված լեյկոցիտներով և շրջապատված ինֆիլտրատով, որը կազմված է լիմֆոցիտներից, պլազմատիկ բջիջներից և որոշ քանակությամբ էպիթելոիդ և հսկա բջիջներից։ Տուբերկուլոզային ցուպիկները կարող են հայտնաբերվել հյուսվածաբանական պրեպարատներում։
Սկրոֆուլոդերմայի ընթացքը տարբեր է. մի դեպքում հիվանդությունը սահմանափակվում է եզակի հանգույցի գոյացումով և համեմատաբար արագ առողջացումով, մյուսում՝ նոր հանգույցների հանդես գալով, որը կարող է պատճառ դառնալ հիվանդության երկարաձգման։
Ախտորոշումը։ Տարբերական ախտորոշման տեսակետից պետք է նկատի ունենալ սիֆիլիսային գումաները, որոնք տարբերվում են սկրոֆուլոդերմայից նրանով, որ ենթարկվում են միայն կենտրոնական քայքայման ու գոյացնում են խառնարանանման խոցեր, շրջապատված ամուր ինֆիլտրատի պատնեշով։ Ակտինոմիկոզը, որը հաճախ տեղադրված է լինում պարանոցի շրջանում, աչքի է ընկնում տարածուն, տախտակի ամրությամբ ինֆիլտրատի գոյացումով՝ ծակված խուղակային ուղիներով, որոնցից արտադրվում է հեղուկ թարախ։ Վերջինիս մեջ կարող են հայտնաբերվել սնկի տարրեր (գրուզներ)։
Մաշկի լորձաթաղանթների խոցային տուբերկուլոզ
Մաշկի լորձաթաղանթների խոցային տուբերկուլոզ (tuberculosis ulcerosa cutis et mucosae): Տուբերկուլոզի խոցային ձևը դիտվում է տուբերկուլոզի ծանր, բաց ձևերով տառապող հիվանդների բնական անցքերի շրջանի մաշկի և լորձաթաղանթների վրա և առաջանում է խորխի (բերանի խոռոչ, շրթունքներ), մեզի (սեռական օրգաններ), կղկղանքի հետ (հետանցքի շրջան) արտադրվող տուբերկուլոզային ցուպիկներով ինքնավարակվելու հետևանքով։
Հիվանդությունն սկսվում է լորձաթաղանթների վրա (մաշկի վրա այդ սկզբնական շրջանը սովորաբար աչքաթող է արվում) մանր, գնդասեղի գլխիկի մեծության դեղնակարմիր հանգույցիկների հանդես գալով, որոնք արագորեն փոխվում են թարախաբշտիկների։ Վերջիններս, բացվելով, գոյացնում են մանր խոցեր, որոնք մեծանում են ու միաձուլվում։
Վերջին հաշվով գոյանում է ավելի կամ պակաս մեծության, անհարթ, ժաներիզավոր, քիչ փորված եզրերով խոց՝ թարախային փառով ծածկված ու թեթևակի արյունահոսող հատակով։ Խոցի հատակում և նրա շուրջը, հայտնաբերվում են թարմ, դեղին՝ հանգույցիկներ (Տրելի հատիկներ)։ Բնորոշ է խոցերի սուր ցավոտությունը։ Բերանի խոռոչում տեղակայվելու դեպքում սննդի ընդունումը հիվանդի համար դառնում է տանջալի, հետանցքի շրջանի ախտահարման դեպքում խիստ դժվարացած է դեֆեկացիան։ Խոցերի թարախային արտադրության քսուկներում հայտնաբերվում են տուբերկուլոզային ցուպիկներ։ Տուբերկուլոզային ռեակցիաները սովորաբար բացասական են։
Հյուսվածաախտաբանությունը։ Դերմայում բորբոքային ինֆիլտրատ՝ կազմված լեյկոցիտներից, լիմֆոցիտներից և ոչ մեծ քանակությամբ պլազմատիկ բջիջներից։ Ինֆիլտրատի կենտրոնական մասում՝ նեկրոտիկ տեղամասեր։ Երկարատև գոյություն ունեցող խոցային ախտահարումներում հիմնական ինֆիլտրատի շուրջը կարող են առաջանալ առանձին մանր օջախներ՝ բաղկացած էպիթելոիղ և հսկա բջիջներից (տոլբերկուլոիդային կառուցվածք)։
Հիվանդության ընթացքն ու ելքը ամբողջովին կախված են հիմնական տուբերկուլոզային պրոցեսից։
Մաշկի տարածված տուբերկուլոզ
Մաշկի տարածված տոլբերկուլոզային ախտահարումներն առաջանում են տուբերկուլոզալին վարակի որևէ սրացած օջախից տուբերկուլոզային ցուպիկների տարածվելու (արյան ճանապարհով) հետևանքով՝ հիվանդի բարձր աստիճանի ալերգիկ ռեակտիվականության և վերջինիս նկատմամբ հարաբերական անընկալության առկայության դեպքում։ Տուբերկուլոզային ցուպիկները մաշկի ախտահարման օջախներում հայտնաբերվում են հազվադեպ և շատ աննշան քանակով։ Մաշկի տուբերկուլոզի տարածված ձևերը այդ պատճառով տարբերվում են համեմատաբար բարորակ ընթացքով և ինքնաբեր ներծծման հակումով։
Տարածված ձևերի զարգացման պատճառները բազմապիսի են։ Ամենից հաճախը միջանկյալ, մասնավորապես վարակական (անգինա, գրիպ և այլն) հիվանդություններն են, գերսառեցումը, անբավարար ու ոչ լիարժեք սնունդը և այլն։ Տարածված ձևերի պաթոգենեզում աներկբայելի դեր է խաղում անոթների պատերի թափանցելիության ու կայունության խախտումը, որը ծագում է կամ երկարատև տուբերկուլոզային ինտոքսիկացիայի) կամ այլ պատճառների հետևանքով (հիպովիտամինոզ, էնդոկրին խանգարումներ և այլն)։ Մաշկի տուբերկուլոզի տարածված ձևերը ոչ հազվադեպ զուգորդվում են մեկը մյունի, ինչպես նաև մաշկի տուբերկուլոզային ախտահարումների օջախային ձևերի հետ:
Մաշկի որքինացող տուբերկուլոզ
Մաշկի որքինացող տուբերկուլոզը՝ տուբերկուլոզային ոքինը (lichen scrophulosorumJ արտահայտվում է մանր, գնդասեղի գլխիկի մեծության հանգույցիկների ցանավորումով՝ մերթ սրածայր (շուրջֆուլիկուլային), մերթ տափակած ցաները գերազանցապես տեղակայվում են կրծքի, մեջքի, որովայնի և իրանի կողմնային մակերեսների վրա։ Հանգույցիկների գույնը տատանվում է գունատ-վարդագույնից (մաշկի բնականոն գույն) մինչև մանուշակակարմիրը։ Հանգույցիկները ցանավորվում են կուտակումներով, առանձին օջախներով, սակայն չեն միաձուլվում։ Նրանց մակերեսի վրա նշվում է աննշան թեփոտում։ Օջախների քանակը տարբեր է, երբեմն այնքան շատ, որ ցանավորումն ընդունում է գրեթե համատարած բնույթ:
Առանձին դեպքերում հանգույցիկների կենտրոնում նկատվում է ոչ մեծ բշտիկների ու թարախաբշտիկների գոյացում։ Պապուլաների ներծծումն ավարտվում է գունակավորմամբ, հազվադեպ՝ մանր կետային սպիների գոյացումով։ Երբեմն, այն սկսվում է օջախների կենտրոնից, որի հետևանքով գոյանում են օղանման պատկերներ։ Ցանավորումը չի ուղեկցվում սուբյեկտիվ խանգարումներով և այն դեպքերում, երբ տարրերը դժգույն են, հեշտությամբ աչքաթող են արվում հիվանդների կողմից և հայտնաբերվում են միայն պատահականորեն՝ տուբերկուլոզով հիվանդին քննելիս։
Պահպանվելով մի քանի շաբաթ կամ ամիսներ, ցանն անհետանում է, սակայն հնարավոր են կրկնումներ, որոնք սովորաբար նկատվում են աշնանը կամ գարնանը։ Տուբերկուլոզային որքինը ավելի հաճախ լինում է մանկական ու պատանեկան տարիքում, բայց կարող է առաջանալ և չափահասների մոտ, Պիրկեի ռեակցիան, որպես կանոն, դրական է։
Հյուսվածաախտաբանությունը։ Բուն մաշկի վերին բաժիններում, շուրջֆուլիկուլային ոչ խիստ արտահայտված ինֆիլտրատ՝ կազմված էպիթելոիդ և ոչ մեծ քանակի հսկա բջիջներից, շրջապատված լիմֆոցիտների գոտիով։ Երբեմն լիմֆոցիտները գերակշռում են էպիթելոիդ բջիջներին։ Նեկրոզ չի նկատվում։
Մաշկի պապուլո-նեկրոտիկ տուբերկուլոզ
Մաշկի պապուլո-նեկրոտիկ տուբերկուլոզ (tuberculosis papulo-necrotica):
Պապուլո-նեկրոտիկ (հանգուցիկա-մեռուկային) տուբերկուլոզի ցանային տարրերը տեղակայվում են գերազանցապես նախաբազուկների, սրունքների, ազդրերի, հետույքի, զգալիորեն ավելի պակաս՝ իրանի, դեմքի և ականջների բլթակի մաշկի վրա՝ միշտ սիմետրիկ։ Դրանք իրենցից ներկայացնում են մանր սիսեռի մեծության հանգույցիկներ՝ սկզբում բաց վարդագույն, հետագայում գորշակապտավուն գույնի։ Որոշ ժամանակ անց հանգույցիկների կենտրոնական մասում գոյանում է թարախաբշտիկ հիշեցնող դեղնասպիտակ գույնի մեռուկային օջախ, որը աստիճանաբար չորանում է, վերածվելով գորշավուն, քիչ ներրնկած և դժվարությամբ հեռացվող կեղևի։ Պահպանվելով մի քանի շաբաթ, պապուլաներն աստիճանաբար ներծծվում են, թողնելով սեղմված, ., կարծես դրոշմված սպի, որը հիշեցնում է բնական ծաղկի սպիները և սկզբում շըր– ջապատված է լինում պիգմենտային երիզով։ Քանի որ պապուլաներր ցանավորվում են նոպայանման, հիվանդների մոտ կարելի է հայտնաբերել միաժամանակ զարգացման տարբեր փուլերում գտնվող տարրեր։ Հիվանդությունը շարունակվում է մի քանի ամիս և հակված է դեպի կրկնումները՝ գերազանցապես աշնանը և ձմռանր։ Պապուլո-նեկրոտիկ տուբերկուլոզը ոչ հազվադեպ զուգորդվում է մաշկի տարածված տուբերկուլոզի այլ ձևերի, մասնավորապես պնդացող էրիթեմայի հետ։ Հատկապես հաճախ է հանդիպում պապուլո-նեկրոտիկ տուբերկուլոզի զոլգորումը ավշային հանգույցների տուբերկուլոզային ախտահարման հետ։ Հնարավոր է և զուգորդումը թոքերի ակտիվ տուբերկուլոզի հետ։ Հաճախ հիվանդր նիհարում է, նշվում է սակավարյունություն, ենթատենդ, արագ հոգնածություն։ Պիրկեի ռեակցիան, որպես կանոն, դրական է։
Հյուսվածաախտաբանությունը։ Բուն մաշկում հայտնաբերվում է բջջային ինֆիլտրատ, որը շրջապատում է կենտրոնում տեղադրված մեռուկի տեղամասը։ Ինֆիլտրատը կազմված է կամ լիմֆոցիտներից, կամ, որ նշվում է ավելի հաճախ, էպիթելոիդ ու հսկա բջիջներից։ Բնորոշ է արյան անոթների ախտահարումը էնդարտերիտի և էնդոֆլեբիտի ձևով՝ պատերի բորբոքային ինֆիլտրացիայով հանդերձ։ Երբեմն անոթների մեջ նշվում են թրոմբներ։
Պնդացող էրիթեմա
Պնդացող էրիթեմա (erythema indurativum Bazin): Պնդացող էրիթեման գրեթե բացառապես դիտվում է 16-40 տարեկան կանանց մոտ և գերազանցապես տեղակայվում է սրունքների շրջանում, որպես կանոն՝ սիմետրիկորեն։ Այլ տեղակայումները ներկայացնում են հազվագյուտ բացառություն։ Ենթամաշկային բջջանքում և դերմայի խորը շերտերում՝ գոյանում են ամուր, խոշոր սիսեռից մինչ շագանակի մեծության հանգույցներ։ Դրանց վրայի մաշկը սկզբում ունենալով բնականոն գույն, հանգույցների մեծացման հետ ձեռք է բերում կարմիր կամ կապտավուն գունավորում։ Հանգույցների շոշափումը ցավ քիչ է պատճառում։
Պահպանվելով մի քանի շաբաթ կամ ամիսներ, հանգույցներն աստիճանաբար ներծծվում են՝ իրենց տեղում թողնելով պիգմենտացիա, իսկ երբեմն` մաշկի թեթև ապաճում։ Մի շարք դեպքերում առանձին հանգույցները փափկում են ու խոցոտվում։ Գոյացած խոցերն ունեն կլոր ձև, թեթևակիորեն փորված եզրեր և դեղնակարմիր հատակ։ Բնորոշ է այն, որ հանգույցները քայքայվում են ոչ լրիվ, որի հետևանքով խոցի շուրջն ու հիմքում շոշափվում է ամուր ինֆիլտրատ։ Խոցային ձևը աչքի է ընկնում շատ թառամ ընթացքով ու ապաքինվում է դանդաղորեն, առաջացնելով մակերեսային, ապաճած սպի։ Հանգույցների քանակը լինում է տարբեր՝ 3-4-ից մինչ 10-ը և դեռ ավելի։ Տեղադրվելով սովորաբար ցրված, հանգույցները հազվադեպ խմբավորվում են կամ ընդունում փոկանման դասավորություն։ Հիվանդությունը հակում ունի կրկնումների, որոնք տեղի են ունենում աշնանն ու ձմռանը։ Ստորին վերջույթների հաճախակի սառեցումը, ինչպես նաև երկար ժամանակ ոտքերի վրա կանգնելը (կապված աշխատանքի հետ) նախատրամադրում են հիվանդությանը։ Արդեն նշվել է, որ պնդացող էրիթեման շատ անգամ զուգորդվում է պապուլո-նեկրոտիկ տուբերկուլոզի հետ։ Ինչպես և վերջինիս դեպքում՝ պնդացող էրիթեմայով հիվանդների մոտ ոչ հազվադեպ նշվում է զուգորդում ավշային հանգույցների տուբերկուլոզի, ավելի սակավ՝ ակտիվ, բայց բարորակ ընթացող թոքերի տուբերկուլոզի հետ։ Պիրկեի ռեակցիան դեպքերի մեծ մասում դրական է։
Հյուսվածաախտաբանությունը։ Պնդացող էրիթեման բնորոշվում է ենթամաշկային բջջանքում ու դերմայի ստորին հատվածներում հզոր բորբոքային ինֆիլտրատի գոյացումով՝ բաղկացած էպիթելոիդ և հսկա բջիջներից, ինչպես նաև լիմֆոցիտներից ու օջախներով դասավորված պլազմատիկ բջիջներից։ Ինֆիլտրատի կենտրոնում հայտնաբերվում է լոռանման քայքայում։ Բնորոշ է անոթների, հատկապես երակների պատերի ախտահարումը։ Նրանք խիստ հաստացած են ու թափանցված ինֆիլտրատով։ Ինտիմայի գերաճը ոչ հազվադեպ բերում է անոթների խցանման, առանձին անոթներում նշվում են թրոմբներ։ Լոռանման քայքայման կենտրոնում, էլաստիկումի նկատմամբ ներկելիս, երբեմն հաջողվում է հայտնաբերել անոթների առաձիգ թաղանթի մնացորդները։ Հիմնական օջախից ինֆիլտրատը տարածվում է լարերի ձևով, տեղադրվելով անոթների շուրջն ու գոյացնելով ցանցային գծագրություն։ Ճարպային բջջանքն ինֆիլտրատի շրջակայքում գտնվում է ապաճած վիճակում։
Ախտորոշումը։ Առավել դժվար է տարբերական ախտորոշումը պնդացող էրիթեմայի և հանգուցային էրիթեմայի խրոնիկական ձևի միջև։ Պետք է հենվել գլխավորապես հիվանդի ընդհանուր քննության տվյալների (տուբերկուլոզային ինֆեկցիայի առկայություն կամ բացակայություն), Պիրկեի ռեակցիայի արդյունքի վրա, մի շարք դեպքերում՝ սպեցիֆիկ բուժման արդյունավետության վրա։ Պետք է նկատի ունենալ, որ հանգուցային էրիթեման, ի տարբերություն պնդացող էրիթեմայի, հակում չունի դեպի քայքայումն ու խոցոտումը, ինչպես նաև դեպի հաճախակի կրկնումները։
Կորեկանման տարածված գայլախտ
Կորեկանման տարածված գայլախտն (lupus miliaris disseminatus) արտահայտվում է դեմքի մաշկի վրա ցրված, միմյանց չձուլվող, գնդասեղի գլխիկից մինչև ոսպի հատիկների մեծության յուրահատուկ թմբիկների ցանավորումով։ Թմբիկներն ունեն գորշավարդագույն գունավորում։ Նրանք կամ կիսագնդաձև բարձրանում են մաշկից վեր, կամ լինում են ոչ մեծ բծերի ձևով։ Բնորոշ է նրանց փափուկ կոնսիստենցիան. բութ զոնդով արտաճնշելիս գայլախտային թմբիկների նման նրանք հեշտությամբ ծակվում են։ Առանձին տարրերի կենտրոնում երևում է սպիտակ գույնի քայքայման փոքր օջախ, որը հիշեցնում է թարախաբշտիկ։ Դիասկոպիայի ժամանակ թմբիկների տեղում հայտնաբերվում է դեղնաշագանակագույն փոքրիկ բիծ։ Ցանավորվելով նոպաներով` թմբիկները կարող են աստիճանաբար խիտ ծածկել դեմքի մաշկը։ Պահպանվելով մի քանի ամիս` նրանք վերանում են, թողնելով թեթև պիգմենտացիա, կամ մանր, մակերեսային, ապաճական սպիներ։ Առանձին հիվանդների մոտ թմբիկների ցանավորումը զուգորդվում է դեմքի մաշկի ընդհանուր կարմրության հետ, կապված անոթների տոնուսի խանգարման ու տելեանգիէկտազիայի գոյացման հետ, որը համանմանորեն դիտվում է վարդագույն պզուկների դեպքում, և որի պատճառով այդ տարատեսակն ստացել է ռոզացեանման տուբերկուլիդ անունը։ Հիվանդանում են գերազանցապես չափահասները՝ 20-40 տարեկանում, ավելի հաճախ՝ կանայք։ Հիվանդների ընդհանուր վիճակը սովորաբար միանգամայն բավարար է, տուբերկուլոզի ակտիվ երևույթներ գրեթե չեն հայտնաբերվում։ Պիրկեի ռեակցիան, որպես կանոն, դրական է։
Հյուսվածաախտաբանությունը։ ֆերմայում հայտնաբերվում է ինֆիլտրատ, բաղկացած էպիթելոիդ բշիջների կղզյակներից, շրջապատված շատ թե քիչ արտահայտված լիմֆոցիտային գոտիով։ Հսկա բջիջները հանդիպում են համեմատաբար հազվադեպ։ Առանձին թմբիկների կենտրոնում նշվում է լոռանման քայքայում։
Մաշկի տուբերկուլոզով հիվանդների բուժումը
Վերջին տարիներին տուբերկուլոզի բուժման մեջ ընդհանրապես և մաշկի տուբերկուլոզի բուժման մեջ մասնավորապես, հասել են մեծ հաջողությունների, սակայն ներկայումս էլ մաշկի տուբերկուլոզային ախտահարումների բուժումը մեծամասամբ հանդիսանում է ոչ դյուրին խնղիր:
Ձեռնարկելով բուժումը, պետք է հիշել այն մասին, որ մաշկի ախտահարումը ընղհանուր տուբերկուլոզային ինֆեկցիայի արտահայտություններից մեկն է միայն և, որ մաշկային տուբերկուլոզով հիվանդների բուժման գործում առաջնակարգ նշանակություն ունի ընդհանուր բուժումը: Վերջինս պետք է ուղղված լինի օրգանիզմում տուբերկուլոզային վարակի վերացմանը, հեռացմանը, մաշկային ախտահարման այս կամ այն ձևի զարգացմանը նպաստող ախտածին գործոնների հեռացմանը և հիվանդի ընդհանուր վիճակի լավացմանը՝ նպատակ ունենալով բարձրացնել օրգանիզմի դիմադրողականությունը։
Բուժման պլանի կազմելն ու բուժական միջոցների ընտրությունը պետք է հենված լինի ինչպես դերմատոլոգիական ստատուսի, այնպես էլ հիվանդի ընդհանուր, մանրամասն հետազոտման տվյալների վրա՝ ուշադրություն դարձնելով ընդհանուր տուբերկուլոզային ինֆեկցիայի առանձնահատկություններին և ընթացքին։ Այժմ կան մի շարք հակաբակտերային միջոցներ, որոնք ակտիվորեն ներգործում են տուբերկուլոզի հարուցիչի վրա և ցուցաբերում բարենպաստ բուժական արդյունք տուբերկուլոզային վարակի, մասնավորապես նրա մաշկային արտահայտությունների վրա։ Դրանցից են հետևյալ դեղամիջոցները`
Ֆթիվազիդ (Phthivazidum)՝ իզոնիկոտինաթթվի հիդրազիդ։ Ցուցված է մաշկային տուբերկուլոզի բոլոր ձևերի բուժման ժամանակ։ Նշանակվում է ներքին ընդունման ձևով օրը 1-1,5 գ (ամեն անգամ 0.25 - 0.5 գ), կուրսի համար՝ 120-200 գ։ Առանձին հիվանդների մոտ կարող են դիտվել կողմնակի երևույթներ` գլխապտույտ, գլխացավ, ցավեր սրտի շրջանում, նողկանք, փսխում, միզարտադրության հաճախացում, մաշկային քոր, պուրպուր, քթային արյունահոսություններ։ Կողմնակի երևույթներ առաջանալիս բուժումը ֆթիվազիդով պետք է ժամանակավորապես դադարեցնել։ Նմանօրինակ ազդեցություն են ունենում իզոնիազիդը (Isoniazidum), որը նշանակվում է 0,1-0,3 գ օրը երեք անգամ և իզոնիկոտինաթթվի հիդրազիդի մյուս ածանցյալները։
Ստրեպտոմիցին (Streptomycinum)՝ հակաբիոտիկ է, որը ցուցաբերում է բակտերիոստատիկ ու բակտերիցիդ ազդեցություն տուբերկուլոզային ցուպիկի վրա։ Ցուցված է գայլախտի, հատկապես նրա խոցային ձևի, սկրոֆոլլոդերմայի, գորտնուկավոր տուբերկուլոզի, ավելի պակաս չափով մյուս տարածված ձևերի (պապուլո-նեկրոտիկ տուբերկուլոզի, պնդացող էրիթեմայի խոցային ձևի) բուժման համար։ Սրսկվում է միջմկանային, օրը 0,5-1 գ, մեկ կուրսը կազմում է մինչ 100 գ։ Ստրեպտոմիցինով բուժելու ժամանակ կարող են դիտվել կողմնակի երևույթներ, գլխապտույտ, գլխացավ, վեստիբուլային խանգարումներ, լսողության ժամանակավոր թուլացում, տոքսիդերմիա, սպիտամիզում ու արյունամիզում։ Կողմնակի երևույթներ առաջանալիս բուժումը ստրեպտոմիցինով պետք է դադարեցնել։
ՊԱՍԿ՝ պարա-ամինոսալիցիլաթթվի նատրիումական աղ։ Համեմատած մյուս հակատուբերկուլոզային պրեպարատների հետ` մաշկային տոլբերկուլոզի բուժման ժամանակ պակաս արդյունավետ է։ Հանձնարարվում է գերազանցապես սկրոֆուլոդերմայի բուժման համար։ Երեխաներին նշանակվում է 2-6 գ օրվա դոզայով, պատանիներին՝ 6-8 գ, չափահասներին՝ 10-12 գ (օրը 3-4 անգամ, ուտելուց հետո)՝ 2-3 ամսվա ընթացքում։
Բուժումը նշված պրեպարատներով անց է կացվում զուգորդված ձևով (ֆթիվազիդ ու ստրեպտոմիցին, ֆթիվազիդ ու ՊԱՍԿ և այլն)։
Ընդհանուր բուժման այլ միջոցներից, որոնք բարենպաստ բուժական արդյունք են ցուցաբերում մաշկային տուբերկուլոզի որոշ ձևերի ժամանակ (գայլախտի խոցային ձևեր, լորձաթաղանթների ախտահարում գայլախտի դեպքում) պետք է նշել D2 վիտամինը (էրգոկալցիֆերոլ), որը նշանակվում է հակատուբերկուլոզային պրեպարատների ու կալցիումի հետ միաժամանակ։ D2 վիտամինը չի ցուցաբերում անմիջական ազդեցություն տուբերկուլոզային ցուպիկի վրա, այլ, ըստ երևույթին, նորմալացնում է փոխանակության պրոցեսները մաշկում և ուժեղացնում է նրա վերականգնողական ընդունակությունը։ Վիտամին D2 նշանակվում է ներքին ընդունման ձևով՝ սպիրտային (հազվադեպ՝ յուղային) լուծույթում, չափահասներին՝ 50 000-100 000 ՄՄ, երեխաներին՝ կախված տարիքից 25 000-50 000 ՄՄ։ Օրվա դոզան տրվում է 2 ընդունումով, ուտելու ժամանակ։ Հակացուցումների բացակայության դեպքում (թոքերի ակտիվ տուբերկուլոզի, խոցային հիվանդության, լյարդի, երիկամների, սրտի հիվանդությունների) և կողմնակի երևույթների ժամանակ բուժումը տարվում է 2-4-6 ամիսների րնթացքում:
Մաշկային տուբերկուլոզի կոմպլեքսային բուժման մեջ մեծ նշանակություն ունեն վիտամինները, հատկապես ասկորբինաթթուն։ Բուժման արդյունքների ամրապնդման համար անհրաժեշտ է նշանակել 3-4 ռեցիդիվային կուրսեր (3-4-ամսյա ընդմիջումներով)։
Մաշկային տուբերկուլոզի տարբեր ձևերի բուժման խիստ արդյունավետ մեթոդ է հանդիսանում արևաբուժումը, հատկապես հարավում անցկացվող (Ղրիմ)։ Եթե հնարավոր չէ արևաբուժում անցկացնել, օգտվում են ուլտրամանուշակագույն ճառագայթների արհեստական աղբյուրից՝ սնդիկա-կվարցային կամ ածուխա-աղեղային լապտերներից (լուսարձակ)։ Թոքերի տուբերկուլոզի ակտիվ ձևերով տառապող հիվանդներին լուսաբուժումը հակացուցված է։ Խորհուրդ է տրվում արևաբուժումն անցկացնել առավոտյան ժամերին, սկսելով 5-10 րոպեից, ամեն օր ավելացնել 5-10 րոպե և սեանսների տևողությունը հասցնել մինչև 1-2 ժամի։ Օգտակար են նաև օդային լոգանքները ստվերում։
Ընդհանուր կազդուրող միջոցներից ցուցված են կալցիումի, երկաթի և այլ պրեպարատները։
Մեծ նշանակություն ունի հիվանդի լիարժեք սնուցումը՝ սննդի մեջ մեծ քանակությամբ վիտամինների պարունակությամբ։ Մաշկային տուբերկուլոզի որոշ ձևերի, գլխավորապես գայլախտի խոցային ձևի ու սկրոֆուլոդերմայի ժամանակ ցուցված է անաղ դիետայի նշանակումը։ Մաշկային տուրերկուլոզի բուժման մեջ ոչ փոքր դեր են խաղում կենցաղային բարենպաստ պայմանները, երկար ժամանակ թարմ օդում գտնվելը, աշխատանքի թեթևացված պայմանները և այլն։
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










