Սալմոնելոզային խմբի սուր տարափոխիկ հիվանդություններ են, բնորոշվում են ընդհանուր թունավորումով և հիմնականում բարակ աղիքների (զստաղիքի) ախտահարման 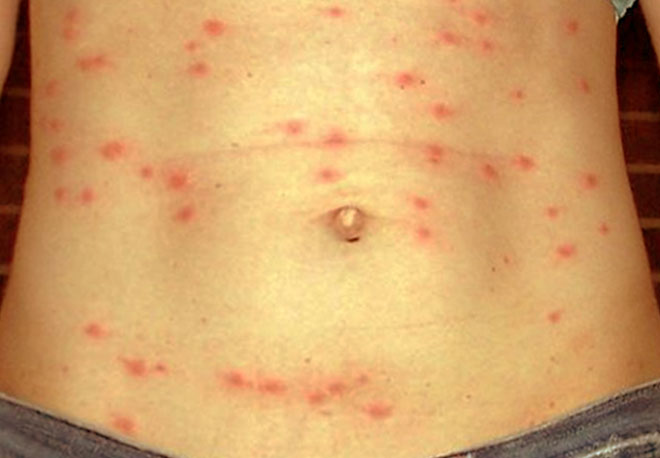 երևույթներով։
երևույթներով։
Էթիոլոգիան։ Հարուցիչը Էբերթի (որովայնային տիֆ), Բրիոն Ռեյտերի (պարատիֆ «Ա») և Շոտմյուլերի (պարատիֆ«Բ») գրամբացասական մտրակակիր ցուպիկներն են։ Արտաքին միջավայրում (աղտոտված սպիտակեղեն, խաղալիքներ և այլն) հարուցիչը կարող է պահպանվել ամիսներ։ Ախտահանիչ նյութերի ազդեցության տակ ոչնչանում են 30-40 րոպեի ընթացքում։
Համաճարակաբանություն
Էպիդեմիոլոգիան։ Վարակի աղբյուրը հիվանդ մարդն է և բացիլակիրը։ Հիվանդը շրջապատի համար վտանգավոր է հիվանդության առաջին օրերից։ Երբեմն նկատվում է տարիներ շարունակվող բացիլակրություն։ Համաճարակաբանական մեծ վտանգ են ներկայացնում հիվանդության ջնջված ձևով հիվանդները, առողջ բացիլակիրները, որոնք հաճախում են կազմակերպված կոլեկտիվներ և կապ ունեն սննդային ու ջրամատակարարման օբյեկտների հետ։ Փոխանցման ուղին հիմնականում կոնտակտակենցաղային է, հնարավոր է նաև միջնորդավորված վարակում։ Հիվանդության տարածման մեխանիզմում կարևոր տեղ է տրվում նաև ճահճային գործոնին։
Ընկալությունը բավական բարձր է, կրկնակի հիվանդացություն հազվադեպ է հանդիպում։
Պաթոգենեզը։ Անցնելով օրգանիզմ, մանրէն ընտրողաբար ախտահարում է բարակ աղիքները՝ մասնավորապես զստաղիքը։ Ախտաբանական պրոցեսի զարգացումը պայմանավորված է արտադրվող էնդոտոքսինով։ Օրգանիզմում ախտաբանական փոփոխությունները զարգանում են որոշակի հաջորդականությամբ.
1. Պեերյան բծերի և մենավոր ֆոլիկուլների ուղեղանման ուռչեցման շրջան (հիվանդության առաջին շաբաթ)։
2. Մեռուկային (նեկրոզային) պրոցեսների շրջան (հիվանդության 2-3-րդ շաբաթ)։
3. Խոցոտման շրջան (հիվանդության 3-րդ շաբաթ);
4. Մաքուր խոցերի առաջացման շրջան (հիվանդության 4-րդ շաբաթ):
5. Խոցերի լավացման շրջան (5-6-րդ շաբաթ)։
Աղիքների ախտահարմանը զուգընթաց, ախտահարվում են նաև ավշային հանգույցները, փայծաղը (տիֆային հանգույցների առաջացումով) , երիկամները, մաշկի մազանոթային ցանցը՝ առաջացնելով բնորոշ վարդացան։ Ընդհանուր թունավորման հետևանքով զարգանում են նաև ճարպային, սպիտակուցային, ածխաջրային, վիտամինային փոխանակությունների խանգարումներ, ինչպես նաև արյան շրջանառության անբավարարության երևույթներ։
Կլինիկան։ Որովայնային տիֆը պատկանում է բնորոշ ցիկլային ընթացք ունեցող վարակների շարքին, ուստի և կլինիկական երևույթների զարգացման պրոցեսում լինում են որոշակի իրար հաջորդող փուլեր։
Թաքնված շրջանը միջին հաշվով տևում է 2 շաբաթ։
Նախանշանային (պրոդրոմալ) երևույթների շրջանը կարճատև է` 1-3 օր։ Լինում է թեթև տկարություն, գլխացավ, ախորժակի անկում, ջերմության աստիճանական բարձրացում մինչև 39-40°՝ առավոտյան անկումով։ Այս շրջանում նկատվում են նաև կատառային երևույթներ, լյարդի և փայծաղի մեծացում, որովայնացավեր, փորկապություն, որովայնի փքվածություն, լեզվի փառապատում։ Հիվանդության ծաղկման շրջանը բնորոշվում է կայուն բարձր ջերմությամբ, տիֆային վիճակով՝ հիվանդն արգելակված է, նկատվում է գիտակցության մթագնում, քնկոտություն, զառանցանք, երբեմն կոմային վիճակ։ Մաշկը գունատ է, չոր, լեզուն՝ այտուցված և փառապատված, սակայն եզրերում և ծայրում առանց փառի ու ատամնադաջվածքների առկայությամբ։ Հիվանդության 8-10-րդ օրը զարգանում է բնորոշ տեսքով և ոչ առատ՝ 3-10 հատ, որովայնատիֆային վարդացան, որը կարող է պահպանվել ամբողջ տենդային ժամանակաշրջանում։ Վարդացաները տեղակայվում են որովայնի, կրծքավանդակի, հազվադեպ՝ վերջույթների վրա։ Որովայնը չափավոր փքված է, փափուկ, աջ զստափոսում շոշափման ժամանակ լինում է կրեպիտացիայի զգացում, ցավոտություն, ձախ զստափոսում պերկուսիան հայտնաբերում է բթություն։ Սրտանոթային համակարգի կողմից լինում են տոների խլացում, սիստոլային աղմուկ, արյան ճնշման անկում, դանդաղասրտություն, հնարավոր է պուլսի երկատում։ Մեզում կարող է լինել սպիտակուց, դիուրեզը պակասում է։
Արյան կողմից առաջին 2-3 օրը նկատվում է չափավոր լեյկոցիտոզ, ապա լեյկոպենիա, հարաբերական լիմֆոցիտոզ, անէոզինոֆիլիա։ Հիվանդության ծաղկման շրջանը տևում է 1-2 շաբաթ, ապա վրա է հասնում վերականգնման (ռեկոմվալեսցենցիայի) շրջանը։ Հիվանդությունն ըստ ծանրության աստիճանի կարող է լինել թեթև, միջին ծանրության և ծանր, երբեմն կարող են նկատվել նաև ջնջված, ոչ տիպիկ ձևեր՝ թեթևակի թունավորումով, առանց վարդացանի։
Վաղ մանկական տարիքում որովայնային տիֆը սովորաբար սկսվում է բուռն և արտահայտված թունավորումով։ Հիվանդությունը համատարածված (գեներալիզացված) բնույթ է կրում՝ գաստրոէնտերիտ, էնտերոկոլիտ, մենինգիտ, մենինգոէնցեֆալիտ, ջրաաղային արտահայտված խանգարման ախտանիշներով։ Ավելի բարձր տարիքի երեխաների մոտ որովայնային տիֆն իր ընթացքով նմանվում է չափահասների տիֆին։
Երեխաների մոտ հաճախ կարող են գումարվել թոքաբորբերը, որոնք ավելի են բարդացնում կլինիկական ընթացքը։ Որովայնային տիֆի ժամանակ կարող ենհանդիպել նաև բնորոշ բարդություններ՝ աղիքային արյունահոսություններ, աղիքների թափածակում (վաղ տարիքում հազադեպ են), ռեցիդիվներ։ Որովայնային տիֆի ծանր րնթացքի դեպքում հնարավոր է նաև ջերմության կրիտիկական անկում, սրտանոթային համակարգի անբավարարություն, որը կլինիկորեն արտահայտվում է կոլապսով։
Պարատիֆ «Ա» և «Բ»։ Պարատիֆերն իրենց կլինիկական ընթացքով բավականին նման են որովայնային տիֆին, սակայն կան որոշակի առանձնահատկություններ՝ թաքնված շրջանն ավելի կարճատև է, հիվանդությունը հաճախ սկսվում է բուռն ձևով, հերպեսային ցանավորումով, նոպայաձև բնույթով, վարդացաները սկսվում են 5-6-րդ օրը և ավելի առատ են լինում։ Տիֆային վիճակը և թունավորումն արտահայտված չեն։ Կլինիկորեն հաճախ նմանվում են սուր վիրաբուժական հիվանդություններին՝ որդանման ելունի սուր բորբոքմանը, լեղապարկի և լեղուղիների ախտահարմանը։ Պարատիֆերի ժամանակ հնարավոր է գաստրոէնտերիտի կլինիկական պատկերի գերակշռում։ Վաղ մանկական տարիքում հիվանդությունը գեներալիզացված բնույթ է ունենում։
Ախտորոշումը հիմնված է կլինիկական, համաճարակաբանական և լաբորատոր հետազոտությունների տվյալների վրա։ Լաբորատոր տվյալներից կարևոր են ծայրամասային արյան պատկերը, արյան ցանքսը՝ լեղային միջավայրում, կարևոր են նաև մեզի ու կղանքի բակտերիոլոգիական հետազոտության տվյալները։ Մեծ տեղ են գրավում շճաբանական հետազոտության տվյալները՝ Վիդալի, ինչպես նաև անուղղակի հեմագլյուտինացիայի ռեակցիաները։ Այս ռեակցիաները ախտորոշիչ են համարվում տիտրի աճման պայմաններում։ Մանրէաբանական հետազոտության դրական հավանականությունն ավելի մեծ է, երբ այն կատարվում է հիվանդության առաջին իսկ օրերին, մինչ հակամանրէաբանական բուժում սկսելը։ Շճաբանական ռեակցիաները կարող են դրական լինել հիվանդության 9-10-րդ օրից։
Բուժումը։ Հիվանդներին պարտադիր պետք է հոսպիտալացնել։ Դիետաթերապիան՝ բարձրակալորիական, դյուրամարս, կոտորակային: Պայքար թունավորման դեմ՝ հայտնի բոլոր միջոցներով։ Պետք է տրվի պատճառային (էթիոտրոպ) բուժում, հակաբիոտիկներ։ Բուժական կոմպլեքսի մեջ` ըստ ցուցումների, պետք է հաշվի առնել նաև ախտանշային դեղամիջոցները։
Կանխարգելումը։ Հիվանդների պարտադիր հոսպիտալացում, կոնտակտավորների պարտադիր մանրէաբանական պարբեբաբար հետազոտություն։ Վարակի օջախներում 21 օրյա հսկողություն հիվանդի դուրս գրումը թույլատրվում է կլինիկական առողջացումի և մանրէաբանական կրկնակի բացասական պատասխանից հետո, այսինքն՝ 23 օրից ոչ շուտ։ Բացիլակիրներին չի թույլատրվում հաճախել կոլեկտիվ։ Դուրս գրումից հետո ռեկոմվալեսցենտը պետք է գտնվի դիսպանսեր հսկողության տակ։
Սպեցիֆիկ կանխարգելակումը կազմակերպվում է հատուկ համաճարակաբանական ցուցման հիման վրա։
Սկզբնաղբյուրը՝ Կլինիկական մանկաբուժություն
Վ.Ա. Աստվածատրյան
Աղբյուրը՝ Երևանի Մ. Հերացու անվ. պետական բժշկական համալսարան












