 Ստամոքս-աղիքային ուղու (ՍԱՈՒ) վերին բաժինների սուր էռոզիաները և խոցերը կարող են առաջանալ շոկի, այրվածքների, սեպսիսի և ծանր վնասվածքների ժամանակ:
Ստամոքս-աղիքային ուղու (ՍԱՈՒ) վերին բաժինների սուր էռոզիաները և խոցերը կարող են առաջանալ շոկի, այրվածքների, սեպսիսի և ծանր վնասվածքների ժամանակ:
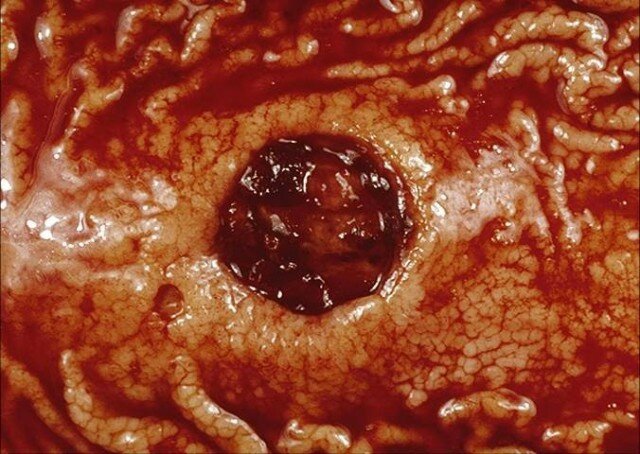
Այդ վնասումները, որոնք կոչվում են սթրեսային էռոզիաներ և խոցեր, լինում են բազմակի և տեղակայվում են հիմնականում ստամոքսի հատակում: Դրանք նկատվում են տարածուն վնասվածքներով և այրվածքներով հիվանդների 80-90%-ի շրջանում: Առավել հաճախ այս խոցերը դրսևորվում են անցավ արյունահոսությամբ, որը սովորաբար լինում է քիչ քանակությամբ, սակայն կարող է լինել և զանգվածային` կյանքին վտանգ սպառնացող: Սովորաբար էռոզիաները առաջանում են վնասվածքից կամ շոկից 24ժ անց, իսկ արյունահոսությունները` 2-3 օր անց: Այսպիսի խոցերի ախտորոշման լավագույն մեթոդը էզոֆագոգաստրոդուոդենոսկոպիան է: Գոյություն ունեն սթրեսային էռոզիաների և խոցերի ախտածագման մի շարք տեսություններ, որոնցից մեծ մասը մեծ դեր են տալիս լորձաթաղանթի իշեմիային, ինչպես նաև ստամոքսի պատի վնասմանը աղաթթվով:
Կուշինգի խոցերը, դրանք ՍԱՈՒ-ի վերին հատվածների սուր խոցերն են` կապված գլխուղեղի ախտահարման հետ գանգուղեղային վնասվածքների կամ ներգանգային ճնշման բարձրացման դեպքում (ուղեղի ուռուցքի կամ սուբդուրալ հեմատոմայի ժամանակ): Այս խոցերը տեղակայվում են ստամոքսում, 12-մատնյա աղու պրոքսիմալ հատվածներում կամ կերակրափողում և հաճախ բարդանում են արյունահոսությամբ կամ պերֆորացիայով (թափածակմամբ):
Կուշինգի խոցերի բուժման համար կարգավորում են ներգանգային ճնշումը, նշանակում են H2-հիստամինային բլոկատորներ:
Սուր սթրեսային խոցերի բուժումը հիմնականում կանխարգելիչ է: Այն իրականացնում են ռիսկի խմբի բոլոր հիվանդներին. վերակենդանացման բաժանմունքի հիվանդներին, որոնք գտնվում են ԹԱՇ-ի վրա, արյան մակարդելիության խանգարումներով, բազմաօրգանային անբաավարարությամբ կամ ծանր այրվածքներով հիվանդներին: Կանխարգելման նպատակով pH-ը պահում են 3.5-ից ոչ ցածր հեղուկ անտացիդների ներմուծումով նազոգաստրալ (քթաստամոքսային) զոնդի միջոցով ժամը մեկ կամ ըստ անհրաժեշտության կամ H2-բլոկատորների ն/ե շիթային կամ ինֆուզիոն ներակումով: Արդյունավետ է նաև սուկրալֆատի սուսպենզիան (կախույթը), որը ներմուծվում է նազոգաստրալ զոնդով 1գ-ից 6 ժամը մեկ: Սուկրալֆատը, ի տարբերություն անտացիդների և H2-բլոկատորների, չի բարձրացնում ստամոքսի պարունակության pH-ը, ուստի վերջինիս նշանակման ժամանակ ուշ (4 օրից հետո) թոքաբորբերը հազվադեպ են զարգանում: Եթե արյունահոսությունը այնուամենայնիվ, սկսվում է և չի ենթարկվում կոնսերվատիվ բուժմանը, կատարում են գաստրոդուոդենեսկոպիա, իսկ որոշ դեպքերում վիրահատական բուժում` վագոտոմիա պիլորոպլաստիկայով կամ գաստրէկտոմիա: Լորձաթաղանթի վնասում` պայմանավորված ասպիրինի և այլ ՈՍՀՄ-ի կիրառման հետ
Ասպիրինի կիրառումը բարձրացնում է ստամոքսի, ավելի հազվադեպ 12-մատնյա աղու խոցի զարգացման ռիսկը, ինչպես նաև կարող է առաջացնել էռոզիվ գաստրիտ: Լորձաթաղանթի համանման վնասումը նկատվում է նաև այլ ՈՍՀՄ-ի կիրառումից (օրինակ` ինդոմետացին, իբուպրոֆեն, նապրօքսեն, պիրօքսիկամ և այլն):
ՈՍՀՄ-ի ազդեցությամբ խոցերի և էռոզիաների զարգացումը պայմանավորված է մի քանի մեխանիզմներով: Այս դեղորայքները ուղղակի վնասող ազդեցություն ունեն լորձաթաղանթի վրա և ընկճում են պրոստագլանդինների սինթեզը: ՈՍՀՄ-ն նպաստում են խոցի առաջացմանը` խախտելով լորձաթաղանթի պաշտպանական պատնեշը և հեշտացնելով ջրածնի իոնների հետադարձ դիֆուզիան: ՈՍՀՄ-ն իջեցնում են լորձի արտադրությունը ստամոքսում և բիկարբոնատի արտադրությունը ստամոքսում և 12-մատնյա աղիքում, ինչպես նաև կարող են բարձրացնել աղաթթվի արտադրությունը: Պրոստագլանդինների պաշարի հյուծումը վատացնում է էպիթելի ռեգեներացիան:
ՈՍՀՄ-ը երկարատև ընդունող հիվանդների 10-30%-ի մոտ առաջանում են ստամոքսի, իսկ 2-20%-ի մոտ` 12-մատնյա աղու խոցեր:
Լորձաթաղանթի վնասման ռիսկի գործոններ` պայմանավորված ՈՍՀՄ-ի կիրառմամբ.
- Տարեց հասակ
- Իգական սեռ
- ՈՍՀՄ-ի բարձր դոզաներ
- ՈՍՀՄ-ի երկարատև ընդունում
- ՈՍՀՄ-ի և գլյուկոկորտիկոիդների համակցված բուժում
- Ծանր ուղեկցող հիվանդություններ
- Հնարավոր է Helicobacter pylori, ծխելը, սուրճի և ալկոհոլի չարաշահում
Խոցի զարգացման ռիսկը, ըստ երևույթին, կախված չէ ընդունվող դեղորայքից, սակայն կան տվյալներ, որ նոր ՈՍՀՄ-ը (օրինակ` նաբումետոն), որոնք ընտրողաբար բլոկադայի են ենթարկում ցիկլօքսիգենազա 2-ը, հազվադեպ են վնասում ստամոքսի լորձաթաղանթը: Գլյուկոկորտիկոիդներով մոնոթերապիան սովորաբար չի առաջացնում խոցեր:
Բացի ստամոքսի և 12-մատնյա աղու խոցից, ասպիրինը կամ այլ ՈՍՀՄ-ը կարող են առաջացնել Կրոնի հիվանդության և ոչ սպեցիֆիկ խոցային կոլիտի սրացումներ, ինչպես նաև բարակ և լայնական հաստ աղու ստրիկտուրաներ (նեղացումներ) և խոցեր:
Միզոպրոստոլը (պրոստագլանդին E1-ի սինթետիկ անալոգ), որը նշանակվում է ՈՍՀՄ-ի հետ միաժամանակ 100-200մկգ 4 անգամ օրական, պակասեցնում է ստամոքսի խոցի առաջացման ռիսկը մոտ 75%-ով, իսկ դոզայի կրկնակի բարձրացման դեպքում` 95%-ով: Աղիքային կոլիկաներից և լուծերից խուսափելու նպատակով բուժումը սկսում են փոքր դեղաչափերից: Միզոպրոստոլը բարձրացնում է արգանդի կծկողական ակտիվությունը, ուստի այն չեն նշանակում պտղաբեր հասակի կանանց:
12-մատնյա աղու խոցերը կարելի է կանխել H2-բլոկատորների կիրառմամբ: H2-բլոկատորները և օմեպրազոլը արագացնում են խոցերի լավացումը, ընդ որում օմեպրազոլը արդյունավետ է նույնիսկ այն հիվանդների մոտ, որոնք շարունակում են ընդունել ՈՍՀՄ:
Լորձաթաղանթը վնասող այլ գործոններ.
Էթանոլը առաջացնում է ստամոքսի պատի սուբէպիթելային արյունազեղումներ, այտուց և թույլ կամ չափավոր արտահայտված բորբոքային ինֆիլտրացիա: Հավանաբար բջիջների վնասումը պայմանավորված է էթանոլի բարձր լիպոֆիլությամբ և լիպոլիտիկ ազդեցությամբ, լորձաթաղանթի պաշտպանական պատնեշի քայքայմամբ և լորձաթաղանթի մանր անոթների անմիջական վնասմամբ: Ուժեղ թթուներով (աղաթթու, ծծմբական թթու) և հիմքերով թունավորումը կարող է բերել ստամոքսի լորձաթաղանթի ծանր քիմիական այրվածքների առաջացմանը: Հիմքերը, հատկապես նատրիումի հիդրօքսիդը, հիմնականում առաջացնում են կերակրափողի լորձաթաղանթի արտահայտված նեկրոզ, ստրիկտուրաների հետագա զարգացումով: Ստամոքսը, հատկապես անտրալ բաժինը առավել զգայուն է ուժեղ թթուների վնասմանը: Հիվանդները գանգատվում են այրոցի զգացումից բերանի խոռոչում, կոկորդում և կրծոսկրի հետևում: Էպիգաստրալ շրջանի ցավը և փսխումը հաճախ վկայում են ստամոքսի ախտահարման մասին: Հաճախ զարգանում են արյունահոսություն կամ կերակրափողի պերֆորացիա:
Բուժումը ուժեղ թթուներով թունավորումների ժամանակ ներառում է առատ հեղուկներ և հետագայում անտացիդ միջոցներ, անհրաժեշտության դեպքում սիմպտոմատիկ բուժում:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










