 Երկար ժամանակ հետանցքային ուղու քաղցկեղը դիտարկվում էր ոչ թե որպես առանձին հիվանդություն, այլ որպես ուղիղ աղիքի քաղցկեղի ձևերից մեկը: Դա պայմանավորված էր <<հետանցքային ուղի>> անատոմիական տերմինի բացակայությամբ: Տվյալ հատվածը կոչվում էր ուղիղ աղիքի շեքային մաս (pars analis recti): Ըստ նոր անատոմիական անվանակարգության Paris Nomina Anatomica (PNA)՝ որոշվեց ուղիղ աղիքի և հետանցքային ուղու, այսինքն` էնդո- և էկտոդերմալ սաղմերի միջև սահմանը` հետանցքուղիղաղիքային գիծը (linea anorectalis):
Երկար ժամանակ հետանցքային ուղու քաղցկեղը դիտարկվում էր ոչ թե որպես առանձին հիվանդություն, այլ որպես ուղիղ աղիքի քաղցկեղի ձևերից մեկը: Դա պայմանավորված էր <<հետանցքային ուղի>> անատոմիական տերմինի բացակայությամբ: Տվյալ հատվածը կոչվում էր ուղիղ աղիքի շեքային մաս (pars analis recti): Ըստ նոր անատոմիական անվանակարգության Paris Nomina Anatomica (PNA)՝ որոշվեց ուղիղ աղիքի և հետանցքային ուղու, այսինքն` էնդո- և էկտոդերմալ սաղմերի միջև սահմանը` հետանցքուղիղաղիքային գիծը (linea anorectalis):
Բազելյան հին անատոմիական անվանակարգության (BNA) մեջ այն կոչվում էր կատարային կամ ատամնավոր գիծ` linea pectinea s. dentata.:
Այսպիսով, հետանցքային ուղու մոտակա սահմանը հետանցքուղիղաղիքային, իսկ հեռադիր սահմանը` հետանցքմաշկային գիծն է(linea anocutanea), որն անոդերմայի՝ հետույքի մաշկին անցնելու հատվածն է: Սակայն կլինիցիստի համար, որն առաջին հերթին կողմնորոշվում է ուղիղ աղիքի մատնային հետազոտության տվյալների հիման վրա, ավելի հստակ որոշվող կառուցվածք է մկանային օղի վերին եզրը, որը գոյանում է հետանցքային ներքին և արտաքին սեղմաններով, ինչպես նաև հետանցքը բարձրացնող մկանի ցայլքաուղիղաղիքային հատվածով, այսինքն` հետանցքային ուղու ուղիղ աղիքի ամպուլյար հատված անցման տեղով: Այն հիմք հանդիսացավ <<վիրաբուժական հետանցքային ուղի>> տերմինի ներմուծման համար: Ի տարբերություն <<անատոմիական>> հետանցքային խողովակի՝ այն ներառում է անցումային և գլանաձև էպիթելի հատվածը, որը տեղակայված է հետանցքուղիղաղիքային գծից վեր:
Ըստ միջազգային հակաքաղցկեղային միության սահմանման` հենց <<վիրաբուժական>> հետանցքային ուղին է հետանցքային ուղու քաղցկեղի տեղակայման վայրը:
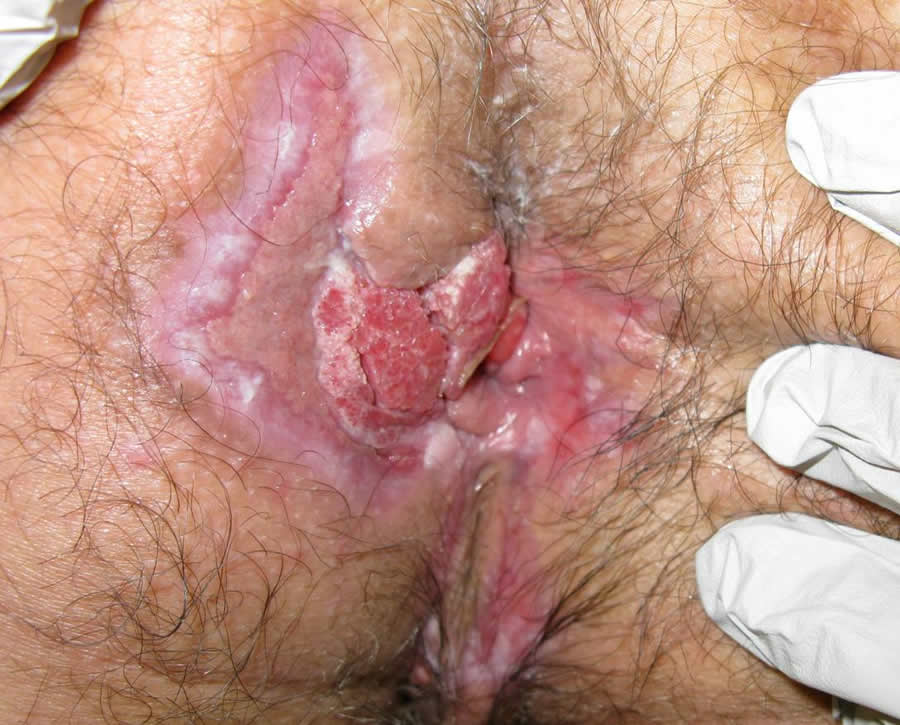
Հետանցքային ուղու քաղցկեղ են այն նորագոյացությունները, որոնք առաջանում են մի շրջանում, որի մոտակա սահմանը հետանցքուղիղաղիքային օղի վերին եզրն է, իսկ հեռադիրը` հարհետանցքային մաշկին միացման տեղը, որը մազածածկ է:
Նորագոյացությունները, որոնք առաջանում են հետանցքի եզրից հեռադիր` մինչ հետույքի մաշկի մազածածկ հատվածի անցումը, դասակարգվում են որպես մաշկի ուռուցքներ (հարհետանցքային):
Ախտաբանական անատոմիա: Հետանցքային շրջանի բարդ անատոմիասաղմնաբանական կառուցվածքը, էպիթելի տարբեր ձևերի առկայությունը պայմանավորում են չարորակ նորագոյացությունների բազմատեսակությունը:
Բազմաշերտ տափակ և անցումային էպիթելի առկայությունը էպիդերմոիդ ուռուցքների զարգացման աղբյուր է, մյուս կողմից՝ ուղիղ աղիքի գլանաձև էպիթելի և հետանցքային գեղձերի գեղձային էպիթելի առկայությունը կարող է հիմք հանդիսանալ ադենոգեն քաղցկեղի զարգացման համար:
Վերջապես հնարավոր է գեղձային և էպիդերմոիդ քաղցկեղի գծերի համակցում` այսպես կոչված գեղձատափակբջջային քաղցկեղ:
Մուկոէպիդերմոիդ քաղցկեղը կարող է առաջացնել ինչպես ադենոկարդինոմայի, այնպես էլ տափակբջջային քաղցկեղի կառուցվածք ունեցող մետաստազներ:
Հետանցքային ուղու քաղցկեղի ձևերը: Հետանցքային ուղու և հարհետանցքային մաշկի տափակբջջային (էպիդերմոիդ) քաղցկեղ: Սա հետանցքային ուղու և հարհետանցքային մաշկի չարորակ գոյացությունների ամենատարածված ձևն է: Այն սովորաբար հանդիպում է 50-ից բարձր տարիքի անձանց մոտ: Կանայք ավելի հաճախ են հիվանդանում հետանցքային ուղու էպիդերմոիդ քաղցկեղով:
Կլինիկա և ախտորոշում
Հետանցքային ուղու և հարհետանցքային մաշկի քաղցկեղը նույնիսկ վաղ փուլերում չի ընթանում անախտանիշ: Ցավը, արյան խառնուրդը կղանքում, հետանցքում կամ դրա շրջակայքում , օտար մարմնի զգացումը, հետանցքային քորը համարյա թե միշտ ուղեկցում են հիվանդությանը: Սա պայմանավորված է նորագոյացության տեղակայմամբ հետանցքային ուղում, որն ունի հարուստ նյարդավորում: Ցավային համախտանիշը ունի ուժեղացման հակում, որը պայմանավորված է նորագոյացության հետագա աճով: Ուռուցքի ներաճը սեղմանի մեջ նպաստում է վերջինիս կազմալուծմանը և հետանցքային անբավարարության զարգացմանը:
Ուռուցքի աճը հեշտոցի հետին պատի մեջ կարող է առաջացնել ուղիղ աղիքի ռեկտովագինալ խուղակ, իսկ տղամարդկանց մոտ ներաճը դեպի շագանակագեղձ և միզուկ առաջացնում է դիզուրիա (դժվարամիզություն):
Հետանցքային ուղու քաղցկեղի ախտանիշները յուրահատուկ չեն և հիվանդների կողմից հաճախ գնահատվում են որպես հետանցքային ուղու բարորակ հիվանդությունների արտահայտություններ:
Սա հետաձգում է անհրաժեշտ բուժումը, իսկ երբեմն էլ նպաստում հետանցքային ուղու քաղցկեղի դեպքում հակացուցված ''բուժմանը'' (տաք լոգանքներ, ֆիզիոթերապևտիկ միջոցառումներ): Բոլոր դեպքերում անհրաժեշտ է մատնային հետազոտություն և ռեկտոռոմանոսկոպիա` գոյացության բիոպսիայով: Անհրաժեշտ է մանրակրկիտ ձևով շոշափել աճուկային շրջանները, մեծացած ավշահանգույցների դեպքում ցուցված է պունկցիա (ընդծակում)` հետագա բջջաբանական հետազոտությամբ:
Անհրաժեշտ հետազոտություններ են կոլոնոսկոպիան՝ խթաղու սինխրոն գոյացություններ բացառելու նպատակով, լյարդի և հարաորտային հանգույցների գերձայնային հետազոտում կամ համակարգչային շերտագրություն և կրծքավանդակի օրգանների ռենտգեն հետազոտություն` քաղցկեղի հեռավոր մետաստազները բացառելու նպատակով: Հետազոտման ամենատեղեկատվական և ժամանակակից եղանակներից է տրանսռեկտալ գերձայնային հետազոտությունը: Այս եղանակը թույլ է տալիս գնահատել առաջնային ուռուցքի ներաճի խորությունը, ստույգ ձևով որոշել գոյացության չափսերը և հայտնաբերել մեծացած հարուղիղաղիքային ավշահանգույցների առկայությունը:
Բուժում.
Ճառագայթաբանության զարգացումը, ժամանակակից մեգավոլտային ճառագայթային սարքերի ստեղծումը, հակաուռուցքային քիմիոպրեպարատների բացահայտումը հեղափոխություն կատարեցին հետանցքային ուղու և հարհետանցքային մաշկի քաղցկեղի բուժման մեջ:
Ուռուցքի այս տեսակի համեմատաբար բարձր ճառագայթազգայնությունը թույլ տվեց իոնիզացնող ճառագայթման շնորհիվ հասնել հետանցքային ուղու սանացիայի և մեծամասամբ՝ ուղիղ աղիքի փակիչ ապարատի ֆունկցիայի պահպանման: Քիմիոպրեպարատների կիրառումը ուժեղացնում է ճառագայթային բուժման կանցերոցիդ արդյունքը, ինչպես նաև ազդեցությունը շրջակա ավշահանգույցներում ուռուցքի տարածման վրա:
Այս ամենը ճառագայթային բուժումը (ՃԲ) կամ քիմիաճառագայթային բուժումը (ՔՃԲ) դարձնում են ուղիղ աղիքի որովայնաշեքային էքստիրպացիայի նախընտրելի եղանակ:
Այսօր հետանցքային ուղու և հարհետանցքային մաշկի քաղցկեղի դեպքում բուժման առաջին գծի եղանակ է հանդիսանում ՃԲ և ՔՃԲ:
Որպես ՃԲ եղանակ է օգտագործվում դիստանցիոն ճառագայթային բուժումը (ԴՃԲ) առաջահետին դաշտերից, ինչպես նաև շեքային դաշտից: Խորհուրդ է տրվում 55 – 56 գր. չափաբաժին 4 – 6 շաբաթվա ընթացքում՝ ճեղքված կուրսով:
Բացի ԴՃԲ-ից կիրառվում են նաև ներխոռոչային և ներհյուսվածքային քիմիոթերապիա (բրախիթերապիա) Co60 ճառագայթաասեղներով: Առանձին ձևով ճառագայթվում են աճուկային շրջանի ավշահանգույցները 30 – 35 գր. կանխարգելիչ չափաբաժնով, իսկ մետաստազների առկայության դեպքում` 45 – 55 գր. չափաբաժնով:
Զուգակցված բաժման դեպքում որպես քիմիոթերապիա կիրառվում են միտոմիցին C և 5 ֆտորուրացիլ, ինչպես նաև պլատինի պատրաստուկներ և բլեոմիցին: Ուռուցքի վրա իոնիզացնող ճառագայթման ազդեցության ուժեղացման եղանակ է նաև տեղային տաքացման կիրառումը: Գերբարձր հաճախականության ճառագայթիչի ներխոռոչային ալեհավաքների օգնությամբ ուռուցքը տաքացվում է մինչև 42 - 43C: Սա մի կողմից ուժեղացնում է ճառագայթման արդյունավետությունը, մյուս կողմից հենց ինքը հիպերթերմիան ունի կանցերոցիդ աղդեցություն:
Այն դեպքերում, երբ ճառագայթմամբ հնարավոր չէ հասնել հետանցքային խողովակի կամ հարհետանցքային մաշկի սանացիայի, դիմում են վիրահատական բուժման: Վիրահատական միջամտության ցուցում է նաև անցկացված ճառագայթումից հետո ուռուցքի կրկնությունը: Ընդունված վիրահատություն է ուղիղ աղիքի որովայնաշեքային էքստիրպացիան:
Ուռուցքի տեղային հեռացումը հնարավոր է միայն փոքր չափերի նորագոյացության դեպքում: Տվյալ հիվանդության դեպքում որովայնաշեքային էքստիրպացիայի առանձնահատկություններից է հարհետանցքային մաշկի լայն հատման անհրաժեշտությունը հատկապես այն դեպքում, երբ ուռուցքը տեղակայված է դրա վրա կամ ունի ելք հարհետանցքային մաշկի վրա:
Երբ աճուկային ավշահանգույցներում հայտնաբերվում են քաղցկեղի մետաստազներ, վիրաբուժական միջամտությունը պետք է լրացնել աճուկային լիմֆադենեկտոմիայով:
Այս վիրահատությունը կարող է կատարվել ինչպես որովայնաշեքային էքստիրպացիայի հետ միաժամանակ, այնպես էլ հետաձգված, երբ մետաստազները հայտնաբերվում են վիրահատությունից հետո ավելի ուշ ժամկետներում:
Կանխատեսում: Հետանցքային ուղու տափակ բջջային քաղցկեղի դեպքում պահպանողական եղանակների արդյունավետությունը հասնում է 50 – 70%-ի, իսկ ուռուցքի` հարհետանցքային մաշկի վրա տեղակայման դեպքում` 60 – 90%-ի:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










