 Բերանի խոռոչի լորձաթաղանքի քաղցկեղը գլխի և պարանոցի չարորակ ուռուցքների շարքում ըստ տարածվածության գրավում է առաջին տեղը: Բերանի խոռոչի լորձաթաղանքի քաղցկեղը տղամարդկանց մոտ առաջանում է 7-10 անգամ ավելի հաճախ:
Բերանի խոռոչի լորձաթաղանքի քաղցկեղը գլխի և պարանոցի չարորակ ուռուցքների շարքում ըստ տարածվածության գրավում է առաջին տեղը: Բերանի խոռոչի լորձաթաղանքի քաղցկեղը տղամարդկանց մոտ առաջանում է 7-10 անգամ ավելի հաճախ:
Հիվանդանում են հիմնականում 50-70 տարեկան անձիք, սակայն, այն երբեմն հանդիպում է նաև երիտասարդների, իսկ շատ հազվադեպ նաև երեխաների մոտ:
Ավելի քան 50% դեպքերում այն տեղակայվում է լեզվի վրա: Ավելի հազվադեպ այն ախտահարում է բերանի խոռոչի մյուս հատվածները հետևյալ հերթականությամբ` բերանի խոռոչի հատակ, այտեր, վերին ծնոտի այլ վեոլյարեզր, ստորին ծնոտի ալվեոլյարեզր, քիմք:
Էթիոլոգիան
Էթիոլոգիական գործոններին են դասվում ծխելը, ալկոհոլը, տաք ուտեստները, անորակ պրոտեզներով լորձաթաղանթի տրավմատիզացիան և այլն: Բոլոր այս գործոնները նպաստում են այնպիսի նախաքաղցկեղային պաթոլոգիաների զարգացմանը ինչպիսին են` լեյկոպլակիաները, պապիլոմատոզը, քրոնիկ խոցերը, ճաքերը և այլն: Նախաքաղցկեղային հիվանդությունների բուժումը ենթադրում է բերանի խոռոչի սանացիա, վնասակար սովորությունների դադարեցում:
Առավել արդյունավետ է համարվում լեյկոպլակիայով կամ պապիլոմատոզով ախտահարված հատվածի վիրաբուժական հեռացումը, էլեկտրոկոագուլյացիան կամ կրիոդետրուկցիան: Այս ամենի կիրառումը իսկապես կարող է հանդիսանալ բերանի խոռոչի լորձաթաղանքի քաղցկեղի արդյունավետ պրոֆիլակտիկա:
Պաթոլոգիկան ատոմիան
Բերանի խոռոչի լորձաթաղանքի քաղցկեղն ըստ աճի ձևի բաժանվում է էկզոֆիտ և էնդոֆիտ ձևերի: Էկզոֆիտ տարբերակը ներկայացված է պապիլյար և խոցային քաղցկեղով: Էնդոֆիտ տեսակի բնոշ են խոցային-ինֆիլտրատիվ և ինֆիլտրատիվ ձևերը:
Հյուսվածաբանորեն բերանի խոռոչի լորձաթաղանքի քաղցկեղը 90-95% դեպքերում ներկայացված է տափակ բջջային եղջերացող, ավելի հազվադեպ չեղջերացող և չդիֆերենցված ձևերով: Երբեմն, շատ հազվադեպ, կարող են հադիպել ադենոկարցինոմաներ, որոնք տեղակայվում են այտերի լորձաթաղանթի, փափուկ կամ պինդ քիմքի ու լեզվարմատի հաստության մեջ:
Բերանի խոռոչի լորձաթաղանթի քաղցկեղը հիմնականում և բավականին արագ մետաստազավորում է պարանոցի մակերեսային և խորանիստ լիմֆատիկ հանգույցներ: Լիմֆատիկ հանգույցների այս կամայն խմբի ախտահարումը հիմնականում կապված է առաջնային ուռուցքի տեղակայման հետ: Նկարագրվում են նաև կոնտրլատերալև երկկողմանի մետաստազավորման դեպքեր:
Հեռավոր մետաստազները հանդիպում են եզակի դեպքերում:
Հիվանդության կլինիկան հիմնականում պայմանավորված է առաջնային ուռուցքի տեղակայմամբ և տարածվածությամբ:
Լեզվի քաղցկեղը 70-75% դեպքերում զարգանում է կողմնային մակերեսի միջին երրորդականի շրջանում: Մոտ 20% դեպքերում ախտահարվում է լեզվարմատը: Մոտավորապես 5-10% դեպքերում ախտահարվում են լեզվի ծայրը, ստորին և վերին մակերեսները: Վաղ փուլերում պաթոլոգիկ օջախը չունի արտահայտված դրսևորում: Հիվանդության զարգացմանը և ուռուցքային ինֆիլտրացիային զուգահեռ զարգանում են բերանի խոռոչում օտար մարմնի առկայության և ցավային զգացողությունները: Հետո ուռուցքն անցնում է լեզվի հակառակ կողմ և տարածվում դեպի բերանի խոռոչի հատակի հյուսվածքները: Լեզվարմատի քաղցկեղը տարածվում է դեպի բերան ըմպան, քիմքային կամարիկներ, մակկոկորդ: Այս դեպքերում ցավը ճառագայթում է դեպի ականջ, քունք:
Ուռուցքի քայքայման արդյունքում առաջանում է գարշահոտություն բերանից, խեղվում են կլման ակտն ու խոսքը: Մահվան պատճառ են դառնում կախեքսիան և պրոֆուզարյունահոսությունները քայքավող ուռուցքից: Լեզվի քաղցկեղը բնորոշվում է ռեգիոնարմետաստազավորման (երբեմն երկկողմանի) բարձր հաճախականությամբ (60-70%):
Բերանի խոռոչի լորձաթաղանքի քաղցկեղը կազմում է բերանի խոռոչի ուռուցքների 15-20%: Առավել հաճախ ախտահարվում են բերանի խոռոչի հատակի առաջային հատվածներն ու սեղանատամների շրջանում ընկած հատվածը: Այս ուռուցքները հազվադեպ են ախտորոշվում հիվանդության վաղ փուլերում: Ուռուցքը արագորեն ախտահարում է բերանի խոռոչի հատակի մկանները, լեզուն և ստորին ծնոտը: Ռեգիոնարմետաստազավորման ընթացքում ախտահարվում են ենթաստործնոտային և խորը ներքին լծային լիմֆատիկ հանգույցները:
Այտի լորձաթաղանթի քաղցկեղ ավելի հաճախ հանդիպում է սեղանատամների հպման գծի մակարդակով, հետսեղանատամային շրջանում: Սկզբանական շրջանում այն դրսևորվում է անցավ, խոցային գոյացության տեսքով: Ցավը հիմնականում ի հայտ է գալիս մաշկի պրոցեսի մեջ ներառվելուն զուգահեռ: Առավել ծանր ընթացք ունեն հետսեղանատամային շրջանի ուռուցքները, քանի որ ուռուցքը բավական արագ տարածվում է դեպի քմային կամարիկները, փափուկ քիմքը: Բնորոշ է նաև վաղ մեատաստազավորումը, որն ուղեկցվում է ենթաստործնոտային և խորը պարանոցային լիմֆատիկ հանգույցների ախտահարմամբ:
Փափուկ քիմքերի լորձաթաղանթի քաղցկեղի դեպքում հիմնական հյուսվածաբանական ձև է հանդիսանում տափակ բջջային քաղցկեղը, ի տարբերություն պինդ քիմքի քաղցկեղի, որի դեպքում առավել հաճախ հանդիպում է ադենոկարցիանոման: Քիմքի ախտահարումը ուղեկցվում է լորձաթաղանթի վաղ խոցոտմամբ և վերին ծնոտի ախտահարմամբ: Ցավն ի հայտ է գալիս բավական արագ: Ռեգիոնար ավշային հանգույցները ախտահարվում են 15-20% դեպքերում:
Ախտորոշման համար առաջնային է բերանի խոռոչի ամբողջական զննումը, որն իր մեջ պետք է ներառի նաև մատնային զննում, որը հնարավորություն է տալիս որոշել ուռուցքի կոնսիստենցիան, չափերը, շարժունակությունը: Անհրաժեշտ է ուշադրություն դարձնել լեզվի շարժունակության վրա: Լեզուն հանելիս վերջինիս որևէ կողմշեղվելը վկայում է լեզվարմատի ախտահարման մասին: Նման դեպքում ցուցված է լարինգոսկոպիան, կամ զննումը ֆիբրոսկոպի օգնությամբ: Ոսկրերի ախտահարման կասկածի դեպքում անց են կացնում ռենտգենաբանական հետազոտություն: Համակարգչային շերտագրությունը թույլ է տալիս որոշել հիվանդության տարածվածության աստիճանն ու սահմանները:
Հիմնական ախտորոշիչ մեթոդներ են հանդիսանում բջջաբանական և հյուսավածաբանական մեթոդները:
Բերանի խոռոչի քաղցկեղը պետք է դիֆերենցել բորբոքային պրոցեսներից, բարորակ նորագոյացություններից, առաջնային սիֆիլիսից, տուբերկուլյոզից և այլն:
Կլինիկական դասակարգումը. 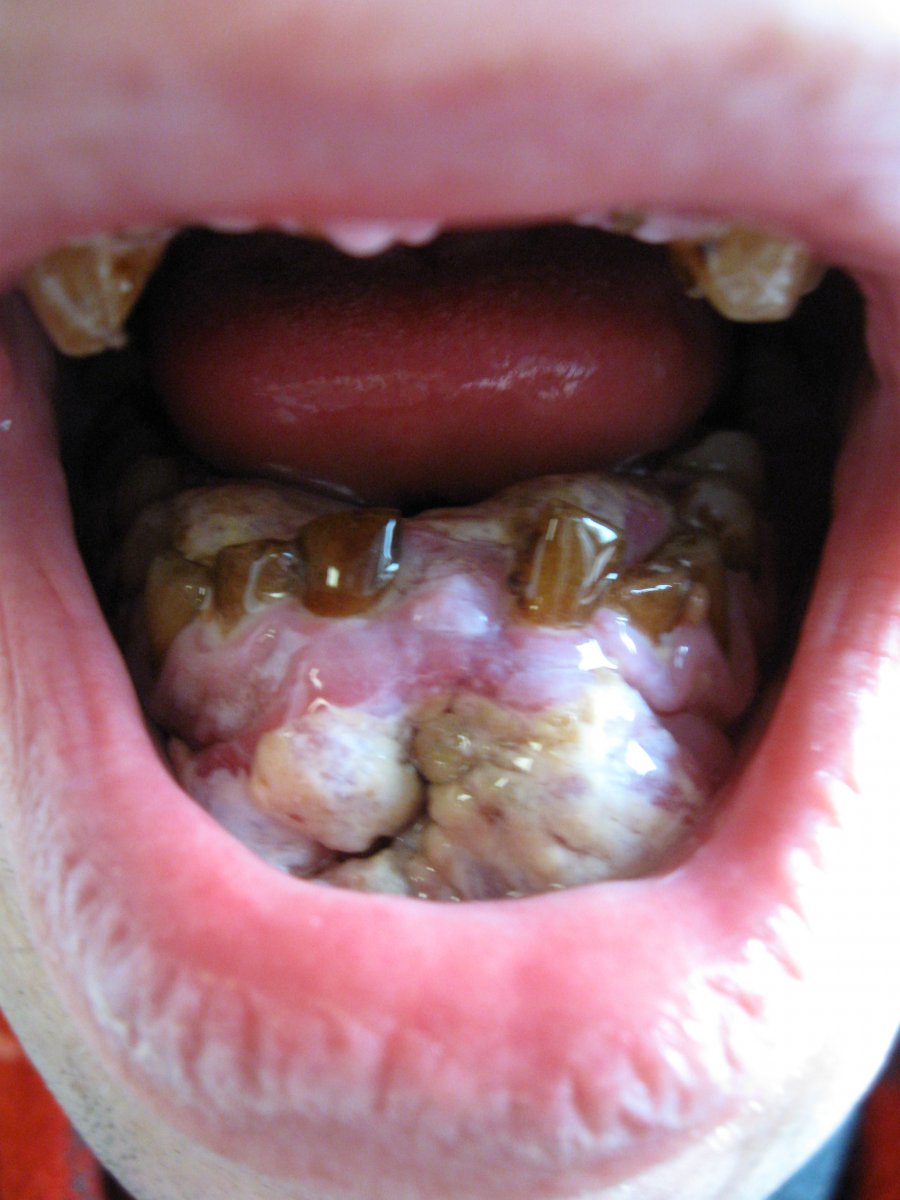
T - առաջնային ուռուցք
Tx – տվյալները բավարար չեն առաջնային ուռուցքը գնահատելու համար
To - առաջնային ուռուցքը չի հայտնաբերվում
Tis – carcinoma in situ
T1 – ուռուցքի չափսը չի գերազանցում 2 սմ
T2 – ուռուցքի չափսը` 2-4 սմ
T3 – ուռուցքի չափսը 4 սմ-ից ավելի է
T4 – ուռուցքի տարածում դեպի հարակից հյուսվածքներ (ոսկրեր, լեզվի խորանիստ մկաններ, մաշկ և այլն)
N – ռեգիոնար ավշային հանգույցներ
Nx – տվյալները բավարար չեն ռեգիոնար ավշային հանգույցների վիճակը գնահատելու համար
No – ռեգիոնար ավշային հանգույցների ախտահարման մասին վկայող տվյալներ չկան
N1 - առկա են առանձին, մինչև 3սմ ախտահարված ռեգիոնար ավշային հանգույցներ ախտահարման կողմում
N2 - առկա են բազմաթիվ 3-6սմ չափերի ախտահարված ռեգիոնար ավշային հանգույցներ ախտահարման կամ հակառակ կամ երկու կողմերում
N3 - առկա են 6սմ-ից մեծ ախտահարված ռեգիոնար ավշային հանգույցներ
M – հեռավոր մետաստազներ
Mx - տվյալները բավարար չեն հեռավոր մետաստազներ հայտնաբերելու համար
Mo – հեռավոր մետաստազների մասին վկայող տվյալներ չկան
M1 - առկա են հեռավոր մետաստազներ
Բուժական մոտեցումը հիմնականում կախված է հիվանդության փուլից, ուռուցքի հյուսավածաբանական տեսակից և հիվանդի ընդհանուր վիճակից: Բուժմանը պետք է նախորդի բերանի խոռոչի սանացիան: Բերանի խոռոչի մետաղական կոնստրուկցիաները , որոնքը նկնում են ճառագայթման զոնայի մեջ պարտադիր պետք է հեռացվեն: Բերանի խոռոչի լորձաթաղանթի քաղցկեղի բուժումը պետք է կրի համակցված բնույթ: Անկախ տեղակայումից և հիվանդության փուլից բուժումը սկսում են ճառագայթային թերապիայից: ԳՕԴ-նկազմում է 50-60Գր.: Փոքր` մինչև 2 սմ-ոց, ուռուցքների դեպքում հնարավոր են երհյուսվածքային ճառագայթման կիրառումը: Տարածված և ռադիոռեզիստենտ տեսակների դեպքում կիրառում են թերմոռադիոթերապիա: Ռեգիոնար ավշային հանգույցների ախտահարման դեպքում անց են կացնում ինչպես առաջնային ուռուցքի այնպես էլ ախտահարված հանգույցների ճառագայթում:
Երբեմն կարելի է համակցել նեոադյուվանտ քիմիաթերապիան և ճառագայթային բուժումը:
Վիրահատական բուժումը անց է կցվում ճառագայթային թերապիայի ավարտից 3-4 շաբաթ անց: Վիրահատության ծավալը նույնպես կախված է առաջնային օջախի տեղակայումից և հիվանդության տարածվածությունից: Կատարվող վիրահատությունները հաճախ անց են կացվում բավական մեծ ծավալներով և ենթադրում են պլաստիկ միջամտություններ` ստեղծված դեֆեկտները վերացնելու նպատակով:
Քիմիաթերապիան կիրառվում է բերանի խոռոչի լորձաթաղանթի քաղցկեղի բարձիթողի փուլերում, երբ հնարավոր չէ կատարել վիրահատական միջամտություն, կամ առկա են հեռավոր մետաստազներ:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










