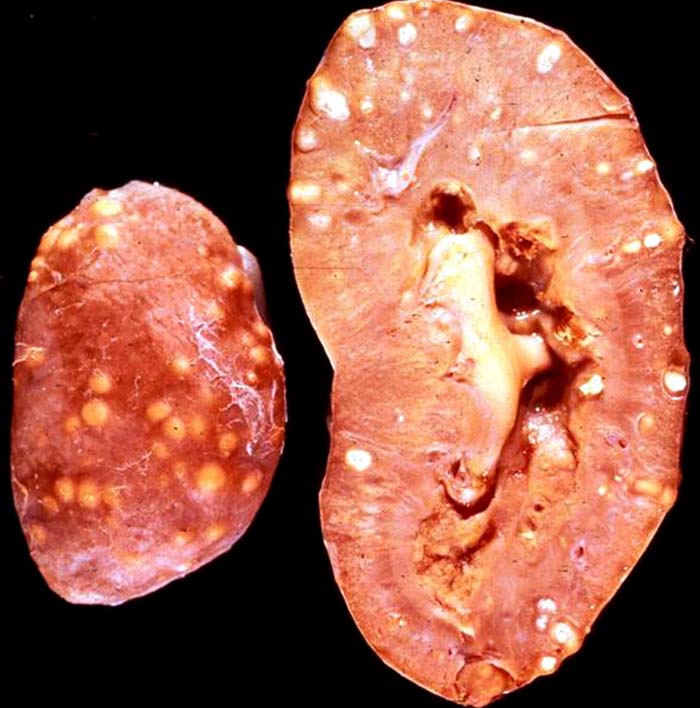
 Խրոնիկական պիելոնեֆրիտը առավել հաճախ չբուժված սուր պիելոնեֆրիտի հետևանքն է, թեև կլինիկորեն նման անցումը ակնհայտ չէ, քանզի առկա է հիվանդության առանց ցայտուն կլինիկական ախտանիշների երկարատև ծածուկ ընթացքը: Պրոցեսի խրոնիկական ձևին անցնելը կախված է օրգանիզմի դիմադրունակությունից, միկրոօրգանիզմի առանձնահատկությունից, տարված բուժումից: Խրոնիկական պիելոնեֆրիտին բնորոշ է հարաճուն ընթացքը: Կանայք ավերի հաճախ են հիվանդանում:
Խրոնիկական պիելոնեֆրիտը առավել հաճախ չբուժված սուր պիելոնեֆրիտի հետևանքն է, թեև կլինիկորեն նման անցումը ակնհայտ չէ, քանզի առկա է հիվանդության առանց ցայտուն կլինիկական ախտանիշների երկարատև ծածուկ ընթացքը: Պրոցեսի խրոնիկական ձևին անցնելը կախված է օրգանիզմի դիմադրունակությունից, միկրոօրգանիզմի առանձնահատկությունից, տարված բուժումից: Խրոնիկական պիելոնեֆրիտին բնորոշ է հարաճուն ընթացքը: Կանայք ավերի հաճախ են հիվանդանում:
Ձևաբանական փոփոխությունները.
Հիմնականում արտահայտվում են գերազանցապես միջուկային շերտում տեղակայված անհավասարաչափ և զգալի լիմֆոհիստիոցիտային ինֆիլտրացիայով, ստրոմայի սկլիրոզով ու ֆիբրոզով, զարկերակների սկլերոզով: Բավականին բնորոշ է հողովակների լայնացած հատվածների հայտնաբերումը, որոնք լցված են միատարր կոլոիդային զանգվածով (այսպես կոչված ″խողովակների թիրեոիդանման ձևափոխում″): Մաքուր լիմֆոիդային ինֆիլտրացիան զանազան բնույթի գրգռիչների հանդեպ պատասխան ռեակցիա է, և այդ պատճառով չի կարող դիտվել որպես պիելոնեֆրիտային բորբոքման վկայություն: Պիելոնեֆրիտին բնորոշ նշաններից է բաժակա-ավազանային համակարգի պարտադիր ներգրավումը պրոցեսի մեջ, որով և այն տարբերվում է երիկամների տուբուլո-ինտերստիցիալ ախտահարումներից: Կծիկները պրոցեսի մեջ են ընդգրկվում երկրորդային ձևով՝ հիվանդության ուշ շրջանում: Հիվանդության վերջնական շրջանում նկատվում է կծիկների սկլերոզ և հիալինոզ:
Կլինիկական պատկերը
Խրոնիկական պիելոնեֆրիտի կլինիկական պատկերը բազմաբնույթ է և կախված է հիվանդության պատճառից (առաջնային թե երկրորդային), բորբոքային պրոցեսի տարածվածությունից (միակողմանի թե երկկողմանի), ակտիվությունից, երիկամների ֆունկցիոնալ խանգարման աստիճանից, և ուղեկցվող հիվանդություններից: Այսպես, միակողմանի պրոցեսի դեպքում առողջ երիկամի համակշռող գործունեության շնորհիվ հիվանդությունը կարող է կլինիկորեն չդրսևորվել ընդհուպ մինչև երիկամային խրոնիկական անբավարարության զարգացումը: Խրոնիկական պիելոնեֆրիտով հիվանդների 20% մոտ դիտվում է ծածուկ ընթացք, որը բնորոշվում է նվազագույն կլինիկական ախտանիշներով: Նման հիվանդները, սովորաբար գանգատ չեն ներկայացնում, հաճախ տեղյակ չեն իրենց հիվանդության մասին և պատահական քննության ժամանակ մեզի մեջ կարող են փոփոխություններ հայտնաբերվել: Նպատակասլան հարցուփորձը կարող է հայտնաբերել նաև ոչ սպեցիֆիկ գանգատներ. դյուրհոգնություն, աշխատունակության նվազում: Բնորոշ գանգատներից է գոտկային շրջանի մշտական սարնության զգացումը, միզարձակության խանգարումները: Օբյեկտիվ քննության ժամանակ հիվանդների մի մասի մոտ հայտնաբերվում է զարկերակային հիպերթենզիա: Հարկ է նշել, որ հիվանդների մեծ մասի մոտ պիելոնեֆրիտը սկսվում է մանկական հասակում և առաջին տարիներին ընթանում է ծածուկ, որը երևակայական առողջացման խաբուսիկ պատկեր է ստեղծում: Սակայն նույնիսկ մեկ կրկնակի սրացումը անհրաժեշտ է դիտել որպես պրոցեսի խրոնիկական ընտացքի վկայություն, որի պատճառով հիվանդի պետք է ենթարկել մանրակրկիտ հետազոտման, քանզի յուրաքանչյուր սրացումը նշանակում է երիկամների նորանոր հատվածների ընդգրկում պրոցեսի մեջ:
Ակտիվ բորբոքային ընթացքի շրջանում խրոնիկական պիելոնեֆրիտի ռեցիդիվների դեպքում կլինիկական ախտանիշների արտահայտվածությունը փոխվում է: Առաջանում են ծարավի զգացում, պոլիուրիա, բութ ցավեր գոտկային շրջանում, գոտկային շրջանում սառնության զգացում, դիզուրիկ երևույթներ, սարսուր, դող, ջերմության բարձրացում: Ընդհանուր ինտոքսիկացիայի նշանները նկատվում են գրեթե բոլոր հիվանդների մոտ: 5-7% հիվանդների մոտ հնարավոր է մակրոհեմատուրիա՝ կապված բաժակների ֆորնիկալ հատվածների բորբոքային ախտահարման հետ: Արտաերիկամային ախտանիշներից առավել հաճախ հայտնաբերվում են հիպերթենզիա և անեմիա: Զարկերակային հիպերթենզիան որոշվում է հիվանդների 50-70% մոտ, ընդ որում գոյություն ունի կախվածություն հիվանդության տևողությունից, նրա ընթացքից և բաժակա-ավազանային համակարգի ախտահարման աստիճանից: Զարկերակային հիպերթենզիայի ախտածագման մեջ մեծ դեր է խաղում ինչպես երիկամների իշեմիան, որը խթանում է ռենին-անգիոտենզին համակարգը, այնպես էլ ռենոպրիվ մեխանիզմը, որը կապված է ինտերստիցիալ հյուսվածքի ախտահարման պատճառով դեպրեսոր ֆունկցիայի ընկճմամբ (կալիկրիին-կինինային համակարգի և պրոստոգլադինների ազդեցության նվազում): 5% հիվանդների մոտ մինչ երիկամային խրոնիկական անբավարարության զարգացումը առաջանում է բուժման դժվար ենթարկվող անեմիա (նույնպես ինտերստիցիալ հյուսվածքի ախտահարման պատճառով էրիտրոպոետինի արտադրության նվազումը): Նիկտուրիայի միացումը պոլիուրիային երիկամային խրոնիկական անբավարարության նախանշանն է, որի առաջացումը զգալիորեն վատացնումը հիվանդների վիճակը:
Ախտորոշումը
Խրոնիկական պիելոնեֆրիտի ախտորոշումը հավաստի է, եթե առկա են երիկամների պարենխիմայի, գերազանցապես տուբուլո-ինտերստիցիալ գոտու և բաժակա-ավազանային համակարգի ախտահարման նշանները՝ հաստատված մեզի մանրէաբանական հետազոտությամբ: Լեյկոցիտուրիայի և բակտերիուրիայի բացահայտումը դեռևս պիելոնեֆրիտի առկայության վկայություն չէ. միայն երիկամի պարենխիմայի ախտահարման հետ համակցված նրանք ստանում են ախտորոշիչ նշանակություն: Խրոնիկական պիելոնեֆրիտի ախտորոշման գործում մեծ նշանակություն է տրվում հետազոտման լաբորատոր-գործիքային մեթոդներին, որոնցից կարևոր տեղ են զբաղեցնում մեզի քննությունը, երիկամների ռենտգենաբանական, ռադիոիզոտոպային և գերձայնային հետազոտությունները: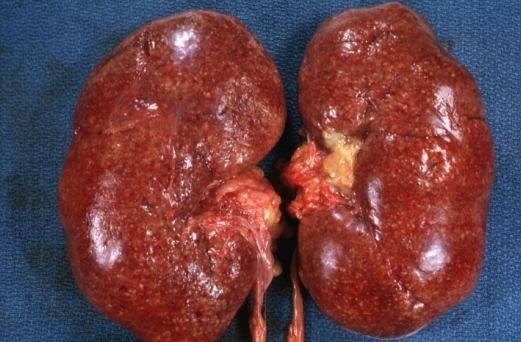 Մեզի քննությունը նախ և առաջ պետք է նպատակաուղղված լինի լեյկոցիտուրիայի և բակտերիուրիայի բացահայտմանը: Պիելոնեֆրիտի դեպքում բացահայտվում է չափավոր պրոնեինուրիա (ոչ ավել 1 գ/օր): Լեյկոցիտուրիայի աստիճանը պարբերաբար փոխվում է և շուրջ 15% հիվանդների մոտ մեզի միանվաղ քննության դեպքում կարող է բացակայել: Այդ իսկ պատճառով մեզի քննությունը կատարել ըստ Նիչիպորենկոյի (առողջ անձանց մոտ 1 մլ մեզում միչև 2000 լեյկոցիտներ և մինչև 1000՝ էրիթրոցիտներ): Մեզի մեծ ակտիվ լեյկոցիտների կամ Շնետհեյմեր-Մալբինի բջիջների հայտնաբերումը ներկայումս կորցրել է իր նշանակությունը, քանզի հաստատված է, որ լեյկոցիտների նման փոփոխությունները տեղի են ունենում մեզի կանգի պայմաններում և կարող են բացահայտվել մեզի օսմոտիկ խտությունը խանգարող երիկամների և այլ օրգանների հիվանդությունների դեպքում: Չափազանց հատկանշական է երիթրոցիտուրիան, հատկապես միզաքարային հիվանդության հետ համակցման դեպքում. 5-7% հիվանդների մոտ հնարավոր է մակրոհեմատուրիա՝ ֆորնիկալ հատվածի ախտահարման հետևանքով: Մեծ նշանակություն է տրվում մեզի հարաբերական խտության որոշմանը, որը երիկամների կոնցենտրացիոն ֆունկցիայի խանգարման ցուցանիշը: Խրոնիկական պիելոնեֆրիտի դեպքում միջուկային շերտի ախտահարման հետևանքով շատ վաղ է զարգանում հիպոստենուրիա, որը խորանում է հիվանդության առաջ խաղացմանը զուգընթաց:
Մեզի քննությունը նախ և առաջ պետք է նպատակաուղղված լինի լեյկոցիտուրիայի և բակտերիուրիայի բացահայտմանը: Պիելոնեֆրիտի դեպքում բացահայտվում է չափավոր պրոնեինուրիա (ոչ ավել 1 գ/օր): Լեյկոցիտուրիայի աստիճանը պարբերաբար փոխվում է և շուրջ 15% հիվանդների մոտ մեզի միանվաղ քննության դեպքում կարող է բացակայել: Այդ իսկ պատճառով մեզի քննությունը կատարել ըստ Նիչիպորենկոյի (առողջ անձանց մոտ 1 մլ մեզում միչև 2000 լեյկոցիտներ և մինչև 1000՝ էրիթրոցիտներ): Մեզի մեծ ակտիվ լեյկոցիտների կամ Շնետհեյմեր-Մալբինի բջիջների հայտնաբերումը ներկայումս կորցրել է իր նշանակությունը, քանզի հաստատված է, որ լեյկոցիտների նման փոփոխությունները տեղի են ունենում մեզի կանգի պայմաններում և կարող են բացահայտվել մեզի օսմոտիկ խտությունը խանգարող երիկամների և այլ օրգանների հիվանդությունների դեպքում: Չափազանց հատկանշական է երիթրոցիտուրիան, հատկապես միզաքարային հիվանդության հետ համակցման դեպքում. 5-7% հիվանդների մոտ հնարավոր է մակրոհեմատուրիա՝ ֆորնիկալ հատվածի ախտահարման հետևանքով: Մեծ նշանակություն է տրվում մեզի հարաբերական խտության որոշմանը, որը երիկամների կոնցենտրացիոն ֆունկցիայի խանգարման ցուցանիշը: Խրոնիկական պիելոնեֆրիտի դեպքում միջուկային շերտի ախտահարման հետևանքով շատ վաղ է զարգանում հիպոստենուրիա, որը խորանում է հիվանդության առաջ խաղացմանը զուգընթաց:
Գերձայնային հետազոտությունը հնարավորություն է տալիս հայտնաբերել քարերի առկայությունը, այդ թվում և ռենտգենաբացասական ավազանների և բաժակների լայնացումը, գնահատել պարենխիմայի փոփոխությունները:
Տարբերակիչ ախտորոշում.
Այն դեպքերում, երբ խրոնիկական պիելոնեֆրիտն արտահայտվում է միայն մեկուսացած զարկերակային հիպերթենզիայի համախտանիշով, տարբերակիչ ախտորոշումը կայացվում է հիպերտոնիկ հիվանդության, ԽԳՆ հիպերտոնիկ ձևի և այլ ախտանիշային հիպերթենզիաների հետ: Նման պարագայում ուշադրություն պետք է դարձնել հիվանդի երիտասարդ տարիքի, ցիստիտի առկայության, անամնեստիկ տվյալների, միզաքարային հիվանդության առկայության վրա: Ծածուկ լեյկոցիտուրիայի բացահայտման համար կարելի է կիրառել պրեդնիզոլոնային հրահրիչ փորձը (30 մգ պրեդնիզոլոն ընդունելուց հետո հիվանդների մոտ ավելանում է լեյկոցիտների քանակը): Վարակային և ասեպտիկ լեյկոցիտուրիան տարբերակելու համար կարևոր ախտորոշիչ միջոց է լեյկոցիտների ձևաբանական ուսումնասիրությունը (մեզում որոշվում է նեյտրոֆիլների և լիմֆոցիտների հարաբերությունը): Պիելոնեֆրիտի դեպքում բացահայտվում է վարակային լեյկոցիտուրիա (նեյտրոֆիլները կազմում են 90% և ավել), ԽԳՆ դեպքում նկատվում է ոչ մանրէային լեյկոցիտուրիա (լիմֆոցիտները կազմում են 20% և ավել): Սակայն որոշիչ նշանակությունը տրվում է հետազոտման ռենտգենաբանական մեթոդներին, երիկամների ախտահարման ասիմետրիային:
Հանառ դիզուրիան՝ մեզի կայուն թթվային ռեակցիայի հետ համակցված և մեկուսացված պիուրիան կասկացելի են երիկամի պալարախտի կապակծությամբ և տվյալ պարագայում միայն ռենտգենաբանական տվյալների հիման վրա հնարավոր չէ ախտորոշել երիկամի պալարախտը, քանզի պիելոնեֆրիտն ունի համանման ռենտգենաբանական ախտանիշներ: Ախտորոշման գործում հիմնականը մեզի մեջ պալարախտի ցուպիկների հայտնամերումն է: Մեծ նշանակություն է տրվում նաև ցիտոսկոպիային (միզածորանների բացվածքի շրջանում պալարների հայտնաբերում): Անալգետիկ նեֆրոպաթիայի հետ տարբերակիչ ախտորոշմանն օգնում են ցավազրկիչների չարաշահման անամնեստիկ տվյալները, մաշկի բնորոշ գունավորումը, դիզուրիայի և բակտերիուրիայի բացակայությունը:
Բուժումը նպատակաուղղված է սրացումների դեմ և ներառում է հակառեցիդիվային բուժում
1. Ռեժիմը և սննդակարգը
Հիվանդի ռեժիմը պայմանավորված է հիվանդության փուլով (սրացում կամ ռեմիսիա), կլինիկական առանձնահատկություններով, բարդությունների առկայու¬թյամբ:
Անկողնային ռեժիմ – պարտադիր է սրացումների և բարդությունների ժամանակ (արյան շրջանառությունը լավացնելու նպատակով):
Խրոնիկական պիելոնեֆրիտով հիվանդների սննդակարգը արտերիալ հիպերթենզիայի, երիկամային անբավարարության բացակայության պարագայում համարյա չի տարբերվում սովորական սննդակարգից. 2000-2500 Կկալ էներգետիկ արժեքով, լիարժեք վիտամիններով (C, P, B խմբի), ածխաջրատներով, սպիտակուցով հարուստ սնունդ, բացառվում են միայն սուր և համեմունքով աննդատեսակներ:
Եթե բացակայում են հակացուցումները (դրանք են. հիպերթենզիա, մեզի արտահոսքի խանգարումներ) խորհուրդ է տրվում օգտագործել 2-3 լ հեղուկ, հանքային ջրերի, հյութերի տեսքով: Հատկապես օգտակար է լոռամրգի (клюква) հյութ կամ օշարակը, այն օժտված է արտահայտված հակասեպտիկ ազդեցությամբ երիկամների և միզատար ուղիների վրա: Մեծ քանակությամբ հեղուկը ստեղծում է արագացած դիուրեզ, որը նպաստում է բորբոքային պրոցեսի պաշարմանը: Միզամուղ ազդեցությամբ օժտված են նաև ձմերուկը, սեխը և դդումը, որոնք նպաստում է երիկամների և միզուղիների մաքրմանը մանրէներից, լորձից և մանր կոնկրեմենտներից): Սրանց օգտագործումը ցուցված է հիվանդներին բոլոր փուլերի ժամանակ (բացառությամբ բարձր ճնշման և մեզի արտահոսքի խանգարումների): Խորհուրդ է տրվում նաև սննդի միջոցով փոփոխել մեզի pH, այսինքն՝ 2-3 օր օգտագործել գերազանցապես սպիտակուցային սննդամթերք, որը ստեղծում է թթվային միջավայր (մսամթերք, ձու, խմորեղեն), այնուհետև 2-3 օր սնվել բուսական (միրգ, բանջարեղեն) սննդով և կաթնամթերքով` ստեղծելով հիմնային միջավայր: Այսպիսով pH ի կտրուկ փոփոխությունները ստեղծում են ինտերստիցիալ հյուսվածքներում ոչ բարենպաստ պայմաններ միկրոօրգանիզմների գոյատևման համար:
2. Էթիոլոգիական բուժումը ներառում է.
- պատճառների վերացում,
- մեզի արտահոսքի կարգավորում,
- հակաինֆեկցիոն բուժում
 Անհրաժեշտ է հիշել, որ առանց մեզի արտահոսքի խանգարումների վերացման չի կարելի սկսել հակաբակտերիալ բուժում: Պրեպարատի ընտրությունը պետք է կատարել ըստ մեզի ցանքսի ստացված պատասխանի: Պիելոնեֆրիտի բուժման ժամանակ կիրառվում են հետևյալ հակաբակտերիալ դեղամիջոցները
Անհրաժեշտ է հիշել, որ առանց մեզի արտահոսքի խանգարումների վերացման չի կարելի սկսել հակաբակտերիալ բուժում: Պրեպարատի ընտրությունը պետք է կատարել ըստ մեզի ցանքսի ստացված պատասխանի: Պիելոնեֆրիտի բուժման ժամանակ կիրառվում են հետևյալ հակաբակտերիալ դեղամիջոցները- հակաբիոտիկներ,
- սուլֆանիլամիդներ,
- նիտրոֆուրանային միացություններ,
- խինոլոններ,
- 8-օքսիխինոլիններ,
Հակաբիոտիկների ընտրության ժամանակ նախապատվությունը պետք է տալ քիչ նեֆրոտոքսիկ ազդեցություն ունեցող պրեպարատներին: Սրանք են պենիցիլինները և ցեֆալոսպորինները: Առավել նեֆրոտոքսիկ են համարվում ամինոգլիկոզիդները: Հակաբիոտիկ պրեպարատները օգտագործվում են 7-10 օր ժամկետով, այնուհետև փոխարինվում են այլ պրեպարատներով, մինչև լեյկոցիտուրիայի և բակտերուրիայի վերացումը: Այնուհետև 15-20 օր ընդմիջումով, 3-4 ամսվա ընթացքում օգտագործվում են հակաբակտերիալ միջոցներ և ֆիտոտերապիա: Այս ամենը պետք է հիմնված լինի մեզի ցանքսում հակաբիոտիկնեի նկատմամբ բակտերիալ ֆլորայի զգայունությամբ:
-Սուլֆանիլամիդներ (բակտրիմ, բիսեպտոլ, գրոսեպտոլ, լիդոպրիմ) ունեն բակտերիոստատիկ ազդեցություն, կիրառվում են հազվադեպ, չեն ազդում էնտերոկոկի, կապտաթարախային ցուպիկի, անաէրոբ միկրոֆլորայի վրա, ազդում են գրամ+, գրամ–, կոկերի, աղիքային ցուպիկի, խլամիդիայի վրա: Սուլֆանիլամիդների ազդեցությունը ավելի արտահայտված է հիմնային միջավայրում:
Նիտրոֆուրատներ (ֆուրոդոնին, ֆուրոգին (սոլաֆուր ն/ե) անաէրոբները, պսևդոմոնասը զգայուն չեն ազդում են գրամ+ կոկեր, գրամ– աղիքային ցուպիկի, պրոտեյի, էնտերոբակտերի, կլեբսիելայի վրա:
Նիտրոֆուրանները կարելի է զուգորդել ամինոգլիկոզիդների և ցեֆալոսպորինների հետ, չեն զուգորդվում պենիցիլինի և լևոմեցիտինի հետ:
- 8-օքսիխինոլինների ածանցյալներ (Նիտրոկսոլին, 5-HOK)
ազդեցությունը գրամ+, գրամ– ֆլորայի վրա
- խինոլոններ
I սերունդ - Նալիդիկաթթու (Նեվիգրամոն, Նեգրամ), Օքսոլինաթթու (Գրամարին), Պիպեմիդինաթթու (Պալին)
Նեվիգրամոնը չեն նշանակում նիտրոֆուրանների հետ, հակաբակտերիալ էֆֆեկտի իջեցման պատճառով
II սերունդ - Ցիպրոֆլոքսացին (Ցիպրոբայ), Օֆլոքսացին (Տարիվիդ), Նորֆլոքսացին (Նոլիցին), Էնոքսացին (Պենետրեքս)
ազդեցությունը գրամ– , աղիքային ցուպիկի, պրոտեյի, պսևդոմոնասի, ստաֆիլակոկի վրա,
Խինոլոնները համարվում են պիելոնեֆրիտի բուժման ընտրության միջոց` միզուղիների ինֆեկցիայի ժամանակ բարձր զգայունության պատճառով:
3. Երիկամների արյան շրջանառության լավացում: Վերը նշեցինք, որ այս հիվանդությանը բնորոշ է արյան հոսքի ոչ հավասարաչափ բաշխում, ինչի հետևանքով կարող է առաջանալ կեղևային հատվածի հիպոքսիա և մեդուլյար հյուսվածքի քլեբոստազ:
Օգտագործվում են հակաագրեգանտ ազդեցությամբ օժտված հետևյալ դեղա¬միջոցներ. տրենտալ, կուրանտիլ, վենորուտոն, հեպարին:
4. Ֆունկցիոնալ պասիվ մարզում
Այս մեթոդի իմաստը կայանում է`
միզամուղների միջոցով բերել երիկամների գերբեռնված վիճակի երբ մոբիլիզացվում են ռեզերվային նեֆրոնները: Այս պայմաններում ուժեղանում է ոչ միայն դիուրեզը, այլ և երիկամային արյան հոսքը: Բացի դրանից ստեղցված հիպովոլեմիկ վիճակում հակաբակտերիալ դեղամիջոցների խտությունը և, ինչպես հետևանք, արդյունավետությունը խիստ բարձրանում է:
40 մգ ֆուրոսեմիդ (էլեկտրոլիտների և դիուրեզի ստուգմամբ) 2-3 անգամ շաբաթվա մեջ:
5. Ախտանիշային թերապիա (ԶՃ, սակավարյունություն)
6. Ֆիտոթերապիա՝ միզամուղ և բակտերիցիդ ազդեցությամբ օժտված բույսերի միջոցով:
7. Իմունամոդուլյատորներ: Ռեակտիվականության բարձրացում լևամիզոլ (դեկարիս), տիմալին, տ-ակտիվին:
8. Հակառեցիդիվային թերապիա:
Խորհուրդ է տրվում տարվա մեջ 3-4 անգամ անցկացնել բուժում հակաբակտերիալ միջոցներով, ուռոսեպտիկներով և ֆիտոտերոպիա:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










