 Փայտացումը ծանր սուր ինֆեկցիոն հիվանդություն է, որը բնութագրվում է ՆՀ ախտահարմամբ ` կմախքային մկանների տոնիկ և կլոնիկ ցնցումներով, որն ի վերջո բերում է ասֆիկսիայի:
Փայտացումը ծանր սուր ինֆեկցիոն հիվանդություն է, որը բնութագրվում է ՆՀ ախտահարմամբ ` կմախքային մկանների տոնիկ և կլոնիկ ցնցումներով, որն ի վերջո բերում է ասֆիկսիայի:
Պատմական տվյալներ: Այս հիվանդության առաջին և ճշգրիտ բնորոշումը տվել է Հիպոկրատը, ում տղան մահացել է փայտացումից: Հիվանդության պատճառը կապում էին վնասվածքների հետ:
Հիվանդների թիվը մեծացավ պատերազմի տարիներին:
Միկրոօրգանիզմների մաքուր կուլտուրան անջատեց 1887թ.-ին ճապոնացի բակտերիոլոգ Կիտազատոն, իսկ 1890թ-ին սատացավ փայտացման տոքսինը և Է. Բերինգի հետ ստեղծեցին փայտացման հակատոքսիկ շիճուկը: 1932-1926թթ.-ին ֆրանսիացի գիտնական Գ. Ռամոնին հաջողվեց ստանալ փայտացման անատոքսինը, որը հետագայում օգտագործվեց հիվանդության պրոֆիլակտիկայի համար:
Էթիոլոգիա: Հարուցիչը Clostridium tetani bacillaccae ընտանիքից է: Նրանք բարենպաստ պայմաններում կարող են գոյատեվել տարիներ: Աէրոբ բակտերիանների առկայությամբ 37˚C պայմաններում սպորները վերափոխվում են վեգետատիվ ձևերի: Cl. Tetani ունի 20 երկար բեղիկներ, գրամ+ է, լավ ներկվում է անալինային ներկերով: Պատկանում է օբլիգատ անաէրոբներին: Թթվածնի հանդեպ ունի բարձր զգայնություն:
Տարբերում են սոմատիկ Օ անտիգեն և H անտիգենը, որի միջոցով տարբերում են 10 բակտերիաներ:
Փայտացման տոքսինը վերաբերվում է էկզոտոքսիններին և կազմված է տետանոսպազմինից, որը օշտված է նեյրոտոքսինի և տետանոհեմոլիզինի հատկություններով, որը հեմոլիզի է ենթարկում էրիթրոցիտները և հանդիսանում է ամենաուժեղ տոքսիններից մեկը, բոտուլոտոքսինից հետո: Տոքսինը քայքայվում է եռացնելուց արևի լույսից և ալկալային միջավայրից: Ստամոքս-աղիքային տրակտի ֆերմենտները չեն քայքայում փայտացման տոքսինը: Փայտացման տոքսինը չի անցնում աղիների լորձաթաղանթը, ինչի պատճառով այն անվտանգ է բերանով ընդունելուց: Պենիցիլինային և տետրացիկլինային անտիբիոտիկները բակտերիոստատիկ ազդեցություն ունեն նրանց վրա սակայն չեն ազդում նրանց տոքսինի վրա:
Համաճարակաբանություն: Cl. tetani լայն տարածում ունի բնության մեջ: Հանդիսանալով թունավոր կենդանիների և 40% մարդկանց աղիների մշտական բնակիչ, ընկնում է հողի մեջ, վարակում է այն և վերածվում է սպորի: Այն ավելի շատ հանդիպում է սևահողերում և հարավային շրջաններում, որտեղ զբաղվում են գյուղատնտեսությամբ:
Հիմնական փոխանցման ուղին կոնտակտայինն է ` մաշկի վնասվածքի միջոցով: Հիվանդությունը կապված է վնասվածքի հետ: Սպորները և երբեմն վեգետատիվ ձևերը հողից անցնում են մարդու հագուստին, այնուհետև մաշկին և նույնիսկ ոչ մեծ քերծվածքների դեպքում կարող է հարուցվել հիվանդությունը: Հաճախ հիվանդության պատճառը ոտքերի միկրոտրավմաններն են (62-65%): Բոբիկ ոտքերով քայլելու հետևանքով այնքան հաչախ է առաջանում փայտացում, որ այն երբեմն անվանում են <<բոբիկ ոտքերի հիվանդություն>> : Հիվանդությունը կարող է հարուցվել այլ պայմաններում , ինչպես օրինակ ասեպտիկայի և անտիսեպտիկայի օրենքները չպաշտպանելու դեպքում, հատկապես տանը ծննդաբերություն ընդունելուց, աբորտներից: Վարակումը հիվանդ մարդուց հնարավոր չէ:
Ախտածագում: Փայտացման հարուցիչը, անցնելով մուտքի դռնով, վնասում է մաշկը և լորձաթաղանթը: Հիմնականում վտանգավոր են խորը վնասվածքները որտեղ ստեղծվում են պայմաններ անաէրոբների համար` նպաստելով փայտացման հարուցչի բազմացմանը և տոասինի արտադրմանը: Զարգացմանը նպաստում է նաև օջախային վնասվածքները և նեկրոտիկ հյուսվածքները:
Տոքսինը անցնում է ծայրամասային նյարդերի շարժիչ թելերով այրան ուղղությամբ, հասնում ողնուղեղ, այնուհետև երկարավուն ուղեղ: Տեղի է ունենում պարալիզ: Կլինիկական սիմպտոմների կոմպլեքսը տարբերվում է ոչ մշտական մեծ սիպտոմներից, ինչպիսիք են ` տրիզմը, սարդոնիկ ժպիտը, հազվադեպ բերանի լայն բացվածքը, քրտնարտադրությունը, հնարավոր հիպոթերմիան:
Պարալիզի հետևանքով մոտոնեյրոններում առաջացած իմպուլսները փոխանցվում են մկաններին, առանց ընդատման` առաջացնելով կմախքային մկաններիանընդհատ տոնիտ լարվածություն: Աֆերենտ իմպուլսացիայի ուժեղացման դեպքում, կապված ոչ սպեցիֆիկ դրդման հետ (ձայնային, լուսային և այլն), առաջանում են տետանիկ ցնցումներ: Փայտացման դեպքում պրոցեսի խորացմանը զուգահեռ տեղի է ունենում մեծ կիսագնդերի դրդում, ինչը բերում է շնչառական համակարգի և vagus-ի ֆունկցիաների խանգարման: Այս ամենին զուգահեռ առաջանում է մետաբելիկ ացիդոզ, ընդհուպ մինչև սրտի կանգ: Հիվանդությունից հետո իմունիտետ չի ձևավորվում: Միայն փայտացման անատոքսինը կարող է առաջացնել կայուն իմունիտետ:
Կլինիկա: Կախված ինֆեկցիայի մուտքի դռնից տարբերվում են փայտացման հետևյալ ձևերը 1. վնասվածքային (հետծննդյան, հետվիրահատական, նորածնային, այրվածքային, հետինֆեկցիոն), 2. փայտացում, որն առաջանում է դեստրուկտիվ և բորբոքային փոփոխությունների հետևանքով (խոցեր, ուռուցքներ), 3. կրիպտոգեն փայտացում (անհայտ պատճառներից): Կախված կլինիկայից տարբերում են ընդհանուր կամ օջախային և տեղային փայտացում: Ավելի հաճախ հանդիպում է օջախային ձևը:
Տարբերում են հիվանդության 4 շրջան 1. ինկուբացիոն (գաղտնի), 2. սկզբնական, 3. ծախկման և 4.լավացման: Ինկուբացիոն շրջանը փայտացման դեպքում տատանվում է 5-14 օր:
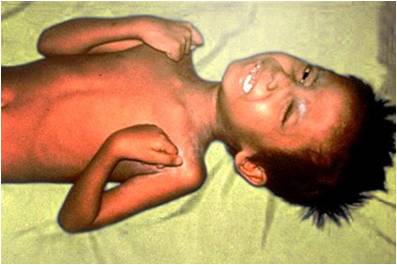
Հիվանդությունը կարող է արտահայտվել գլխացավերով, գերդրդվածությամբ, մկանների լարվածությամբ վնասվածքի շրջանում: Ավելի քիչ հիվանդությունը սկսվում է սուր: Փայտացման սկզբնական սիմպտոմ է տրիզմը` ծամիչ մկանների լարվածություն և կրճատում, ինչը դժվարացնում է բերանի բացումը: Շատ ծանր դեպքերում անհնար է բացել բերանը: Այնուհետև առաջանում է միմիկայի մկանների ցնցումներ` դեմքին տալով յուրահատուկ և միաժամանակ երջանիկ ու տխուր տեսք, որն անվանում ենք <<սարդոնիկ ժպիտ>> (risus sardonicus): Գրեթե միաժամանակ առաջանում են այլ նշաններ ` կոկորդի , պարանոցի, իրանի , որովայնի և վերջույթների մկանների ախտահարում: Կախված այս կամ այն մկանների լարվածությունից ` հիվանդի մարմինը ընդունում է հետաքրքիր տեսք` tetanus acrobaticus: Մեջքի մկանների հանկարծակի սպազմի հետևանքով հիվանդի մարմինը անկողնում ընդունում է կամարի տեսք (opistotonus): Հետագայում կարող է դիտվել վերջույթների, որովայնի ուղիղ մկանների տախտականման լարվածություն: Մկանների հիպերտոնուսը սահմանափակում է հիվանդի շարժումները: Ծանր դեպքերում առաջանում է իրանի և վերջույթների լրիվ անշարժացում: Հիպերտոնուսի ֆոնի վրա առաջանում է տանջալից, տետանիկ ցնցումներ, սկզբում սահմանափակ մկանների ներգրավմամբ այնուհետև մեծ կմախքային մկանների խմբերում: Ցնցումները տևում են մի քանի վայրկյանից մի քանի րոպե և սպառում են հիվանդի ուժերը: Երբեմն ցնցումների քանակը և տևողությունը կախված է հիվանդության ծանրությունից: Թեթև ձևերի ժամանակ ցնցումները լինում են օրը 1-2 անգամ, իսկ ծանր դեպքերում գրեթե անընդհատ շարունակվում են, ժամում մի քանի տասնյակ անգամ: ՆՀ-ի ախտահարման հետևանքով ցնցումներ հնարավոր են նույնիսկ աննշան գործողությունից: Ցնցումների ժամանակ հիվանդի դեմքը պատվում է քրտինքով, արտահայտում է տառապանք, կապտում է, մարմինը ձգվում է, որովայնը լարվում է, opistotonus-ը և լորդոզը դառնում են նկատելի: Հիվանդները ունեն վախի զգացում, սեղմում են ատամները իրար, գոռում են ցավից:
Ստոծանու և շնչառական մկանների ցնցումներից միանգամից խանգարվում է շնչառությունը և կորող է վրա հասնել մահը: Կարող է առաջանալ արյան շրջանառության խանգարումներ և ասպիրինային թոքաբորբ: Կոկորդի մկանների սպազմը խանգարում է կլման ակտը ինչը տրիզմի հետ բերում է անընդհատ սովածության: Մկանների հիպերտոնուսը խանգարում է աղիների ֆունկցիան: Դեֆեկացիան դժվարացած է: Գիտակցությունը սովորաբար պահպանված է: Ցնցումները ուղեկցվում է տանջալից անքնությամբ, որը չի ենթարկվում քնաբեր և նարկոտիկ դեղամիջոցներին: Մկանների անընդհատ հիպերտոնուսը, հաճախ կրկնվող տետանիկ ցնցումները բերում են միաժամանակ նյութափոխանակության ծանր խանգարումների, բարձր ջերմության (41-42˚C):
Խանգարվում է նաև սիրտ-անոթային համակարգի ֆունկցիաները: 2-3-րդ օրվանից լինում է հաճախասրտություն, սրտի տոների ուժեղացում, որի հետևանքով բարձրանում է զարկերակային ճնշումը: 7-8-րդ օրվանից սրտի տեները թուլանում են, սիրտը գերաճում է փորոքնորի հաշվին, կարող է լինել սրտի կանգ: Ոչ հաճախ դիտվում է շնչառական համակարգի վերին ուղիների լորձաթաղանթի բորբոքում` հավաքվում է խորխ և դառնում է մեխանիկական անանցանելիության և թոքերի օդափոխության վատացման պատճառ: Հազվադեպ կարող է լինել նեյտրոֆիլային լեյկոցիտոզ:
Ըստ ծանրության աստիճանի տարբերում են փայտացման հետևյալ տեսակները` 1. շատ ծանր (IV աստիճան), 2. ծանր (III աստիճան), 3. միջին ծանրության (II աստիճան) և 4. թեթև ձև (I աստիճան):
Թեթև ձև. հանդիպում է հաճախ: Սովորաբար այս դեպքում գաղտնի շրջանը տևում է 20 օրից ավել, բայց կորող է տևել նաև քիչ: Հիվանդության նշանները ի հայտ են գալիս 5-6 օրվա ընթացքում: Տրիզմը, սարդոնիկ ժպիտը, opistotonus-ը քիչ են արտահայտվում: Մյուս մկանների հիպերտոնուսը նույնպես քիչ է արտահայտվում: Տետանիկ ցնցումները աննշան են, ջերմությունը բնականոն է կամ սուբֆեբրիլ:
Միջին ծանրության դեպքում գաղտնի շրջանը տևում է 15-20 օր, կլինիկան արտահայտվում է 3-4 օրվա ընթացքում: Հազվադեպ միանում են թույլ տետանիկ ցնցումներ: Ջերմությունը երբեմն կարող է լինել բարձր, հաճախասրտությունը աննկատ է:
Ծանր ձևին բնորոշ է կարճ գաղտնի շրջան` 7-14 օր: Կլինիկան զարգանում է սուր և արագ (27-48ժ. ընթացքում հիվանդության առաջին նշանների ի հայտ գալու պահից): Այս տեսակին բնորոշ է ինտենսիվ և հաճախ կրկնվող տետանիկ ցնցումներ, քրտնարտադրություն, բարձր ճերմություն,հաճախասրտություն, մկանների մշտական հիպերտոնուս ցնցումների ինտերվալում, հազվադեպ թոքաբորբերի զարգացում:
Շատ ծանր ձևի դեպքում գաղտնի շրճանը տեևում է 7 օր: ՀԻվանդւոթյունը զարգանում է հիպերպիրիրեքսիայով, արտահայտված հաճախասրտեևթյամբ և տախիպնոէով, ուժեղ և շատ հաճախ կրկնվող տետանիկ ցնցումներով, ցիանոզով և սպարնացող ասֆիկսիայով:
Բռուների գլխային կամ <<բուլբար>> փայտացումը հանդիսանում է հիվանդության ամենածանր ձևերից մեկը, որի ժամանակ ախտահարվում է ողնուղեղը, երկարավուն ուղեղը, շնչառական կենտրոնը և այլն: Վերջինից ելնելով կարող է լինել շնչառության և սրտի կանգ: ՀԻվանդության այս տեսակը համարվում է օջախային պրոցես:
Շատ ծանր է ընթանում գինեկոլոգիական փայտացումը կամ փայտացումը որը ի հայտ է գալիս կրիմինալ աբոռտից կամ տան պայմաններում ծննդաբերելուց: ՀԻվանդությունը ընթանում է արգանդում և երկրորդային ստաֆիլակոկոյին վարակի միացման դեպքում կարող է լինել սեպսիս: Ելքը անբարենպաստ է:
Շատ ծանր է ընթանում նորածինների փայտացումը : Վարակումը տեղի է ունենում տան պայմաններում ծննդաբերություն ընդունելուց առանց բժշկական միջամտության: Այստեղ կլինիկական նշանները տարբերվում են հիմնական կլինիկական նշաններից ` աննշան քրտնարտադրություն, հնարավոր է հիպոթերմիա:
Մկանների հիպերտոնուսը և տետանիկ ցնցումները (նորածինների մոտ հիմնականում արտահայտված է բլեֆարոսպազմի տեսքով) միշտ ակնհայտ են: ՀԻվանդության լետալությունը նորածինների մոտ 98-100 % է:
Տեղային փայտացումը մարդու մոտ հանդիպում է հաճախ: Առաջնահերթ ախտահարվում են վնասվածքի շրջանները և մկանները, որտեղ լինում է ցավ հետո մկանային լարվածություն և տետանիկ ցնցումներ: Ողուղեղի նոր մասերի ախտահարման դեպքում տեղի է ունենում պրոցեսի տարածում (օջախային փայտացում):
Տիպիկ տեղային փայտացման օրինակ է դեմքի պարալիզված փայտացումը` գլխի և դեմքի վնասվածքների հետեվանքներով առաջացած: Միմիկայի և ծոծրակի մկանների ռիգիդության և տրիզմի ֆոնի վրա զարգանում է գանգային նյարդերի պարեզներ, ավելի քիչ ախտահարվում են ակնաշարժ և հետադարձ նյարդերը: Ախտահարումը սովորաբար երկկողմանի է, բայց արտահայտվում է վնասված կողմում: Երբեմն մկանների սպազմը և կրճատումը հիշեցնում են կատաղության կլինիկան, ինչը թույլ է տալիս այն անվանել tetanus hydrofobicus:
Փայտացումը վերաբրվում է սուր ինֆեկցիոն հիվանդություններին, որը տևում է կլինիկական արտահայտությունների ի հայտ գալուց 2-ից 4 շաբաթ: Հատկապես վտանգավոր է հիվանդի հմար հիվանդության սուր փուլի 10-14 օրը:
Փայտացման ժամանակ բարդությունները լինում են վաղ և ուշ: ՀԻվանդության վաղ շրջանում հանդիպում են բրոնխիտներ, հիպոստատիկ, ասպիրինային և ատելեկտազային ծագման թոքաբորբեր, մկանների պատրվածքներ, ոսկրերի կոտրվածքներ, ասֆիքսիա, միոկարդի ինֆարկտ:
Ու բարդություններին են վերաբերվում հիվանդության հետևանքները` երկարատև հաճախասրտություն, հիպոտենզիա, ընդհանուր թուլություն, ողների դեֆորմացիաներ, մկանների կոնտրակտուրաներ, գանգային նյարդերի պարալիզներ: Հիվանդության ռեցիդիվները հաճախ են, նրանց պաթոգենետիկ ծագումը անհայտ է: Լավացման դեպքում 1,5-2 ամիս անց փայտացում տարած մարդը կարող է անցնել իր սովորական աշխատանքին: Ողների կոնպոնսատոր դեֆորմացիան կարող է պահպանվել մինչև 2 տարի:
Պրոգնոզ: Գրեթե միշտ լուրջ է լետալությունը 20-25 % է: Հատկապես կանխատեսուը վտանգավոր է այն դեպքերում, երբ ցնցումները լինում են շնչառական և ստոծանիական մկանային խմբերում, ինչը բերում է ասֆիկսիայի, հիպերպիրետիկ ջերմության, հարաճող հաճախասրտության կամ փոխարինող բրադիկադիայի, տախիպնոէի:
Դիագնոստիկա: Կլինիկական դիագնոստիկայում հատկապես ուշադրություն են դարձնում վնասվածքների և կոտրվածքների առկայությանը: Տիպիկ նշաններից ավելի շատ ուշադրություն են դարձնում դեֆլեկտոր գրգռականության բարձրացմանը, սարդոնիկ ժպիտին և տրիզմին:
Լաբորատոր դիագնոստիկան ունի երկրորդային նշանակություն:
Տարբերակիչ ախտորոշում: Վաղ շրջանում հիվանդությունը հատկապես թեթև ձևի ժամանակ փայտացումը պետք է տարբերել այն հիվանդություններից, որոնց դեպքում դիտվում է տրիզմ և ցնցումներ: Տրիզմը կարող է հանդիպել ստորին ծնոտի, ատամների բորբոքումների և պերիտոնզիլիտների ժամանակ: Փայտացման դեպքում առաջացած ցնցումները անպայման պետք է տարբերակել ոչ ինֆեկցիոն հիվանդությունների դեպքում առաջացող ցնցումներից` հիստերիա, էպիլեպսիա և այլն:
Բուժում: Փայտացումով հիվանդների բոջժումը կատարվում է հատուկ մասնագիտացված կլինիկներում: Թերապիան պետք է լինի կոմպլեքս բուժման տեսքով (Էթիոտրոպ, պաթոգենետիկ, սիմպտոմատիկ), ներառյալ 1. պայքար հարուցչի դեմ, 2. արյան մեջ շրջանարող տոքսինի չեզոքացում, 3.հակացնցումային բուժում, 4. կյանքի համար առավել կարևոր ֆունկցիաների պահպանում (սիրտ-անոթային, շնչառական և այլն), 5. պայքար հիպերթեմիայի, ացիդոզի, ջրազրկման դեմ, 6. բարդությունների պրոֆիլակտիկա և բուժում, 7. ճիշտ օրակարգ, լիրժեք սնունդ, լավ խնամք:
Առաջնային խնդրի լուծման համար անհրաժեշտ է մանրակրկիտ վերանայում և վերքի վիրաբուժական մշակում` հեռացնելով օտար մարմինները և նեկրոզված հյուսվածքները: Մշակումից առաջ վերքի մեջ տոքսինի հոսքը կասեցնելու նպատակով խորհուրդ է տրվում ներարկել հակափայտացման շիճուկը 1000-3000 մ քանակով: Վիրաբուժական գործողությունները կատարվում է անզգայացմամբ որպիսզի ցավային զգացողությունները չհրահրվեն տետանիկ ցնցումներով:
Տոքսինի չեզոքացումը իրականացվում է օրգանիզմ ներմուծված հակատոքսիկ ձիու շիճուկով: Ողնուղեղի և երկարավուն ուղեղի ֆիքսված բջիջներում փայնացման տոքսինը չի կարող ռեաբսորբցիայի ենթարկվել, ուսի շիճուկը անհրաժեշտ է որքան հնարավոր է արագ ներարկել: Շիճուկը ներարկում են միանվագ, միջմկանային 100000-150000 մ մեծերին , 20000-40000 մ նորածիններին , 80000-100000 մ մեծ տարիքի երեխաների: Սահմանված դոզան ապահովվում է հիվանդի արյան մեջ բարձր հակատոքսիկ տիտր 3 շաբաթ և ավել տևողությամբ: Այդ իսկ պատճառով անիմաստ է կրկնակի ներմուծումը: Հաշվի առնելով շիճուկի ներմուծումից հետո ստաֆիլակոկային շոկի հնարավոր առաջացումը, պետք է ապահովել 1 ժամից ոչ պակաս բժշկական հսկողություն:
Վերջին տարիներին լավագույն հակատոքսիկ միջոցը համարվում է փայտացման դեմ մարդու իմունոգլոբինը : Բուժական դոզան կազմում է 900 մ (6մլ/լ) և ներարկվում է միանվագ միջմկանային:
Ցնցումների դեմ պայքարի համար առաջին հերթին պայմաններ են ստեղծում հաբկարծակի առաջացող արտաքին գրգռիչների դեմ որոնք կարող են հրահրել նոպա: Այդ նպատակով հիվանդին տեղափոխում են արանձին մեկուսացված հիվանդասենյակ, որը տարբեր աղմուկներից պաշտպանված է: Պարտադիր է առանձնահատուկ և անընդհատ բժշկական հսկողություն: Դեղամիջոցներից օգտագործում են նարկոտիկ հանգստացնողներ, նեյրոլեպտիկներ և միոռելաքսանտներ: Այկս միջոցները ունեն հանգստացնող ազդեցություն ԿՆՀ-ի վրա, ունեն գանգլիոբլոկատոր հատկություններ և թուլացնում են մկանների տոնիկ լարվածությունը, որը նպաստում է ցնցումների կրճատմանը, իսկ երբեմննաև լրիվ վերացմանը: Թեթև և միջին ծանրության ձևերի ժամանակ սկսում են քլորհիդրատի ներմուծմամբ` հոգնայի միջոցով (1,5-2 գ) 3-4 անգամ օրվա ընթացքում է` ավելացնելով նեյրոլեպտիկներ (ամինազին+պրոմեդոլ+դիմեդրոլ+սկոպոլամինի հիդրոբրոմիդ):
Քլորհիդրատի և խարնուրդը պետք է օրվա ընթացքում տալ 3-3,5 ժամը մեկ հետևյալ կարգով` քլորհիդրատ- - քլորհիդրատ և այլն:
Բավական էֆեկտիվ է դիազեպամի բազմակի օգտագործումը: Դիազեպամով բուժմանը գումարվում է նաև բարբիտուրատի օգտագործումը:
Փայտացման ծանր դեպքերի ժամանակ շնչառության խանգարմամբ հաճախակի ուժեղ ցնցումները կարելի է կաասեցնել միայն նեյրոլեօտիկների բարձր դոզաներով` զուգակցելով բարբիտուրատի միջմկանային ներարկմամբ: Որոշ դեպքերում կիրառում են նեյրոլեպտանալգեզիա` այն է դրոպելիդոլի և ֆենտանիլի զուգակցումը:
Շատ ծանր ձևի ժամանակ (IV-րդ աստիճան) և համառ ջղաձգումների դեպքում միջմկանային միոռելաքսանտներն են: Հանգստացնողների բուժական ազդեցությունը լրացնում է դիազեպամի, բարբիտուրատի , կամ նատրիումի օքսիբուտուրատի ներարկմամբ: Անցումը երկարատև միոռելաքսացիայի (1-ից 2-3 շաբաթ) միշտ ենթադրում են թոքերի արհեստական օդափոխություն:
Փայտացման բուժման հաջողոջթյան գրավականը մշտապես կախված է երկրորդային բարդությունների կանխարգելումից` հատկապես պնևմոնիայի և սեպսիսի:
Ացիդոզի ջրաաղային հաշվեկշռի և սպիտակուցային դիսբալանսի դեպքում իրականացվում է արյան պլազմայի, ալբումինների և այլնի օգնությամբ:
Ճայտացման բուժման հրցում մեծ նշանակություն ունի վիտամիններով հարուստ սնունդը և լավ խնամքը: Երբեմն սնունդը անհրաժեշտ է լինում ներմուծել դուոդենալ զոնդի միջոցով` դեղորայքային քնի ազդեցությամբ:
Պրոֆիլակտիկա: Փայտացման կանխարգելումը իրականացվում է երկու ուղղություններով` տրավմայի պրոֆիլակտիկա և առանձին (սպեցիֆիկ) պրոֆիլակտիկա:
Փայտացման (սպեցիֆիկ) պրոֆիլակտիկան անցկացվում է պլանային կարգով: Ակտիվ իմունիզաթիայի համար կիրառվում են անատոքսին 5-6 ամսականից մինչև 17 տարեկան երեխաներին, ինչպես նաև բարձրագույն հաստատություններում սովորողներին, շինարարների, մարզիկներին, հողափորներին և այլոց: Չափահաս մարդկանց իմունիզացնում են 2 անգամ. 0.5 մլ. անատոքսինը ենթամաշկային ներարկում են 1 ամիս ինտերվալով: Առաջին վերապատվաստումը կատարվում է առաջնային պատվաստումից 9-12 ամիս հետո, իսկ մյուսները 5-10 տասրի հեըո նույն դոզայով: Անատոքսինի ներարկումը առանձին կամ այլ պատվաստանյութերի հետ միասին ստեղծում է հակատոքսիկ կայուն իմունիտետ: Փայտացման զարգացման վտանգի դեպքում հատուկ պրոֆիլակտիկա է կատրվում. ժատվաստվածին բավական է ներարկել 0.5 մլ. փայտացման անատոքսին: Չպատվաստվածներին անհրաժեշտ է ակտիվ-պասիվ իմունիզաթիյա, որի ժամանակ անկախ տարիքից ներարկվում է 1.0մլ. փայտացման անատոքսին, որից հետո ներարկվում է 3000 մ քանակությամբ հակափայտացման շիճուկ` մարմնի այլ մասւոմ: Շիճուկը կիրառվում է վերոնշյալ մեթոդով: Հտագայում անատոքսինը ներարկվում է սովորական սխեմայով: Կարելի է կիրառել հակափայտացման դոնորական իմունոգլոբուլին միջմկանային մինչև 3մլ:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին












