 Սնկիկային հիվանդությունները (միկոզներ) հարուցվում են բուսական միկրոօրգանիզմների` սնկերի կողմից։ Ախտածին սնկերը պատկանում են ցածրակարգ բույսերի դասին, զուրկ են քլորոֆիլից և ընդունակ չեն ասիմիլացնելու ածխաթթուն։ Ախտածին սնկերի հիմնական խումբն են կազմում թելավոր սնկերը` հիֆոմիցետները (դերմատոմիցետները կամ դերմատոֆիտները), որոնք բնորոշվում են սնկաթելերի և սպորների առաջացումով։ Վարակի աղբյուրը հիվանդ մարդն է կամ հիվանդ կենդանին։
Սնկիկային հիվանդությունները (միկոզներ) հարուցվում են բուսական միկրոօրգանիզմների` սնկերի կողմից։ Ախտածին սնկերը պատկանում են ցածրակարգ բույսերի դասին, զուրկ են քլորոֆիլից և ընդունակ չեն ասիմիլացնելու ածխաթթուն։ Ախտածին սնկերի հիմնական խումբն են կազմում թելավոր սնկերը` հիֆոմիցետները (դերմատոմիցետները կամ դերմատոֆիտները), որոնք բնորոշվում են սնկաթելերի և սպորների առաջացումով։ Վարակի աղբյուրը հիվանդ մարդն է կամ հիվանդ կենդանին։
Հայտնի է նաև, որ որոշ սնկեր կարելի է հայտնաբերել հողում։ Վարակումը տեղի է ունենում կամ հիվանդների հետ անմիջական շփման ճանապարհով, կամ զանազան առարկաների միջոցով, որոնք կեղտոտված են հիվանդների մաշկից ընկնող ու սնկերի տարրեր պարունակող թեփերով կամ կոտրտված մազերով։ Ոչ անմիջական շփմամբ վարակվելու հնարավորությունը բացատրվում է նրանով, որ սնկերը մարդու և կենդանու օրգանիզմից դուրս ապրելու ժամանակ կարող են պահպանել իրենց կենսունակությունն ու վիրուլենտությունը մի քանի տարիների ընթացքում՝ շնորհիվ սպորների գոյացման։
Ախտածին սնկերի երկրորդ խումբն են կազմում կանդիդա ցեղի խմորանման սնկերը, որոնք սպորներ չեն գոյացնում։ Խմորասնկերը բազմանում են բողբոջումով։ Նրանք կարող են առաջացնել թելեր, որոնք, սակայն, չեն համարվում իսկական սնկաթելեր, քանի որ չեն գոյացնում ճյուղավորումներ (կեղծ սնկաթելեր)։ Խմորանման սնկերի ախտածին տեսակը, որը հանդիսանում է ինչպես մաշկային, այնպես էլ վիսցերալ ախտահարումների սովորական հարուցիչը, համարվում է կանդիղա ալբիկանսը։ Կանդիդա ցեղի սնկերը լայնորեն տարածված են բնության մեջ։ Դրանք հայտնաբերվում են բանջարեղենի, մրգերի, հատապտուղների վրա, կաթնամթերքների մեջ և, որպես սապրոֆիտներ, մշտապես բնակվում են մարդու ու կենդանիների մաշկի ու լորձաթաղանթների վրա, միայն հայտնի պայմաններում առաջացնելով ինքնատիպ ախտահարումներ՝ կանդիդոզներ։ Սնկիկային հիվանդությունների միասնական ու համընդհանուր ճանաչում գտած դասակարգում գոյություն չունի։
Սնկիկային հիվանդությունների մեջ տարբերում են (Ն. Դ. Շեկլակով)` 1) կերատոմիկոզներ՝ բնորոշվում են էպիդերմիսի միայն եղջերային նյութի ախտահարումով, արտահայտված բորբոքման բացակայությամբ դերմայում և թույլ հպավարակելիությամբ. 2) դերմատոմիկոզներ, որոնց դեպքում սնկերը պարազիտային կյանք վարելով էպիդերմիսում և ախտահարելով նրա հավելուկները (եղունգներն ու մազերը), հաճախ դերմայում առաջացնում են ցայտուն բորբոքային ռեակցիա, րնդհուպ մինչև թարախակալում. 3) մաշկի, լորձաթաղանթների, ներքին օրգանների կանդիդոզներ. 4) խոր (համակարգային) միկոզներ, որոնց հարուցիչները թափանցում են դերմայի և ավելի խորը հյուսվածքների մեջ, շատ անգամ առաջացնելով տարածված վիսցերալ ախտահարումների ծանր ձևեր։
Կերատոմիկոզներ
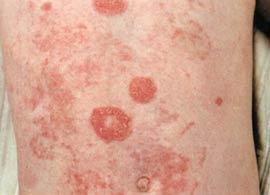
Թեփատու (կամ գունափոփոխ) որքին (pityriasis versicolor): Հարուցիչն է Pityrosporum orbiculare սնկիկը։ Տեղակայվում է գերազանցապես կրծքի և մեջքի, հազվադեպ՝ պարանոցի, որովայնի, ուսերի արտաքին մակերեսի, գլխի մազածածկ մասի մաշկի վրա։ Բնորոշվում է մաշկի վրա թեփոտվող բծերի առաջացումով շագանակագույնի տարբեր նրբերանգներով։ Բծերն իրենց առաջացման ժամանակ ունենում են գնդասեղի գլխիկի մեծություն և տեղադրվում են մազապարկերի մուտքի շուրջը։ Հետագայում նրանք աճում են և, միաձուլվելով, գոյացնում զգալի մեծության անհարթ, ծոպավոր եզրերով բծեր։ Սուբյեկտիվ խանգարումները բացակայում են, միայն երբեմն հիվանդները նշում են թեթև քորի զգացում։ Հիվանդությունը կարող է տևել ամիսներ ու տարիներ։ Առողջանալուց հետո շատ անգամ դիտվում են կրկնումներ։ Արևի ճառագայթների ազդեցության տակ տեղի է ունենում արագ առողջացում, ընդ որում ցանավորման տեղերում մաշկը չի մգանում և հայտնաբերվում են սպիտակ բծեր (պսևդոլեյկոդերմա)։ Թեփատու որքինի զարգացման համար պահանջվում են, ըստ երևույթին, հատուկ նախատրամադրող պայմաններ, որոնցից մեկն է մաշկի բարձրացած խոնավությունը (քրտնոտությունը)։
Հյուսվածաախտաբանորեն հայտնաբերվում է եղջերային շերտի փրխրունություն, որի մեջ գտնում են մեծ քանակությամբ սնկային տարրեր։ Բորբոքս՚յին երևույթները բացակայում են։ Ախտորոշումը դժվարություններ չի ներկայացնում։ Ոչ պարզ դեպքերում (երբ հաճախակի լվացվելու հետևանքով բծերը լինում են թույլ արտահայտված) խորհուրդ է տրվում մաշկի ախտահարված տեղամասերին քսել յոդի կամ անիլինային ներկի լուծույթ, շնորհիվ եղջերաշերտի փխրունության թեփատու որքինի բծերը ներկվում են ավելի ինտենսիվ, քան առողջ մաշկը։ Գլխի մազածածկ մասի վրա գտնվող ախտահարման օջախները հայտնաբերելու համար կարելի է օգտվել լյոլմինեսցենտային մեթոդից։ Լույսի աղբյուր է ծառայում սնդիկ-կվարցային լապտերը, որի ճառագայթները անցնում են Վուդի ֆիլտրի միջով (ապակի ներծծված նիկելի աղերով)։ Հետազոտությունը կատարվում է մթնեցված սենյակում։ Թեփատու որքինի բծերը տալիս են կարմրադեղին կամ գորշ լուսավորում։ ճառագայթման ազդեցության տակ գոյացած սպիտակ բծերը կարող են առիթ տալ կասկածելու սիֆիլիսային լեյկոդերմայի մասին։ Վերջինից նրանք տարբերվում են իրենց տեղակայումով և անկանոն, ծոպավոր գծագրությամբ։
Բուժումը։ Նշանակում են թեփազերծող և հակապարազիտային միջոցներ։ Աննշան տարածվածության ղեսլքում ցուցված է բծերի վրա յոդի 2 %-անոց սպիրտային լուծույթիդ նիտրոֆունգինի քսումը, մեծ տարածվածության դեպքում՝ կանաչ օճառի, 10-15 %-անոց ծծմբային օծանելիքի ամենօրյա շփումներ։ Լավ արդյունք է տալիս օծանելիքը, որը պարունակում է 10 %-անոց ծծումբ, սալիցիլաթթու և կանաչ օճառ։ Խորհուրդ է տրվում նաև բուժում ըստ Դեմյանովիչի մեթոդի՝ նատրիումի թիոսուլֆատի 60 %-անոց լուծույթով և աղաթթվի 6 %-անոց լուծույթով։ Բուժման ավարտից հետո, կրկնումից խուսափելու համար, անհրաժեշտ է մի քանի շաբաթվա ընթացքում օրը 1 անգամ շփել մաշկի ախտահարված տեղամասերը 2%-անոց սալիցիլային սպիրտով կամ AC. hydrochlorici diluti 5%-անոց լուծույթով։
Էրիթրազմա (erythrasma): Հիվանդության հարուցիչն է Nocardia minutissima կոչված սնկիկը։ Վերջին ժամանակներս մի շարք հեղինակներ էրիթրազմայի հարուցիչը ղասում են կորինեբակտերիաների, իսկ հիվանդությունը՝ պսևդոմիկոզների շարքին։ Դիտվում է չափահասների մոտ, ավելի հաճախ՝ տղամարդկանց, չափազանց հազվադեպ՝ երեխաների մոտ։ Տեղակայվում է մաշկային ծալքերում. աճուկափոշտային, ավելի պակաս սրբանային, անոթային փոսերի, կանանց մոտ՝ կաթնագեղձերի տակ։ Նկարագրված են էրիթրազմայի տեղակայման դեպքեր ոտնաթաթերի միջմատային ծալքերում։ Հիվանդությունն արտահայտվում է մաշկի վրա շագանակագույն կամ վարդաշագանակագույն բծերի առաջացումով, որոնք խիստ սահմանազատված են, թեթև թեփոտվող, հատկապես եզրերում: Սուբյեկտիվ խանգարումները, որպես կանոն, բացակայում են, այղ պատճառով հիվանդությունը շատ անգամ մնում է աննկատ և հայտնաբերվում է պատահականորեն։ Քրտնոտությունը հանդիսանում է նախատրամադրող գործոն։
Հյուսվածաբանորեն նշվում են նույն փոփոխությունները, ինչ որ թեփատու որքինի ժամանակ։ .
Բուժումը։ Ախտահարված օջախների մաշկի քսում յոդի 2%-անոց սպիրտային լուծույթով, նիտրոֆունգինով, շփում քլորխինալդոլով, 5%-անոց էրիտրոմիցինի օծանելիքով։ Հետագայում, կրկնումներից խուսափելու համար, խորհուրդ է տրվում շփում 2%-անոց սալիցիլային սպիրտով և փոշեցանում (օրինակ, 5-10%-անոց բորային փոշով)։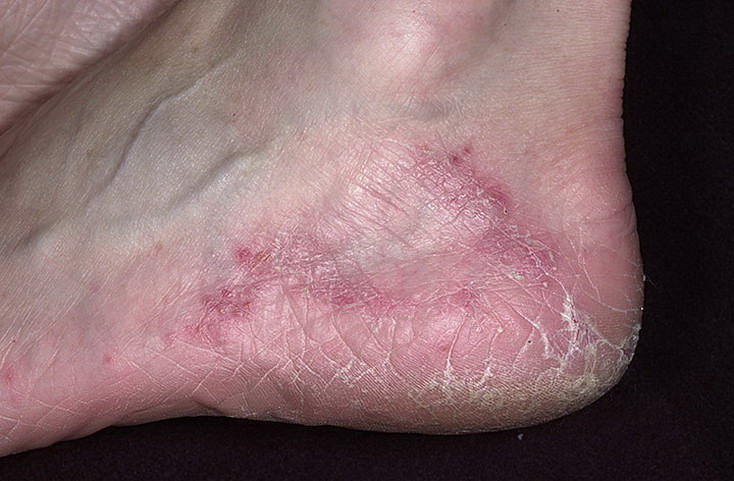 Դերմատոմիկոզներ (էպիդերմոֆիտիա)
Դերմատոմիկոզներ (էպիդերմոֆիտիա)
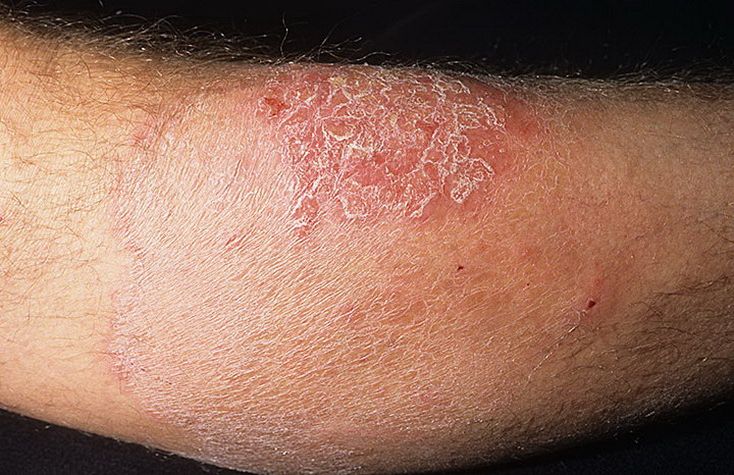
Տարբերում են մեծ ծալքերի էպիդերմոֆիտիա և ոտնաթաթերի էպիդերմոֆիտիա։ Մեծ ծալքերի էպիդեոմոֆիտիայի (աճուկային էպիդերմոֆիտիա) հարուցիչը Epidermophyton inguinale սնկիկն է, տեղակայվում է ամենից հաճախ աճուկային ծալքերում, ավելի պակաս՝ անութափոսերում, իսկ կանանց մոտ՝ կաթնագեղձերի տակ և բնութագրվում է ցայտուն սահմանագծված, երբեմն քիչ բարձրադիր, վարդագույն բծերի առաջացումով՝ կլոր, մանր֊թերթիկավոր թեփոտումով հանդերձ։ Մեծանալով ծայրամասային աճման ճանապարհով և միաժամանակ, սկսած կենտրոնից, ենթարկվելով ներծծման, բծերն աստիճանաբար ձեռք են բերում օղականման և ծաղկեշղթայատիպ գծագրություն և երբեմն բավականին դուրս են ելնում մաշկային ծալքերի սահմաններից։ Սրացման ժամանակ, որն առաջանում է շփումից ու քրտինքով խոնավանալիս, բծերի մակերեսին, գերազանցապես ծայրամասերում, կարող են երևան գալ մանր բշտիկներ, որոնք չորանում են ու վերածվում կեղևների։ Հիվանդներն զգում են թեթև քոր։ Սկսվելով սուր կերպով, հիվանդությունը հետագայում կարող է ընդունել ձգձգվող ընթացք և տևել շատ ամիսներ։ Վարակումը տեղի է ունենում բաղնիքներում՝ ընղհանուր լոգարանից, սպունգից օգտվելիս, ինչպես նաև սպիտակեղենի, տականոթների, մոմլաթի, ջերմաչափերի միջոցով։ Բարձրացած քրտնոտությունը, մաշկի խոնավացումը կոմպրեսներով, տևական վիրակապերը նախատրամադրում են վարակմանր։ Ծալքերի էպիդերմոֆիտիան կարող է դիտվել ոչ մեծ համաճարակների ձևով (օրինակ, բուժական հիմնարկներում)։
Ախտորոշումը։ Աճուկային էպիդեբմոֆիտիան տարբերվում է էրիթրազմայից ախտահարման բորբոքային բնույթով, հաճախ բշտերի և կեղևների առկայությամբ ու ծայրամասային աճով՝ ծալքերի սահմաններից դուրս։
Բուժումը։ Ախտահարված տեղամասերին քսել յոդի 2 %-անոց սպիրտային լուծույթ կամ ծծմբաձյութային քսուք։ Առողջացումից հետո, կրկնումից խուսափելու համար, երկարատև ժամանակաընթաց֊քում՝ մաշկը շփել 2 % -անոց սալիցիլային սպիրտով և ցանել 5 - 10%-անոց բորային փոշի։
1. Թեփոտվող էպիդերմոֆիտիա։ Ներբանների մաշկի վրա առաջանում է ախտահարման խիստ սահմանագծված օջախ՝ անկանոն գծագրությամբ։ Մաշկն այստեղ ունի նուրբ վարդագույն գունավորում և ծածկված է մոխրասպիտակ թեփուկներով։ Ծայրամասում՝ եղջրաշերտից զատված օձիք։ Առանձին դեպքերում կարելի է դիտել թեփոտվող ձևի անցում բշտայինին կամ, ընդհակառակը, բշտայինից՝ թեփոտվողին։ Ճաքերի առկայության դեպքում, որոնք մուտք են հանդիսանում թարախածին (ստրեպտոկոկային) ինֆեկցիայի ներթափանցման համար, պայմաններ են առաջանում ստորին ծայրանդամների կրկնվող կարմիր քամու, թրոմբոֆլեբիտի զարգացման համար։
2. Շփաբորբային էպիդերմոֆիտիան առաջանում է որպես սրացում միջմատնային ծալքերի սքողված էպիդերմոֆիտիայի և արտահայտվում է եղջրաշերտի թրմեցումով ու շերտազատումով, թացացող քերծվածքների առաջացումով՝ երիզված փքված եղջրաշերտի նեղ օձիքով։ Աստիճանաբար առաջադիմելով, բորբոքային պրոցեսր կարող է տարածվել մատների ներբանային մակերեսի և ներբանների հարակից տեղամասի վրա։ Զգալի ցավոտությունը դժվարացնում է քայլելը։ Երբ շփաբորբային էպիդերմոֆիտիան բարդանում է թարախակոկային ինֆեկցիայով, ախտահարման օջախների շուրջն առաջանում է մաշկի կարմրություն ու այտուց, իսկ հետագայում կարող են զարգանալ լիմֆանգիտ ու լիմֆադենիտ։
3. Դիսհիդրոտիկ Էպիդերմոֆիտիան բնորոշվում է բշտային ցանավորումով ներբանների մաշկի վրա, գերազանցապես ոտնաթաթերի կամարի շրջանում, նրա արտաքին ու ներքին կողմնային մակերեսների վրա, ըստ որում բշտերը խիտ կուտակված են, տեղադրված խմբերով, գնդասեղի գլխիկից մինչ ոչ մեծ սիսեռի չափերի, հիշեցնելով սագոյի հատիկները։ Առանձին բշտիկների միացումից կարող են գոյանալ խոշոր, բազմակամերային բշտեր։ Շոշափելիս ամուր թվացող բշտիկներն ու բշտերր լցված են թափանցիկ կամ քիչ պղտորավուն պարունակությամբ։
Բշտիկները կամ չորանում են՝ գոյացնելով կեղևիկներ, որոնց ընկնելուց հետո հայտնաբերվում են մաշկի վարդագույն, թեփոտվող տեղամասեր, երիզված եղջրաշերտի շերտազատումից գոյացած օձիքով, կամ բացվում են։ Բշտիկների կամ բշտերի բացվելուց հետո գոյանում են վառ կարմիր քերծվածքներ՝ ծոպավոր գծագրությամբ, խիստ սահմանափակ բնույթի, նույնանման երիզումով։ Ախտահարման օջախներն իրենց չափերով աստիճանաբար մեծանում են՝ ծայրամասում թարմ բշտիկների ցանավորման հետևանքով, որոնք աստիճանաբար միաձուլվում են հիմնական օջախի հետ։ Պրոցեսի հանդարտման հետ բշտերի ցանավորումը դադարում է, քերծվածքներն էպիթելացվում են և ծածկվում մանր թերթիկավոր թեփուկներով։ Ախտահարման օջախն ընդունում է թեփոտվող բնույթ։ Հետագայում պրոցեսը կարող է նորից սրանալ և նոր բշտիկների ցանավորման հետևանքով նորից ընդունել էրոզիային, թացացող բնույթ։ Հիվանդներն զգում են քոր ու ցավոտություն։ Մի շարք դեպքերում դիտվում է բարդացում թարախածին ինֆեկցիայով, բշտիկները վեր են ածվում պուստուլաների, ուժեղանում են բորբոքային երևույթները, շատ անգամ զարգանում են լիմֆանգիտ ու լիմֆադենիտ։ Դիսհիդրոտիկ էպիդերմոֆիտիան աչքի է րնկնում համառ, երկարատև ընթացքով, հակումով դեպի սրացումներն ու կրկնումները, որոնք լինում են հատկապես գարնանն ու ամռանը։
Հյուսվածաախտաբանորեն դիսհիդրոտիկ էպիդերմոֆիտիան բնորոշ֊ վում է էպիդերմիսի փշաձև շերտի բջիջների վակուոլիզացիայով և օջախային սպոնգիոզով, որը հանգեցնում է բջիջների անջատմանը և մանր խոռոչների առաջացմանը։ Վերջիններիս միաձուլումից առաջանում են ավելի խոշոր, շատ անգամ բազմակամերային խոռոչներ, լցված շճաֆիբրինային էքսուդատով՝ մեծ կամ փոքր քանակի լեյկոցիտներով։ Դերմայի պտկիկային շերտում նշվում է անոթների չափավոր լայնացում և նրանց շուրջը՝ բջջային ինֆիլտրացիա, բաղկացած գերազանցապես նեյտրոֆիլներից ու լիմֆոցիտներից։ Դիսհիդրոտիկ էպիդերմոֆիտիայի և թարախածին ինֆեկցիայով բարդացած էպիդերմոֆիտիայի ընթացքում շատ հաճախ առաջանում են երկրորդային ցանավորումներ։ Նրանք զարգանում են սուր, կարող են ուղեկցվել ընդհանուր խանգարումներով, ափերի և մատների կողմնային մակերեսների վրա արտահայտվում են բշտային, իսկ մաշկային ծածկույթի մյուս տեղամասերի վրա՝ պապուլո-բշտային, էրիթեմատոզ-սկվամոզային և այլ տարրերով։ Դիսհիդրոտիկ էպիդերմոֆիտիայի ախտածնությունը ստույգ պարզաբանված չէ։ Հաշվի առնելով այղ ախտահարման կլինիկական նմանությունը դիսհիդրոտիկ էկզեմային, ախտահարման օջախներում սնկային տարրերի բացակայության դեպքում հիվանդության հաջորդական կրկնումների, ինչպես նաև երկրորդային ռեակցիայի առաջացման հնարավորությունը (դիսհիդրոտիկ էկզեմայի տիպով), պետք է ենթադրել, որ մաշկի ախտահարման այդ տեսակն իր զարգացման մեխանիզմով մոտ է, եթե ոչ նույնը, էկզեմատոզ պրոցեսին։
Եղունգների էպիդեոմոֆիտիա։ Դիտվում է միայն ոտնաթաթերի մատների վրա, ըստ որում ամենից հաճախ ախտահարվում են մեծ մատների և ճկույթների եղունգները։ Եղունգաթերթիկի հաստության մեջ ի հայտ են գալիս դեղին գույնի բծեր, ու շերտեր, որոնք աստիճանաբար միաձուլվում են և տարածվում ամբողջ եղունգաթերթիկի վրա։ Հետագայում զարգանում է ենթաեղունգային գերեղջերացում, եղունգը հաստանում է, տեղի է ունենում նրա փխրունացում ու քայքայում։
Ախտորոշումը։ Ոտնաթաթերի ախտահարումը իր կլինիկական արտահայտություններով նման էպիդերմոֆիտիային. մասնավորապես դիսհիդրոզը, միջմատնային թեփոտումը և այլն, կարող են առաջանալ նաև այլ պատճառներից, ուստի էպիդերմոֆիտիայի ախտորոշումը պետք է հաստատվի լաբորատոր հետազոտության տվյալներով։
Մանրադիտական ա խտորոշումը։ Թեփուկների, բշտերի ծածկի, ախտահարված եղունգների քերուկի մեջ սնկերի տարրերն ունեն ճյուղավորվող, տարբեր հաստության սնկաթելերի տեսք, հաճախ վերածված կլոր կամ քառակուսի սպորների (արտրոսպորներ), որոնք մեկը մյուսից բաժանվում են ոչ մեծ ընդհատումներով և ունեն կետագծերի տեսք։ Պետք է նկատի ունենալ, որ ներբանների ու միջմատային տարածությունների ախտահարման օջախներից վերցրած թեփուկների հետազոտման ժամանակ հանդիպում են գոյացություններ, որոնք խիստ հիշեցնում են սնկաթելերի, սակայն տարբերվում են նրանցից իրենց բազմաձևությամբ (պոլիմորֆիզմով)։ Նրանք ունեն ցանցի կամ օղակների տեսք, որոնց գծագրությունը համապատասխանում է եղջերային թերթիկների սահմաններին։ Դա, այսպես կոչված, խճանկարային սնկիկն է, որը, ըստ՝ երևույթին, իրենից ներկայացնում է ոչ թե սնկի տարրեր, այլ մաշկի մեջ խոլեստերինի քայքայման արգասիք։
Էպիդերմոֆիտիայով վարակվելու ուղիներն ու պայմանները: Ոտնաթաթերի էպիդերմոֆիտիայով վարակումն ամենից հաճախ տեղի է ունենում բաղնիքներում ու ցնցուղասենյակներում։ Այստեղ հիվանդի ախտահարված մաշկից ընկած թեփուկները, որոնք պարունակում են սնկիկներ, պահպանվում են փայտյա նալիկների, հատակի, նստարանների, ջրամանների վրա, որտեղից այնուհետև կարող են ընկնել առողջ մարդկանց ոտնաթաթերի մաշկի վրա։ Վարակումը հնարավոր է կոնկրետ տեր չունեցող ոտնամանների միջոցով (սպորտային կոշիկներ, բուժական հիմնարկներում հիվանդներին տրվող ոտնամաններ, ինչպես նաև լվացքատների միջոցով, վատ լվացված ու չորացված սպիտակեղենի վրա (գուլպաներ, ոտնափաթաթաններ) սնկերը պահպանում են իրենց կենսունակությունը և կարող են առաջացնել վարակում։ Վարակում նկատվում է նաև անմիջական՝ շփման միջոցով (միևնույն մահճակալին քնելը)։ Վարակմանը նպաստում են` գերքրտնումն ու նրա հետ կապված մաշկի թրմումը որպես վեգետոնևրոզի արտահայտություն, մաշկի գերչորությունը, որը պատճառ է դառնում եղջերաշերտի փխրունությանը և ճաքերի առաջացմանը, հատկապես միջմատային ծալքերում, ոտքերի կեղտոտումը, ստորին ծայրանդամների երկարատև գերսառեցումն ու գերտաքացումր, որոնք առաջացնում են արյան շրջանառության ու քրտնագեղձերի արտազատիչ գործունեության կայուն խանգարումներ:
Բուժումը։ Էպիդերմոֆիտիայի թեփոտվող ձևի ժամանակ մաշկի ախտահարված օջախներին քսել ֆունգիցիդ լուծույթներ (յոդի 3- 5 %-անոց սպիրտային լուծույթ, Կաստելանիի լուծույթ, նիտրոֆունգին, 3-5 %-անոց յողսալիցիլային սպիրտ) և քսուքներ (ծծմբաձյութային, ունդեցին, քլորխինալդոհոլ, ամիկազոլ)։ Բուժումն ավարտելուց հեէոո անհրաժեշտ է մի քանի շաբաթվա ընթացքում, կրկնումների կանխման նպատակով, միջմատնային ծալքերը շփել 2 %-անոց սալիցիլային կամ 1 %-անոց թիմոլային սպիրտով և ցանել թթու փոշի՝ (օրինակ՝ 10 %-անոց բորաթթու)։ Էպիդերմոֆիտիայի շփաբորբային ձևի ժամանակ սկզբում՝ սուր բորբոքային երևույթները վերացնելու նպատակով, լոգանքներ կալիումի պերմանգանատով և թրջոցներ ռեզոցինի 1-2 %-անոց լուծույթով, Ալիբուրի նոսրացված հեղուկով, էթակրիդինի 0,1%-անոց լուծույթով և այլն։ Թացությունը վերանալուց հետո՝ քսել ֆունգիցիդ լուծույթներ, հետո քսուքներ։ Արտաքին բուժման հետ մեկտեղ տարվում է ընդհանուր բուժում՝ կալցիումի քլորիդի ներերակային սրսկումներ, և վիտամինի սրսկումներ։ Ակրոցիանոզի առկայության դեպքում նշանակվում է նիկոտինաթթու՝ ներքին ընդունման ձևով (0,05՝ օրը 2-3 անգամ, ուտելուց հետո)։ Դիսհիդրոտիկ էպիդերմոֆիտիայի ժամանակ նշանակում են սեդատիվ միջոցներ (կալցիումի քլորիդի ներերակային, կալցիումի գլյուկոնատի միջմկանային սրսկումներ, հակահիստամինային պրեպարատներ, B1, C, վիտամիններ, նիկոտինաթթու և այլն)։
Արտաքին բուժման համար, սուր երևույթների առկայության դեպքում, կիրառվում են խոնավ-չորացնող վիրակապեր ռեզորցինի 1 %-անոց լուծույթով, Ալիբուրիի 2-3 անգամ նոսրացված հեղուկով և այլն։ Բշտերի ծածկերը ծակում են ասեղով կամ կտրում։ Եղջերաշերտի կտորները խնամքով կտրում են մկրատով։ Բորբոքային երևույթները հանդարտվելուց հետո օգտագործում են հակաբորբոքային մածուկներ, օրինակ՝ 5 %-անոց բորանաֆթալանային, 2 %-անոց իխթիոլային, իսկ հետագայում՝ քսում ֆունգիցիդ լուծույթներ ու ծծմբաձյութային քսուքներ (բարձրացվող կոնցենտրացիաներով)։ Շփաբորբային և բշտային էպիդերմոֆիտիան երկրորդային ինֆեկցիայով բարդանալու և լիմֆանգիտի ու լիմֆադենիտի դեպքում նշանակվում են հակաբիոտիկներ կամ սուլֆանիլամիդներ։ Երկրորդային ցանավորումների արտաքին բուժումը տարվում է կախված կլինիկական ձևից։ Ափերի ախտահարված մաշկի բուժումը, եթե այն ընթանում է դիսհիդրոզի տիպով, տարվում է ոտնաթաթերի դիսհիդրոտիկ ախտահարման բուժման նման։ Տարածված բազմաձև բնույթի երկրորդային ցանավորումների դեպքում նշանակվում են ինդիֆերենտ փոշիներ, "թափահարուկներ"։ Միաժամանակ տարվում է ոչ սպեցիֆիկ դեսենսիբիլիզացնող բուժում՝ կալցիումի քլորիդի ներերակային սրսկումներ, հակահիստամինային պրեպարատների նշանակում։
Եղունգների սնկային հիվանդությունների (օնիխոմիկոզներ) բուժումը ներկայացնում է ղժվարին խնդիր։ Լավագույն մեթոդը հանդիսանում է զուգորդված բուժումը՝ հակաբիոտիկ գրիզեոֆուլվինով և արտաքին միջոցներով։ Չափահաս հիվանդներին գրիզեոֆուլվինը նշանակվում է 1-ական հաբ օրը 4 անգամ՝ հիվանդի 60 կգ քաշի դեպքում, 5 անգամ՝ 60-70 կգ քաշի դեպքում, 6 անգամ՝ 70-80 կգ քաշի դեպքում, 7 անգամ՝ 80-90 կգ քաշի դեպքում, 8 անգամ՝ 90 կգ և բարձր քաշի դեպքում։ Բուժումը շարունակվում է մեկ ամսվա ընթացքում՝ ամեն օր և հաջորդ 2-3 ամիսների ընթացքում օրումեջ։ Օրվա և կուրսային դեղաչափերը կախված են հիվանդի քաշից բուժման արդյունավետությունից, դեղանյութի տանելիությունից, իսկ երեխաների բուժման ժամանակ նրանց տարիքից։. Արտաքին բուժումը կայանում է եղունգների թիթեղիկների հեռացման և ֆունգիցիտ միջոցներով եղունգահունի տետաղամշակման մեջ։ Եղունգների թիթեղիկները հեռացնում են վիրաբուժական ճանապարհով և եղջերալուծիչ միջոցների օգնությամբ1։ Վերջիններից են`
1. Ուռեապլաստը՝ սպեղանի 20% միզանյութի պարունակությամբ (Ա. Մ. Արիևիչ)։
Սպեղանու պատրաստման համար 20 գ միզանյութը լուծում են 10 մլ եռացող ջրի մեջ և ստացված լուծույթը անընդհատ խառնելով, լցնում են հախճապակյա թասում գտնվող ջրային բաղնիքի վրա նախապես հալեցված սպեղանային զանգվածի մեջ, որր բաղկացած է 45 գ կապարային սպեղանուց, 20 գ լանոլինից և 5 գ մեղրամոմից։ Ուրեապլաստը հաստ շերտով դնում են եղունգի թերթիկի վրա, տաք օճառասոդային լոգանքից հետո և կպչուն սպեղանիով ամրացնում եղունգային ֆալանգների մաշկին։ Այդ գործողությունը կրկնում են 2-3 անգամ, մինչև եղունգաթերթիիկի լրիվ փափկումը, որը այնուհետև հեռացվում է սկալպելի կամ կտրիչի օգնությամբ։
2. Օծանելիք կալիումի յոդիդով (կալիումի յոդիդ և լանոլին հավասար չափերով՝ ըստ Ա. Ն. Արավիյսկու)։ Օծանելիքը հաստ շերտով դնում է եղունգաթերթիկի վրա, ծածկում պարաֆինային թղթով, բամբակի շերտով և վիրակապում։ Վիրակապը փոխվում է 4-5 օրը մեկ, մինչև եղունգի թերթիկի լրիվ փափկումը, որն առանց ցավի հեռացվում է պինցետի կամ կտրիչի օգնությամբ։ Այս կամ այն եղանակով եղունգի թերթիկը հեռացնելուց հետո երկար ժամանակվա ընթացքում եղունգահունը մշակում են ֆունգիցիդ միջոցներով, յոդի 5%-անոց սպիրտային լուծույթով, 3-5%-անոց յոդսալիցիլային սպիրտով, նիտրոֆունգինով, քլորխինալդոհոլով, Կաստելանիի ներկով, ծծմբաձյութային օծանելիքներով և այլն։ Եղունգահունի վրա եղջերային զանգվածների կուտակմանը համապատասխան, խորհուրդ է տրվում 2-3 օրով դնել վիրակապ եղունգալուծիչ օծանելիքով (5-10 %-անոց սալիցիլային օծանելիք, Արիևիչի օծանելիք և այլն)։ Հյուսվածքների սնուցումը լավացնելու համար խորհուրդ է տրվում անուղղակի սեգմենտային УВЧ-թերապիա կամ դիաթերմիայի սեանսներ։ Ակրոցիանոզի երևույթների դեպքում՝ նիկոտինաթթվի նշանակում (0,05-ական, օրը 2 անգամ)։
Կանխարգելումը։ էպիդերմոֆիտիայի դեմ պայքարի կանխարգելիչ միջոցառումներն ունեն երեք հիմնական ուղղություններ.
1. Վարակի տարածման ուղիների վերացում։ Ինչպես նշվել է վերը, էպիդերմոֆիտիայով վարակումն ամենից հաճախ տեղի է ունենում բաղնիքներում, ցնցուղասենյակներում, լողավազաններում, սպորտդահլիճներում, ինչպես նաև րնդհանուր օգտագործման ոտնամանների միջոցով։ Վարակի տարածման հնարավորոլթյունները վերացնելու նպատակով խորհուրդ է տրվում բաղնիքում, ցնցուղասենյակներում, լողավազաններում՝ աշխատանքային օրվա վերջում հատակը, փայտյա նալիկներն ու նստարանները, ինչպես նաև բաղնիքի ամանեղենը (ջրամաններ, դույլեր) ախտահանման ենթարկել հիմք (2 %-անոց չհանգած սոդա) պարունակող եռացրած ջրով։ Քլորակրի 3 %-անոց լուսանցված լուծույթով, քլորամինի 5%-անոց լուծույթով կամ լիզոլով լվանալու միջոցով։ Բուժական հիմնարկներում պարբերական ախտահանման են ենթակա լոգարաններն ու ցնցուղասենյակները, ինչպես նաև լագանները, միզանոթներն ու տականոթները՝ մասնավորապես աճուկային էպիդերմոֆիտիայով վարակումը կանխելու նպատակով։ Ընդհանուր օգտագործման ոտնամանների (սպորտային մաշիկներ, բուժական հիմնարկներում հիվանդներին տրվող հողաթափեր), ինչպես և հիվանդների կոշիկների ախտահանումը կատարվում է պարաֆորմալինային խցում կամ ֆորմալդեհիդի լուծույթով դրանց ներսը խնամքով շփելուց հետո ցելոֆանի պարկի մեջ փաթաթված վիճակում պահում են երկու օր։ Դրանից հետո ոտնամանն օդահարվում է ու չորացվում։ Գուլպաները, ոտնափաթաթանները, ինչպես նաև ճիլոպներն ու սպունգները վարակազերծում .են 10 րոպե եռացնելու միջոցով։
2. Էպիդերմոֆիտիայով հիվանդների ակտիվ հայտնաբերում, հիվանդացության հաշվառում ու վերլուծություն և ժամանակին բուժում, ընդգրկելով նաև հիվանդության սքողված ձևերը։Հատուկ բուժզննման են ենթակա բաղնիքի աշխատողները, ինչպես նաև լողավազաններում պարապմունքներ անցկացնող անձինք։
3. Նախատրամադրող գործոնների (գերքրտնության, ոտքերի թրջվելու, նրանց կեղտոտվելու, հարվելու, ճաքճքվելու, ակրոցիանոզի) վերացում։
4. Լայն սանիտարալուսավորական աշխատանքի անցկացում, բացատրելով հանղերձ հիվանդությանը նպաստող պայմանները և դրանց վերացման համար անհրաժեշտ միջոցները:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին












