 Միելոմայով հիմնականում հիվանդանում են 50-60 տարեկան հասակում: Բավականին լայն տարածում ունի, իսկ վերջին տարիներին աճի հարաճուն տենդենց է ցուցաբերում: Հիվանդություն է, որը աչքի է ընկնում իր ձևերի և վարիացիաների, կլինկական սիմպտոմների արտասովոր բազմազանությամբ:
Միելոմայով հիմնականում հիվանդանում են 50-60 տարեկան հասակում: Բավականին լայն տարածում ունի, իսկ վերջին տարիներին աճի հարաճուն տենդենց է ցուցաբերում: Հիվանդություն է, որը աչքի է ընկնում իր ձևերի և վարիացիաների, կլինկական սիմպտոմների արտասովոր բազմազանությամբ:
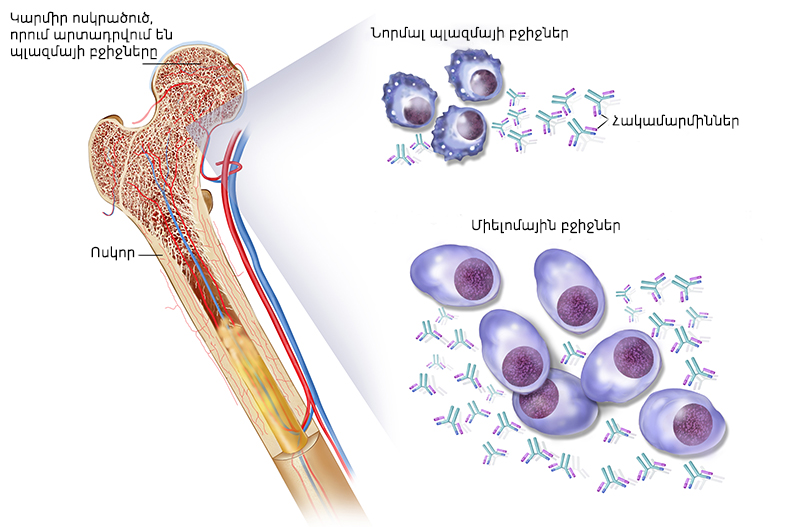
Միելոման ուռուցքային պաթոլոգիա է, որն առաջանում է B լիմֆոցիտների ամենավաղ նախորդող բջիջների մուտացիայի հետևանքով: Առաջնային փոփոխված բջիջների սերունդները պահպանում են իրենց դիֆերենցացվելու հատկությունը, հասնում են մինչև վերջին էտապը՝ պլազմատիկ բջիջներ, որոնք արտադրում են իմունոգլոբուլին: Այսպիսով, միելոմայի հիմանական մորֆոլոգիական սուբստրատը ներկայացված է հասունության տարբեր աստիճանի հասած պլազմատիկ բջիջներով:
Միելոմային հիվանդությանը բնորոշ հատկանիշներն են.
1. ոսկրածուծի ախտահարումը զուգորդված ոսկորների դեստրուկտիվ փոփոխություններով (օստեոլիզ, օստեոպորոզ)
2. մոնոկլոնալ իմունոգլոբուլինոպաթիա (պարապրոտեինեմիա, M կոմպոնենտ, Բենս-Ջոնսի սպիտակուց մեզում)
Կլինիկական ախտանիշները
Կլինիկական ախտանիշները ձևավորվում են մի կողմից ոսկրածուծի և ոսկորների կողմից առաջացած երևույթներով՝ միելոդիսպլազիա, ոսկրային ցավեր, պաթոլոգիկ կոտրվածքներ, ոսկրային ուռուցքների առաջացում, հիպերկալցիեմիա, մյուս կողմից՝ մոնոկլոնալ իմունոգլոբուլիններով պայմանավորված երևույթներով՝ նեֆրոպաթիա, ամիլոիդոզ, պոլինեյրոպաթիա, բարձր մածուցիկության սինդրոմ, հեմոստազի խանգարումներ և, վերջապես, երկրորդային հումորալ իմունոդեֆիցիտի ախտանիշներով՝ ի հաշիվ նորմալ իմունոգլոբուլինի քանակի նվազման (կրկնվող բակտերիալ ինֆեկցիաներ):
| Ձևը | % |
| դիֆուզ-օջախային ձև | 60% |
| դիֆուզ ձև | 24% |
| բազմաթիվ օջախային ձև | 15% |
| ընդերային ձև | 1% |
| Իմունոքիմիական տարբերակներ | դեպքեր % |
| I միելոմա | 55-65 |
| A միելոմա | 20-25 |
| D միելոմա | 2-5 |
| M միելոմա | 0,5 |
| E միելոմա | ? |
| Բենս-Ջոնսի կամ թեթև շղթաների միելոմա | 12-20 |
| բիկլոնալ միելոմա | 1-2 |
| Հիվանդության շրջան | Ցուցանիշ |
| Շրջան 1 |
β2M < 3.5 մգ/դլ ALB > 3.5գ/դլ |
| Շրջան 2 |
β2M < 3.5 մգ/դլ և ALB < 3.5գ/դլ β2M 3.5 – 5.5 մգ/դլ |
| Շրջան 3 | β2M > 5.5 մգ/դլ |
Ըստ կլինիկական ընթացքի տարբերում են.
1. քրոնիկական ծավալված շրջան
2. սուր տերմինալ շրջան
Վերջինս բնորոշվում է նախկինում էֆեկտիվ բուժման նկատմամբ ռեզիստենտականության առաջացմամբ, միելոդեպրեսիայի խորացմամբ, արտաոսկրածուծային մետաստազների առկայությամբ: Ծայրամասային արյան մեջ հանդես են գալիս կարմիր և գրանուլոցիտար բողբոջի տարբեր հասունության բջիջներ: Կարող է զարգանալ պլազմոբլաստային լեյկոզ:
Ըստ ագրեսիվության լինում է.
1. արագ հարաճող ձև
2. հանգած ձևեր, որոնց դեպքում ամիսներով կամ տարիներով առաջընթաց չի նկատվում
3. ագրեսիվ ձևի դեպքում ի հայտ են գալիս պլազմոբլաստային լեյկոզի երևույթներ:
| Թեստ | Նշանակությունը |
| շիճուկային β2 – միկրոգլոբուլին (Sβ2M) | Որքան բարձր է մակարդակը, այնքան ուշ շրջանում է հիվանդությունը |
| շիճուկային ալբումին (S ALB) | Որքան ցածր է մակարդակը, այնքան ուշ շրջանում է հիվանդությունը |
| C - ռեակտիվ սպիտակուց (CRP) | Հիվանդության ակտիվ շրջանում դիտվում է բարձրացած մակարդակ |
| Շիճուկային ԼԴՀ (լակտատդեհիդրոգենազ) | Հիվանդության ակտիվ շրջանում դիտվում է բարձրացած մակարդակ |
| Անոմալ քրոմոսոմներ ոսկրածուծի ցիտոգենետիկական և FISH հետազոտությունների ժամանակ | 13 –րդ քրոմոսոմի կորուստները 13q- կապված են հիվանդության ավելի կարճատև ռեմիսիաների հետ, դա վերաբերվում է նաև այլ քրոմոսոմային անոմալիաներին |
Ուշագրավ է, որ FISH եղանակով 13q- քրոմոսոմային անոմալիայի հայտանբերումը բնորոշում է հիվանդության առավել ագրեսիվ ընթացք, ռեմիսիաների կարճ տևողություն կամ էլ առհասարակ բացակայություն: Այս անոմալիայի դեպքում գտնում են, որ բուժման եղանակներից և ոչ մեկը, ներառյալ նաև ոսկրածուծի փոխպատվաստումը, արդյունավետ չեն:
Բուժումը
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝
Երևանի Մ. Հերացու անվան պետական բժշկական համալսարան










