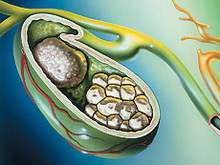
 Լեղաքարային հիվանդությունը (cholelithiasis) բնութագրվում է լեղապարկում, կամ ավելի հազվադեպ լեղածորաններում քարերի առաջացմամբ:
Լեղաքարային հիվանդությունը (cholelithiasis) բնութագրվում է լեղապարկում, կամ ավելի հազվադեպ լեղածորաններում քարերի առաջացմամբ:
Էթիոլոգիան և պաթոգենեզը: Հիվանդության հիմքում ընկած են նյութափոխանակության՝ առաջին հերթին լիպիդների, ինչպես նաև կալցիումի, բիլիռուբինի փոխանակության խանգարումները, իսկ քարերի առաջացումը հանդիսանում է այդ խանգարումների արդյունքը: Դեր են խաղում նաև վարակը և լեղու կանգը: Հիմնական նշանակություն ունի խոլեստերինային փոխանակության խանգարումը՝ հիպերխոլեստերինէմիայի և լեղու մեջ խոլեստերինի պարունակության բարձրցման հետ: Լեղաքարային հիվանդությունը հաճախ զուգակցվում է աթերոսկլերոզի, շաքարային դիաբետի, ճարպակալման և այլ վիճակների հետ, որոնք ուղեկցվում են հիպերխոլեստերինէմիայով: Նույն կերպով է բացատրվում նաև հեմոլիտիկ անեմիաների (հեմոլիտիկ դեղնումներ) դեպքում պիգմենտային քարերի ոչ հազվադեպ առաջացումը, երբ լեղին գերհագենում է բիլիռուբինով: Դրա հետ մեկտեղ լեղաքարային հիվանդությամբ տառապող ոչ բոլոր հիվանդների մոտ է խոլեստերինի կոնցենտրացիան արյան մեջ բարձր: Զուգահեռներ չկան նաև արյան և լեղու մեջ խոլեստերինի մակարդակների միջև: Ինչպես հայտնի է, քարեր գոյացնող հիմնական տարրերը՝ խոլեստերինը, բիլիռուբինը և կալցիումը գտնվում են լեղու մեջ անկայուն, կոլոիդ լուծույթի տեսքով: Լեղու մեջ խոլեստերինի մնալը լուծված վիճակում պայմանավորված է գլխավորապես լեղաթթուներով: Նորմալ լեղու մեջ լեղաթթվային աղերի (խոլատների) և խոլեստերինի հարաբերակցությունը կազմում է 15:1, իսկ լեղաքարային հիվանդության դեպքում այն իջնում է մինչև 6:1: Այսպիսով, ներկայումս քարերի առաջացման մեջ որոշիչ նշանակություն է տրվում լեղու ֆիզիկա-քիմիական բաղադրության խանգարումներին: Դիսխոլիայի պատճառներից մեկը կարող է հանդիսանալ լյարդային բջիջների ֆունկցիոնալ անբավարարությունը, ինչի արդյունքում կտրուկ կերպով իջնում է բոլոր լեղաթթուների, (կամ դրանցից մի քանիսի) առաջացումը:
Վարակային գործոնի նշանակությունը կայանում է նրանում, որ լեղապարկի բորբոքման դեպքում սպիտակուցներով հարուստ էքսուդատը խաթարում է լեղու կոլոիդային և քիմիական բաղադրությունը, ինչի արդյունքում տեղի է ունենում խոլեստերինի, բիլիռուբինի և կալցիումի նստեցումը և խառը քարերի առաջացումը, որոնք բնորոշ են լեղապարկի վարակային ախտահարումներին:
Լեղապարկում լեղու կանգը ստեղծում է նախապայմաններ քարերի առաջացման համար, քանի որ նպաստում է լեղու ավելի մեծ խտացմանը և դրանում բիլիռուբինի և խոլեստերինի կոնցենտրացիայի բարձրացմանը (մեծացմանը 10-12 անգամ, իսկ լեղաթթուների աստիճանական ներծծումը բերում է լեղու մեջ դրանց նվազեցմանը: Բացի այդ, լեղու կանգը կարող է բարենպաստ լինել վարակի զարգացման համար: Լեղու կանգին հանգեցնող էական գործոններն են լեղապարկի և ծորանների ատոնիան, լեղուղիների անատոմիական փոփոխություննրեը (ծռումներ, կպումներ, սպիեր), ինչպես նաև լեղապարկի դատարկմանը խանգարող զանազան պատճառները՝ ներորովայնային ճնշման բարձրացումը (հղիության ժամանակ և այլն), ներքին օրգանների իջեցումը, խրոնիկ փորկապությունները, սակավաշարժ կենսակերպը, սննդի հազվադեպ ընդունումները և այլն:
Անառարկելի նշանակություն ունի նաև ժառանգական նախատրամադրվածությունը. ոչ հազվադեպ նույն ընտանիքի մի քանի սերունդների մոտ հայտնաբերվում են լեղային քարեր: Ճարպերով հարուստ սննդի ավելցուկային օգտագործումը օրակարգի բարձր կալորիականությունը բերում են հիպերխոլեստերինէմիայի և նույնպես նպաստում են լեղային քարերի առաջացմանը:
Կլինիկական պատկերը: Լեղաքարային հիվանդության համար առավել բնորոշ է  հանդիսանում աջ թուլակողում ցավերի նոպան՝ այսպես կոչված լեղային կամ լյարդային խիթը: Խիթի նոպաներ սովորաբար հարուցում են մանր քարերը, երբ դրանք տեղաշարժվում են լեղապարկի վզիկի շրջանում, ելանցքը կամ՝ անմիջապես պարկային ծորան: Ցավային զգացողությունների պատճառ են հանդիսանում լեղապարկի և ծորանների սպաստիկ կծկումները, որոնք ծագում են լեղապարկի հանկարծակի ձգման և դրա մեջ ճնշման բարձրացման հետևանքով՝ լեղու արտահոսքի մեխանիկական խոչընդոտի պատճառով, ինչպես նաև ռեֆլեկտոր կերպով՝ ռեցեպտորների նյարդային տարրերի կամ՝ պարկային ծորանի քարերով գրգռման հետևանքով: Լեղային խիթի նոպայի ծագումը կարող են հրահրել երկարատև նյարդային և ֆիզիկական լարումները, ցնցումներով երթևեկելը, ճարպային սննդի առատ ընդունումը:
հանդիսանում աջ թուլակողում ցավերի նոպան՝ այսպես կոչված լեղային կամ լյարդային խիթը: Խիթի նոպաներ սովորաբար հարուցում են մանր քարերը, երբ դրանք տեղաշարժվում են լեղապարկի վզիկի շրջանում, ելանցքը կամ՝ անմիջապես պարկային ծորան: Ցավային զգացողությունների պատճառ են հանդիսանում լեղապարկի և ծորանների սպաստիկ կծկումները, որոնք ծագում են լեղապարկի հանկարծակի ձգման և դրա մեջ ճնշման բարձրացման հետևանքով՝ լեղու արտահոսքի մեխանիկական խոչընդոտի պատճառով, ինչպես նաև ռեֆլեկտոր կերպով՝ ռեցեպտորների նյարդային տարրերի կամ՝ պարկային ծորանի քարերով գրգռման հետևանքով: Լեղային խիթի նոպայի ծագումը կարող են հրահրել երկարատև նյարդային և ֆիզիկական լարումները, ցնցումներով երթևեկելը, ճարպային սննդի առատ ընդունումը:
Լեղաքարային խիթը ծագում է հանկարծակի: Նոպայի սկզբում ցավերը տարածուն են և գրավում են ամբողջ թուլակողը, ապա կենտրոնանում լեղապարկի շրջանում: Հիվանդները հառաչում են, շուռ ու մուռ են գալիս անկողնում՝ հարմար դիրք չգտնելով: Ցավերն ունեն բնորոշ ճառագայթում դեպի վերև, աջ և հետ, դեպի աջ ուսը, պարանոց, ծնոտ և աջ թիակի տակ: Երբեմն ցավերը ճառագայքում են դեպի սրտի շրջանը, հրահրելով ստենոկարդիայի նոպա: Լեղաքարային ցավային նոպան կարող է տևել մի քանի րոպեից մինչև մի քանի ժամ կամ նույնիսկ մի քանի օր, ընդ որում ցավերը մերթ հանդարտվում են, մերթ կրկին ուժեղանում: Լեղապարկի ուժգին կծկումները նպաստում են քարի (տրամագիծը 1-1.5սմ-ից ոչ ավելի) հետագա առաջ շարժվելուն լեղապարկի վզիկից կամ ծորանից դեպի ընդհանուր լեղածորան: Երբեմն սպազմի թուլացումից հետո քարը հետ է սահում դեպի «համր» գոտի՝ լեղապարկի հատակը: Երկու դեպքում էլ նոպան ավարտվում է այնպես հանկարծակի ինչպես և սկսվել էր, և հիվանդի վիճակը արագ բարելավվում է: Ոչ հազվադեպ նոպան հանվում է տաքով և սպազմոլիտիկ միջոցներով, ինչը նաև հանդիսանում է արժեքավոր ախտորոշիչ-տարբերակիչ նշան: Սուր խոլեցիստիտի դեպքում ցավերն այդ պրեպարատների ընդունումից հետո չեն անցնում, իսկ տաքը, օր՝ ջեռակը, լյարդի շրջանում ցուցված չէ, քանի որ ուժեղացնում է արյան ներհոսքը և բորբոքային պրոցեսը:
Եթե խիթի նոպան կրում է ձգձգվող բնույթ, ապա դրա վերջում կարող է ծագել դեղնուկ (ստորլյարդային տիպի)՝ ընդհանուր լեղածորանի երկարատև սպազմի արդյունքում, որը սովորաբար չի հասնում մեծ ուժգնության (ինտենսիվության) և կարճատև է (մինչև 2-3օր):
Լեղային խիթը սովորաբար ուղեկցվում է սրտխառնոցով և կրկնակի փսխումով: Ռեֆլեկտոր մեխանիզմով է բացատրվում նաև տենդը, որը ոչ հազվադեպ ուղեկցում է նոպային և դրա ավարտվելուն անհետանում է: Եթե տենդն ավելի երկար է պահպանվում, նշանակում է այն կապված է բորբոքային պրոցեսի հետ, որը բարդացնում է լեղաքարային հիվանդության ընթացքը, ինչը հաստատվում է մեծացող լեյկոցիտոզով, ԷՆԱ-ի մեծացումով և հիվանդի վիճակի կտրուկ խանգարումով:
Հիվանդի զննման ժամանակ երբեմն կարելի է հայտնաբերել ճարպակալում և քսանտոմատոզային վահանիկներ (խոլեստերինի կուտակումներ)՝ վերին կոպերի վրա, ավելի հազվադեպ մաշկի այլ հատվածների վրա: Որովայնը փքված է, մակերեսային պալպացիայի դեպքում դիտվում է որովայնի առաջնային պատի լարվածություն, հատկապես աջ թուլակողի շրջանում, ինչպես նաև այդ շրջանում կտրուկ (հանկարծակի) ցավոտություն: Ցավերի հանդարտումից հետո, երբ մկանային լարվածությունն անցնում է, հաջողվում է շոշափել լյարդի ցավոտ եզրը, իսկ երբեմն լեղապարկը՝ կլորավուն կամ տանձանման առաձգական (էլաստիկ) մարմնի տեսքով:
Հաճախ հաջողվում է որոշել ցավային կետերը և մաշկային հիպերէսթեզիայի (գերզգայունության) հատվածները՝ ըստ Զախարին-Հիդի.
1. Լեղապարկի պրոյեկցիայի շրջանում,
2. Էպիգաստրալ (վերորովայնային) շրջանում,
3. Ենթաստամոքսա-լեղապարկային կետում,
4. Ուսային գոտում,
5. Թիակային անկյան կետում,
6. Կրծքային VIII-XI ողերից աջ պարավերտեբրալ կետերում,
7. Ստոծանիական նյարդի (n. phrenicus) կետում- ցավոտության աջ կրծոսկրա-անրակա-պտկաձևային մկանի առաջային ստիկների միջև սեղմելիս (դրական ֆրենիկուս սիմպտոմ)՝ Մյուսսի-Գեորգիևսկու ախտանիշ:
Դուոդենալ զոնդավորման դեպքում (նոպայից դուրս կատարված), երբեմն որոշվում են մանրագույն կոնկրեմենտներ և խոլեստերինի բյուրեղների մեծ քանակություն: Երբեմն հասարակ ռենտգենոլոգիական հետազոտության ժամանակ, որը կատարվում է այլ կապակցությամբ ռենտգենոլոգը լեղապարկի տեղակայման շրջանում նկատում է ռենտգենոպոզիտիվ (այսինքն՝ ռենտգենյան ճառագայթները չթողնող) ստվերներ, որը թույլ է տալիս կասկածել կալցիումական աղեր պարունակող լեղաքարերի առկայության մասին: Սակայն, լեղաքարային հիվանդության ախտորոշման մեջ հիմնական նշանակություն ունի լեղապարկի գերձայնային հետազոտությունը (էխոգրաֆիա), որոնց օգնությամբ հաջողվում է հայտնաբերել քարերի առկայությունը, լեղապարկի կառուցվածքային վիճակը, լեղածորանների լայնացումը և քարերի առկայությունը լեղածորաններում:  Ընթացքը և բարդությունները: Լեղաքարային հիվանդությունն ընթանում է շատ տարաբնույթ կերպով: Չբարդացած լեղաքարային հիվանդության ժամանակ այն հազվադեպ կարող է արտահայտվել միայն տեղային խիթի եզակի նոպայով: Ավելի հաճախ սակայն ծագում են կրկնակի նոպաներ, որոնք կամ հաջորդում են մեկը մյուսին՝ ոչ մեծ ընդմիջումներով, կամ կրկնվում են տարվա մեջ մի քանի անգամ և ավելի հազվադեպ: Հայտնի են սպոնտան առողջացման հազվադեպ դեպքեր, երբ լեղային խիթը ավարտվում է դեպի աղիքի լուսանցք մանր քարի ելքով: Լեղաքարային հիվանդության երկարատև ընթացքի դեպքում սովորաբար կարող է միանալ վարակ, որը բարդացնում է հիմնական հիվանդության ընթացքը՝ խոլեցիստիստի կամ խոլանգիտի ախտանիշներով: Լեղածորաններ խցանումը արտահայտվում է խիստ սաստիկ ցավային նոպայով, որից մի քանի շաբաթ անց հաջողվում է շոշափել զգալիորեն մեծացած, առաձգական, ծփանք տվող անցավ լեղապարկը: Հարևան օրգանների հետ սերտաճման բացակայության դեպքում, պերիխոլեցիստիտի արդյունքում, այն բավական հեշտորեն տեղաշարժվում է լյարդի հետ՝ խորը շնչառության, ինչպես նաև պալպացիայի ժամանակ:
Ընթացքը և բարդությունները: Լեղաքարային հիվանդությունն ընթանում է շատ տարաբնույթ կերպով: Չբարդացած լեղաքարային հիվանդության ժամանակ այն հազվադեպ կարող է արտահայտվել միայն տեղային խիթի եզակի նոպայով: Ավելի հաճախ սակայն ծագում են կրկնակի նոպաներ, որոնք կամ հաջորդում են մեկը մյուսին՝ ոչ մեծ ընդմիջումներով, կամ կրկնվում են տարվա մեջ մի քանի անգամ և ավելի հազվադեպ: Հայտնի են սպոնտան առողջացման հազվադեպ դեպքեր, երբ լեղային խիթը ավարտվում է դեպի աղիքի լուսանցք մանր քարի ելքով: Լեղաքարային հիվանդության երկարատև ընթացքի դեպքում սովորաբար կարող է միանալ վարակ, որը բարդացնում է հիմնական հիվանդության ընթացքը՝ խոլեցիստիստի կամ խոլանգիտի ախտանիշներով: Լեղածորաններ խցանումը արտահայտվում է խիստ սաստիկ ցավային նոպայով, որից մի քանի շաբաթ անց հաջողվում է շոշափել զգալիորեն մեծացած, առաձգական, ծփանք տվող անցավ լեղապարկը: Հարևան օրգանների հետ սերտաճման բացակայության դեպքում, պերիխոլեցիստիտի արդյունքում, այն բավական հեշտորեն տեղաշարժվում է լյարդի հետ՝ խորը շնչառության, ինչպես նաև պալպացիայի ժամանակ:
Ընդհանուր լեղածորանի խցանումը ծագում է երբ քարերը ընդհանուր լեղածորան են ընկնում լեղապարկից (որպես կանոն կասեցվում են լյարդա- ենթաստամոքսագեղձային ամպուլայի սֆինկտերի առաջ): Այս դեպքում ցավերը հանդարտվելուց ոչ ուշ զարգանում է մեխանիկական տիպի դեղնուկ: Ընդհանուր լեղածորանի լրիվ խցանումը ծագում է, երբ քարի առկայության հետ մեկտեղ արտահայտվում են ծորանի սպազմը և լորձաթաղանթի բորբոքային այտուցը (խոլանգիտ), որոնք խոչընդոտում են լեղու արտահոսքը: Լեղապարկը չնայած կանգին որպես կանոն չի մեծանում, քանի որ դրա պատերը հաճախ լինում են փոփոխված՝ ուղեկցող բորբոքային պրոցեսի հետևանքով և կորցնում են ձգվելու ընդունակությունը (Կուրվուազե-Տերյեի ախտանիշը բացասական է): Քարերի՝ ընդհանուր լեղածորանի ավելի նեղ մասից դեպի ավելի լայնացած մասը տեղաշարժման, դրանց այս մասում կասեցման (այսպես կոչված փականային քարերը), կամ դրա պատերի ժամանակավոր թուլացման դեպքում պարբերաբար պայմաններ են ստեղծվում դեպի ՏՄԱ՝ լեղու արտահոսքի համար: Այս դեպքերում դեղնուկի ինտենսիվությունը պարբերաբար մերթ ուժեղանում է մերթ թուլանում է: Բարդությունների շարքին է դասվում նաև լեղապարկի (ավելի հազվադեպ ընդհանուր ծորանի) թափածակումը (պերֆորմացիա)՝ արտաքին, կամ ներքին պարկա-աղիքային զարգացումով:
Բուժումը: Կանխարգելումը ուղղված է լեղու լավագույն արտահոսքի համար պայմանների ստեղծմանը և քարագոյացման հանդեպ հակման նվազեցմանը. խորհուրդ են տրվում շարժուն կենսակերպ, սննդի հաճախակի ընդունում՝ խոլեստերին պարունակող մթերքների սահմանափակումով: Աննշան ցավային զգացումների առկայության դեպքում նշանակում են զանազան հակասպաստիկ և ցավազրկող միջոցներ: Լեղային խիթի սուր նոպայի ժամանակ այդ պրեպարատները ներմուծում են պարէնտերալ ուղիով, անհրաժեշտության դեպքում կրկնակի 20-30 րոպե անց:
Կրկնվվող նոպայի դեպքում, որը չի անցնում սպազմոլիտիկներով հիվանդին ցուցված է խոլեցիսէկտոմին: Լապորասկոպիկ խոլեցիստէկտամիան համարվում է «ոսկե ստանդարտ» մեթոդ: Անհետաձգելի վիրահատական բուժումը լեղաքարային հիվանդությունների իրականցվում է այնպիսի բարդությունների դեպքում, ինչպիսիք են լեղապարկի էմպիէմիան, ընդհանուր լեղածորանի խցանումը՝ մեխանիկական դեղնուկի զարգացումով, լեղապարկի թափածակումը լեղային պերիտոնիտի առաջացումով, կամ լեղային խիթի հաճախակի և պահպանողական բուժմանը չենթարկվող նոպաների դեպքում:
Վերջին տարիները հնարավորություն ստեղծեց ոչ միայն (մինչև 8-10մմ չափերով) խոլեստերինային լեղաքարերի, նույնիսկ բազմակի, դեղորայքային լուծման համար: Դրա համար երկար ժամկետով նշանակում են խենո և ուրսոդեզօքսիխոլային լեղաթթուների պրեպարատներ: Ավելի խոշոր խոլեստերինային լեղաքարերի դեպքում (մինչև 30մմ տրամգծով) նախապես դրանք մանրեցնում են լիպոտրիպ՝ լեղապարկի պարունակության վրա կենտրոնացված բավական հզոր գերձայնային ճառագայթով հատուկ սարքի լիպոտրիպտերի միջոցով:










