 Խոլերան սուր, խոլերային վիբրիոններով հարուցվող, անթրոպոնոզ ինֆեկցիոն հիվանդություն է, հարուցչի ֆեկալ-օռալ փոխանցման մեխանիզմով, դեհիդրատացիայի և դեմիներալիզացիայի զարգացմամբ ջրային փսխման և լուծի հետեվանքով:
Խոլերան սուր, խոլերային վիբրիոններով հարուցվող, անթրոպոնոզ ինֆեկցիոն հիվանդություն է, հարուցչի ֆեկալ-օռալ փոխանցման մեխանիզմով, դեհիդրատացիայի և դեմիներալիզացիայի զարգացմամբ ջրային փսխման և լուծի հետեվանքով:
Պատմական տվյալներ: Խոլերան հայտնի է հնագույն ժամանակներից: մինչև 1817 թ խոլերան հայտնի էր որպես էնդեմիկ հիվանդություն Հարավ-Արևելյան Ասիայի: 1817թ մինչ 1926թ նկատվւմ է խոլերայի տարածում էնդէմիկ օջախներից դուրս 6 պանդեմիանրիի զարգացումամբ: Խոշոր համաճարակ է դիտվել բարձր մահացությամբ XIX-րդ դարում Ռուսաստանի բազմաթիվ շրջաններում: 1961թ-ից զարգանում է 7-րդ պանդեմիան, որն սկսվում է Սուլավեսի կղզում:
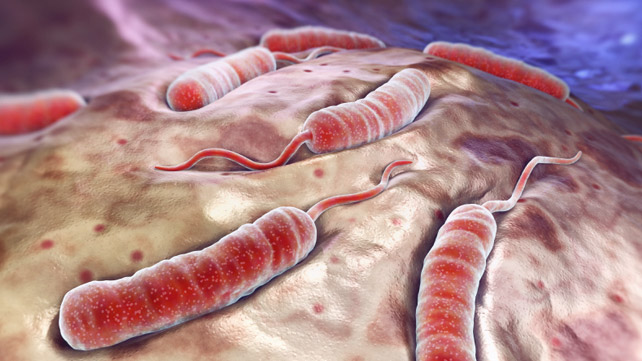
Էթիոլոգիա: Խոլորայի հարուցիչը` Vibrio cholerae , ներկայացված է 2 տեսակով` V.cholerae biovar ( կլասիկ) և V. cholerae biovar Еl Тоr , որոնք մորֆոլոգիապես իրար մնամ են: Խոլոերայի վիբրիոնները ոչ շատ մեծ գալարավուն ձողեր են (երբեմն 2), որոնք ապահովում են հարուցչի բարձր տողաշարժը, ինչը օգտագործվում է նրանց իդենտիֆիկաթիայի համար, սպոր և կապսուլա չեն ձևավորում լավ ներկվում են անիլինային ներկերով: Խոլերայի վիբրիոնները ֆակուլտատիվ աէրոբներ են լավ արմատավորվում են նատրի-քլորիդի առկայությամբ, ունեն բարձր ֆերմենտատիվ ակտիվություն:
Խոլերայի վիբրիոների մոտ հայտնաբերված է թունավոր սուբստանցիաներ` ջերմակայուն-լիպոպրոտեինային կոմպլեքս, որոնք կապված են բջջային մեմբրանի հետ , որը ունի իմունոգեն հատկություն` փորմոլաբիլ էկզոտոքսին (էնտերոտոքսին կամ խոլերոգեն), որը կազմված է 2 պեպտիդային մասերից, որոնք ապահովում են խոլերայի հիմնական դրսևորումները դեհիդրատաթիան և դեմիներալիզաթիան և այսպես կոչված ներթափանցման գործոնը, ներամինիդազան, որը փոխազդում է էնտերոցիտների GMI-գանգլիոզիդների հետ: Առանձնացնում են թերմոլաբիլ H-անտիգեն (մտրակավոր), և թերմոստաբիլ Օ անտիգեն (սոմատիկ), որից կախված տարբերում են միկրոօրգանիզմների 60 սերոխմբեր: Խոլերայի հարուցիչը Օ1 սերոխմբին, մնացած սերոխմբերի ներկայացուցիչները կարող են հարուցել գաստրոէնտերիտներ: Օ1 սերոխմբում տարբերում են Օ անտիգենի А,В,С տեսակներ, որից կախված տարբերում են 3 ձևեր Ogawa (АВ), Inaba (АС) և Hikojima (АВС):
Խոլերայի վիբրիոնները կայուն են խոնավ միջավայրում, բաց լողավազանների ջրերում, հատկապես ծովի ջրերում կարող են պահպանվել ամիսներ շարունակ: Еl Тоr վիբրիոնների մոտ նկատվում է արտաքին միջավայրի հետ ավելի բարձր կայունություն քան V.cholerae-ի մոտ: Սննդամթերքի վրա սենյակային ջերմաստճանում վիբրիոնները գոյատևում են 2-5 օր, իսկ մրգերի և բանջարեղենների մակերեսի արևի լույսի տակ 8ժ: Խոլերայի վիբրիոնները գերզգայուն են չորացման, ուլտրամանուշակագույն ճառագայթների, քլոր պարունակոզ պրեպարատների նկատմամբ: Մինչև 56˚C ճերմաստիճանում տաքացումը սպանում է վիբրիոններին 30 րոպե անց, իսկ եռացումը ակնթարթորեն: Ցածր ջերմաստիճանի տակ կարող են պահպանվել երկար ժամանակ: Խոլերայի վիբրիոնը գերզգայուն է տետրացիկլինի, լևոմիցիտինի, ամպիցիլինի նկատմամբ:
Համաճարակաբանություն: Խոլերան անթրոպոնոզ աղիքային ինֆեկցիա է` տրամադրված պատդեմիկ տարածման: Վարակի աղբյուրը վարակված մարդն է: Մետ մասամբ հարուցչի աղբյուրը հանդիսանում է հիվանդները որոնց, մոտ ակնհայտ է կլինիկական պատկերը: V.Cholerae խրոնիկ կրողները կարող են կրել այն մի քնաի ամիս: Հնարավոր է նաև վիբրիոնակրություն ամբողջ կյանքի ընթացքում (ինչպես վորովայնային տիֆի և այլ մի քանի աղիքային ինֆեկցիաների դեպքում): Խոլերայի փոխանցման մեխանիզմը ֆեկալ – օրալ է, որն իրականացվում է ջրային ալիմենտալ և կոնտակտայի ճանապարհով: Խոլերայի առաջնային ուղին ջրայինն է, որը բերում է հիվանդության էպիդեմիոլոգիական տարածման: Վարակումը տեղի է ունենում ինչպես ինֆեկցված ջուրը խմելուց, այնպես էլ մրգերը բանջարեղենները լվանալիս և գյուղատնտեսության համար օգտագործելիս:
Սննդային խոլերայի բռնկումները սովորաբար սահմանափակ անձանց մոտ են հանդիպում, որոնք օգտագործել են ինֆեկցված մթերք: Վտանգավոր են այն դեպքերը որոնք կապված են ախտոտված կաթի, խաշած բրնձի և այլ մթերքների հետ: Սննդային էպիդեմիաներին բնորոշ է հանկարծակի սկիզբ և միաժամանակ հիվանդության նշանների իհայտ գալը: Խոլերայով վարակվելը հնարավոր է հիվանդի կամ վիբրիանակիրի հետ ուղակի կոնտակտի դեպքում: հարուցիչը կարող է անցնել վիբրիոններով աղտոտված ձեռքերից կամ առարկաներից բերան: Խոլերայի հարուցչի տարածմանը կարող են նպաստել ճանճերը և խավարասերները: ՀԻվանդության բռնկումները կենցաղ կենտակտային ճանապարհով հանդիպում է հազվադեպ և բնորոշվում է դանդաղ տարածմամբ: Խոլերան, ինչպես այլ աղիքային ինֆեկցիաների բնորոշ է սեզոնայնությունը` ամառ-աշուն ժամանակաշրջանը, երբ բարձրանում է հարուցչի փոխանցման ֆակտորները (ջրի մեծ քանակի օգտագոծման հետ կապված):
Խոլերայի հանդեպ զգայնությունը բարձր է և համընդանուր: Էնդեմիկ շրջաններում հիվանդությունը տարածված է հիմնականում երեխաների և ծերերի տարիքային խմբերում: Շրջաններում, որտեղ ավելի քիչ է տարածված խոլերան, խոցելի խումբը համարվում է միջին տարիքի անձինք, ավելի շատ տղամարդիք: ՀԻվանդության հանդեպ ավելի ընկալունակ են այն անձինք ում ստամոքսահյութի թթվայնությունը ցածր է, տառապում են գաստրիտներով, ունեն մի քանի տեսակ անեմիաներ: ՀԻվանդությունից հետո ձևավորվում է կայուն տիպոսպեցիֆիկ իմունիտետ: Հիավանդության ռեցիդիվները շատ հազվադեպ են, սակայն լինում են:
Պաթոգենեզ և պաթոլոգիական անատոմիա: Խոլերան ցիկլիկ ինֆեկցիա է, որը օրգանիզմում առաջացնում է ջրի և էլեկտրալիտների զգալի կերուստ: Ջրի կամ սննդի միջոցով ընկնելով բերան ` խոլերայի վիբրիոնների մի մասը մահանում են ստամոքսահյութի ազդեցությամբ, իսկ միուս մասը անցնելով բարակ աղիներ` բազմանում են: Վիբրիոնները տեղակայվում են բարակ աղու լորձաթաղանթի մակերեսին: Վիբրիոնների ինտենսիվ բազմացումը և քայքայումը ուղեկցվում է էնդո- և էկզոտոքսինների արտազատմամբ: Բորբոքային երևույթներ չեն լինում: Էկզոտոքսինը խոլերոգեն են, անցնում է էնտերոցիդներ ռեցեպտոր զոնայի միջոցով, ներառյալ GMI գանգլիոզիտները, ակտիվացնում է ադենիլատցիկլազան, որը նպաստում է ցիկլիկ 3-5- ադենոզինմոնոֆոսֆատի շատացմանը: Դա բերում է էլեկտրոտների և ջրի արտազատման բարձրացմանը և ճիշտ հարաբերակցությանը 13,5 մմոլ /լ նատրիում, 18մմոլ/լ կալիում, 48մմոլ/լ հիդրոկարբոնատ և 100մմոլ /լ քլոր (կամ 5գ նատրումի քլոր, 4գ նատրումի հիդրոկարբոնատ և 1գ կալիումի քլոր 1լ արտաթորանքում):
Բարակ աղիքային հիպերսեկրեցիայի մեխանիզմի հիմնական դերը վերաբորվում է պրոստոգլանդիններին, որը նպասնելով ադենոզինմոնոֆոսֆատի և ֆոսֆոդիէսթերազայի սինթեզին, խթանում է ջրի և էլեկտրոլիտների տրանսպորտը աղ ու լուսանցք: Բարակ աղում արտազատման բարձրացման հետ մեկ տեղ հաստ աղում տեղի է ունենում ռեապցոցիայի անկում, ինչը բացատրում է ջրային դիառեայի առկայությունը խոլերայի ժամանակ, ինչպես նաև փսխուների առկայությունը, որը հիվանդության ծանր ընթացքի դեպքում օրվա մեջ 30 և ավել անգամ: Զարգանում է ներբջջային իզոօսմոտիկ դեհիդրատացիա, հիպոհոլեմիա, ինչը բերում է արյան խտացման և միկրոցիրկուլացիայի խանգարման: Այս ամենի հետեվանքով խոլերայի ծանր ձևի ժամանակ առաջանում է հյուսվածքային հիպոքսիա, մետաբոլիկ ացիդոզ և ռեսպիրատոր ալկալոզ, երիկամների, լյարդի, միոկարդի անբավարարության և արյան հիպոկոագուլյացիայի: Այս ամնեը խոսում է հիվանդության անբարենպաստ ընթացքի մասին: Դեհիդրատացիայի հետ մեկ տեղ առաջանում է դեմիներալիզացիա, հիպոկալեմիա (կալիումի դեֆիցիտը կարող է հասնել օրգանիզմում կալիումի նորմալ պարունակության 1/3-ին ): Վերջինց բնորոշվում է մկանների թուլությամբ, միոկարդի ֆունկցիայի խանգարմամբ, աղիների պարեզով և երիկամների ախտահարմամբ: Տարբերում են օրգանիզմում ջրազրկման 4 աստիճան` I ` հեղոջկի կորուստը մարմնի քաշի 1/3 ծավալով, II` 4-6% հեղուկի կորուստ, III` 7-9% հեղուկի կորուստ, IV` 10% -ից ավել:
I աստիճանի դեհիդրատացիան չի առաջացնում ֆիզիոլոգիական խանգարումներ: II աստիճանի դեհիդրատացիան բնորոշվում է շրջանառող արյան և հյուսվածքային հեղոջկի ծավալի և աննշան կորուստով: III աստիճանի դեհիդրատացիայի դեպքում կան զգալի տեղաշարժեր շրջանարող արյան մեջ, իջած է պուլսային ճնշումը, երկամային արյունամատակարարումը, անդառնալի փոփոխություններ են տեղի ունենում ծայրամասային արյունամատակարարման մեջ: IV աստիճանի դեհիդրատացիան բնորոշվում է դեհիդրատացիոն շոկով, շրջանառող արյան ծավալի փոքրացմամբ, հեմատոկրիտի բարձրացմամբ և ծայրամասային հեմոդինամիկայի սուր խանգարմամբ, հյուսվածքային հիպոքսիայով, դեկոմպենսացված մետաբոլիկ ացիդոզով և ռեսպիրատոր ալկալոզով: IV աստիճանի դեհիդրատացիայի դեպքում կարող է լինել հիպոտենզիա, գլոմերուլյար ֆիլտրացիայի դադարում, ազոտեմիա, մկանային ֆիբլիրացիա, հիպեթերմիա: Ադեկվատ և ճիշտ թերապիայի բացակայությունը բերում է մետաբոլիկ խանգարումների անդառնելիության: Պաթոլոգիական փոփոխությունները օրգաններում և հյուսվածքներում տարբեր են` կախված խոլերիայի կլինիկական ձևից: Հիվանդների մոտ, որոնք մահանում են խոլորային ալգիդից, սուր ջրազրկման և դեմիներալիզացիայի պատճառով, լինում է <<Հիպոկրատի դեմք>> ` ներս ընկած աչքեր, սուր դիմագծեր, հողագույն մաշկ: Մեծ մանուշակագույն հետքերը, վերջույթների մկանների կրճատումները հիշեցնում են <<մարտիկի կամ բռնցքամարտիկի դիրքը>>: Ձեռքերին կան կնճիռներ, որոնք հիշեցնում են <<լվացարարուհու ձեռքեր>>:
Կլինիկա: Խոլերայի կլասիկ ձևի կլինիկական դրսևորումները , ինչպես նաև Еl Тоr-ինը նման են: Հիվանդության ինկուբացիոն շրջանը տատանվում է մի քանի ժամից մինչև 5 օր` կազմելով միջինը 48 ժ: Հիօվանդությունը կարող է զարգանալ տիպիկ և ատիպիկ ընթացքով: Հիվանդության տիպիկ ընթացքի դեպքում տարբերում են թեթև , միջին ծանրության և ծանր ձևեր` համապատասխան դեհիտրատացիայի ծանրությանը: Հիվանդության ատիպիկ ընթացքի դեպքում տարբերում են ջնջված և կայծակնային ձևերը: Еl Тоr-ի դեպքում հաճախ դիտվում է վիբրիոնակրություն ` սուբկլինիկական ընթացքով:
Հիվանդության տիպիկ ընթացքը զարգանում է սուր, հանկարծակի` երեկոյան կամ առավոտյան հիվանդները ունենում են դեֆեկացիաներ ` առանց տենզեմների և փորացավերի: Հաճախ նշվում է դիսկոմֆորտ: Կղանքը անմարս է, այնուհետև ջրիկ, դեղնավուն, հետագայում գույնը բացվում է` ձեռք բերելով շիլայանման տեսք` առանց հոտի, ձկան հոտով կամ կարտոֆիլի հոտով: Հիվանդության թեթև ձևի ժամանակ օրվա ընթացքում կարող է լինել 3-10 դեֆեկացիա: Հիվանդի մոտ ընկնում է ախորժակը, արագ առաջանում են ծարավի զգացում և մկանային թուլություն: Մարմնի ջերմաստիճանը սովորաբար սովորական է, կարող է առաջանալ սուբֆեբրիլիտետ: Հետազոտման ժամանակ կարելի է հայտնաբերել պուլսի արագացում, լեզվի չորացում : Որովայնը փքված է անցավ է: Հիվանդության բարորոկ ընթացքի դեպքում դիարեան շարունակվում է մի քանի ժամից մինչև 1-2 օր: Հեղուկի կորուստը չի գերազանցում մարմնի զանգվածի 1-3%: Արյան ֆիզիկո-քիմիաքկան հատկությունները չեն խանգարվում: Այս ձևը ավարտվում է լավացումով: Հիվանդության պրոգրեսիվման դեպքում դեֆեկացիան օրվա ընթացքում կարող է լինել 15-20 անգամ, արտաթորանքը առատ է, ջրիկ է և շիլայանման, այնուհետև միանում են բազմակի փսխումները, որոնք նման են «շատրվանների» և առաջանում են առանց սրտխառնոցի և էպիգաստրալ ցավերի: Փսխման զանգվածը արագ դառնում է ջրիկ, դեղին գունավորմամբ:
Պրոֆուզ փորլուծությունը և բազմակի առատ փսխումները արագ, մի քնաի ժամվա ընթացքում բերում են արտահայտված ջրազրկման ` մեծ քանակությամբ հեղուկի կորուստով` կազմելով մարմնի զանգվածի 4-6%: Ընդհանուր վիճակը վատանում է, շատանում է մկանային թուլությունը, ծարավը, բերանի չորությունը: Հյուսվածքային հիպոքսիայի, ջրաէլեկտրոլիտային փոխանակության խանգարման, ացիդոզի հետևանքով որոշ հիվանդների մոտ առաջանում է կարճաժամկետ մկանային ցնցումներ, փոքրանում է դիուրեզը: Մարմնի ջերմաստիճանը մնում է սովորական կամ սուբֆեբրիլ: Հիվանդների մաշկը չոր է, տուրգորը իջած, հաճախ դիտվում է անկայուն ացիդոզ: Լոռձաթաղանթները նույնպես չոր են: Բնորոշ է պուլսի արագացում, զարկերակային ճնշման իջեցում : Արյան էլեկտրոլիտների խմբի խանգարումները հազվադեպ են : Նշվում է կոմպենսացված , մետաբոլիկ ացիդոզ: Որոշ հիվանդների մոտ կարելի է հայտնաբերել արյան խտություն (1,0.26-1,029 նորմայում 1,026) և հեմատոկրիտի մեծացում (0,51–0,54 նորմայում 0,40–0,50): Ժամանակին և ադեկվատ թերապիայի դեպքում վերանում է փսխումը, դիարեան, վերականգնվում է դիուրեզը և արյան ֆիզիկո-քիմիական հատկությունները, հիվանդի վիճակը լավանում է 2-3 օրվա ընթացքում սկսվում է լավացումը:
Ռացիոնալ և ժամանակին թերապիայի բացակայության դեպքում հաճախ մի քնաի ժամվա ընթացքում հեղուկի կորուստը հասնում է մարմնի զանգվածի 7-9% : Հիվանդների վիճակը վատանում է, զարգանում է էքսիկոզի արտահայտված նշաններ` սրվում են դիմագծերը, աչքերը փոս են ընկնում , մեծանում է լորձաթաղանթների և մաշկի չորությունը, առաջանում են տոնիկ ցնցումներ առանձին մկանային խմբերում: Նկատվում է զարկերակային հիպերտենզիա, տախիկարդիա, տարածված ցիանոզ: Թթվածնային անբավարարությունը հյուսվածքներում խորացնում է ացիդոզը և հիպոկալեմիան:Հիպոկալեմիայի, հիպօքսիայի և էլեկտրոլիտների կորստի պատճառով խանգարվում է ֆիլտրացիան երիկամներում , առաջանում է օլիգուրիա: Մարմնի ջերմաստիճանը այս ամենի դեպքում նորմայում է կամ իջած: Արյան խտությունը բարձրանում է մինչև 1,030-1,035, հեմատոկրիտի ինդեքսը` 0.55-0.65 մեծանում է մետաբոլիկ ացիդոզը, հիպոկալեմիան, հիպոքլորեմիան, առաջանում է կոմպենսատոր հիպերթերմիա, հնարավոր է ազոտեմիա: Չնայած արտահայտված հիպովոլեմիաին` ադեկվատ թերապիան արագ , 1-3 օրվա ընթացքում վերականգնում է նյութափոխանակության բոլոր ձևերի խանգարումները հիվանդի օրգանիզմում:
Հիվանդության պրոգրեսիվ ընթացքի դեպքում անբուժելի հիվանդների մոտ հեղուկի կորուստը հասնում է մարմնի զանգվածի 10 %, զարգանում է դեկոմպենսացված դեհիդրատացիոն շոկ: Ծանր դեպքերում շոկը զարգանում է հիվանդության առաջին 12 ժամվա ընթացքում: Հիվանդների վիճակը արագ վատանում է ` առատ դիարեան և բազմակի փսխումները պակասում են կամ լրի վ վերանում են: Բնորոշ է դիֆուզ ցիանոզը: Դիմագծերը ավելի շատ են սրվում, աչքերի շուրջը առաջանում են կապտուկներ (մուգ աչքերի ախտանիշ): Աչքերը խորը փոս են ընկնում ` կարծես շրջված են վերև (մայր մտնող արևի ախտանիշ): Հիվանդի դեմքը արտահայտում է տառապանք` խնդրելով օգնություն` facies chorelica: Ձայնը ցածր է, գիտակցությունը երկար ժամանակ պահպանված է : Մարմնի ջերմաստիճանը իջնում է մինչև 35-34˚C: Մաշկային ծածկույթները սառն են , հեշտությամբ ծալքավորվում են երկար ժամանակով ` երբեմն 1 ժամով : Պուլսը առիթմիկ է ` թույլ լեցունությամբ և լարվածությամբ` գրեթե չի շոշափվում:
Արտահայտված է տախիկարդիան , սրտի տոները գրեթե չեն լսվում, զարկերակային հիպերտենզիան պրակտիկորեն չի տարբերվում: Մեծանում է շնչահեղձությունը, շնչառությունը առիթմիկ է , մակերեսային (րոպեյում մինչև 40-60 շնչառական շարժում): Հիվանդները հաճախ շնչահեղձության պատճառով շնչում են բերանով և շնչառությանը մասնակցում են նաև կրծքավանդակի մկանները: Տոնիկ ցնցումները տարածվում են ամբողջ կրծքավանդակի մկանային խմբերում, այդ թվում նաև դիաֆրագմային մկաններում: Որովայնը տափակած է, մկանները թույլ են և փափուկ: Սովորաբար առաջանում է անուրիա: Արյան խտացման հետևանքով հեմոգրամայում առաջանում են հետևյալ փոփոխությունները էրիտրոցիտների աճ մինչև 6-8 x 1012 / լ և լեյկոցիտների աճ նեյտրոֆիլային թեքումով: Արյան խտացումը աճում է մինչև 1.038-1.050, հեմատոկրիտի ինդեքսը հասնում է 0.60-0.70, աճում է ազոտեմիան, կալիումի, քլորի, հիդրոկարբոնատի իոնների սուր դեֆիցիտ, զարգանում է դեկոնֆենսացած մետաբոլիկ ացիդոզ և ռեսպիրատոզ ալկալոզ:
Այս ձևի տևողությունը մի քանի ժամաից մինչև մի քանի օր է: Ժամանակին և ադեկվատ բուժման բացակայության դեպքում մթագնում է գիտակցությունը, վրա է հասնում կոման և ասֆիկցիան : Մահացությունը այս ձևի դեպքում հասնում է 60 %: Խոր խոլերան զարգանում է առանց լուծի և փսխման , բնորոշվում է սուր սկզբով, դեհիդրատացիոն շոկի արագ զարգացմամբ, զարկերակային ճնշման արագ իջեցմամբ, տախիպնոէով, աֆոնիայով, անուրիայով, բոլոր մկանայի խմբերի ցնցումներով , մենինգեալ և էնցեֆալիկ ախտանիշներով : Մահը վրա է հասնում մի քանի ժամվա ընթացքում: Խոլերայի այս ձևը հանդիպում է շատ հազվադեպ: Խոլերայի կայծակնային ձևի ժամանակ դիտվում է հանկարծակի սկիզբ և դեհիդրատացիոն շոկի արագ զարգացում ` օրգանիզմի սուր ջրազրկմամբ: Հատկապես ծանր է ընթանում երեխաների խոլերան : Երեխաների մոտ զարգանում է դեկոմպենսացված ջրազրկում սակայն հյուսվածքների հիդրոֆիլության պատճառով երեխաների օրգանւիզմումն էքսիկոզի ախտանիշները կարող են սուր չարտահայտվել: Արագ զարգանում է հիպոկալեմիա, որը ուղեկցվում է ցնցումներով, ցիրկուլյար և շնչառական անբավարարությամբ , անուրիայով , հաճախ զարգանում է էնցեֆալոպաթիայի և կոմայի նշաններ:
Տեսություն: Ժամանակին և ադեկվատ թերապիայի դեպքում հիվանդության ելքը բարենպաստ է, մահացությունը մոտ է 0-ի, սակայն այն կարող է լինել հիվանդության ոչ ժամանակին բուժման հետ:
Ախտորոշում: Ախտորոշումը հիմնված է անամնեստիկ, համաճարակաբանական, կլինիկական և լաբարատոր տվյալների վրա: Խոլերայի տիպիկ ձևերին բնորոշ է սուր և հանկարծակի սկիզբը, ջրային լուծի և փսխման ձևով, որոնք չեն ուղեկցվում որովայնի ցավերի, ջերմաստիճանի բարձրացմամբ և սրտխառնոցով: Առաջանում է դեհիդրատացիա և դեմիներալիզացիա(իջած է մաշկի տուրգորը, հեմոդինամիկան, շնչահեղձություն, օլիգուրիա, ցնցումներ): Խոլերայի ճիշտ ճանաչմանը նպաստում է լաբարատոր քննությունները: Ժամանակակից բակտերիաբանական ախտորոշումը պոլիէտապ է , տևում է 36 ժամ, իսկ արագացված մեթոդները թույլ են տալիս այն իմանալ 1.5-5ժամ հետո: Հիվանդության առաջին էտապը հանդիսանում է ֆիքսված էթանոլի առաջնային բակտերիոսկոբիան: Խոլերայի վիբրիոնները միկրոսկոպի տակ նման են ձկան խմբերի: Խոլերայի սպեցիֆիկ ախտորոշման հիմնական մեթոդը բակտերիոլոգիկանն է, որը ուղղված է հարուցչի անջատումը կղանքի և փսխման զանգվածներից, իսկ հիվանդության մահացու դեպքերում` բարակ աղու հատվածից: Հիմնականում առողջացման շրջանում , ինչպես նաև վիբրիոնակրության դեպքում հետազոտությունը պետք է անել անտիբիոտիկներ նշանակելուց 24-36ժ ոչ ուշ և նրանց ընդունելուց հետո: Կղանքը վերցնում են ռետինե կատետրների և ապակյա խողովակների միջոցով:
Դիֆերենցիալ ախտորոշումը Խոլերան հաճախ անհրաժեշտ է տարբերակել սննդի թունավորումից, կոլիբակտերիոզը ունի II աստիճան, rotavirus gastroenteritis-ը, որը կլինիկապես նմանվում է խոլերային: Որոշ դեպքերում, հատկապես, անհրաժեշտ է խոլերան տաչբերակել որովայնի սուր վիրաբուժական հիվանդություններից (աղիների անանցելիություն), ինչպես նաև սայլմոնելոզից, շիգելյոզից, ինչպես նաեւ ծանր մետաղների թունավորումից, սնկերից:
Բուժում. Բոլոր ձևերի խոլերայով հիվանդները ենթակա են պարտադիր ընդունելության հիվանդանոցներում (մասնագիտացված կամ ժամանակավոր), որտեղ նրանց հետ կատարվում է պաթոգենետիկ և պատճառական բուժում.
Հիմնական բժշկական միջամտությունները տարվում են ջրի և էլեկտրոլիտների վերականգմանը` ռեհիդրատացիայի և ռեմինելարիզացիայի միջոցով, որն իրականացվում է երկու փուլով`առաջին` լրացնել առկա դեֆիցիտը աղի և ջրի միջոցով (սկզբնական ռեհիդրատացիա), երկրորդ` կոմպենսացիայի համար պետք է հեղուկի և էլեկտրոլիտների կորստի շարունակումը (ուղղելու ռեհիդրատացիա).
Հիվանդության թեթև և միջին ծանրության ձևերը (ջրազրկում- 1-ին, 2-րդ և 3-րդ ձևերի մասայական մակարդակի փսխման բացակայության դեպքում) ինչպես երեխաների այնպես էլ մեծահասակների համար նախընտրելի մեթոդ է օռալ ռեհիդրատացիան` օգտագործելով գլյուկոզ-աղային խառնուրդը "Ռեհիդրոն" (ներառյալ 3.5գ նատրիումի քլորիդ, 2.9 գր նատրիումի ցիտրատ, 1.5 գ կալիում քլորիդ եւ 10 գր անջուր գլյուկոզ 1 լիտր ջուրում), «Ցիտրոգլուկոսոլանե եւ այլն: Սկզբում, գլյուկոզաաղային խառնուրդը նշանակվում է ջրի և Էլեկտրոլիտների առկա պակասորդի այն չափը, որի փոխհատուցումը տևում է 2-4 ժամ: Փսխման առաջացման դեպքում նպատակահարմար է նազոգաստրալ զոնդի կիրառումը: Գլյուկոզայի աղային խառնուրդի հաջորդ կիրառումը իրականացնում են հեղուկի կորստին համապատասխան որը որոշում են արտաթորանքի քանակից յուրաքանչյուր 2-4 ժամը մեկ: Օրալ ռեհիդրտացիան շարունակում են մինչև դիառեայի վերանալը, որը մեծ մասամբ տևում է 1- 2 օր: Օրալ ռեհիդռատացիայի վաղ կիրառումը խոչընդոտում է ծանր ռեհիդրատացիայի զարգացմանը: Հիվանդության ծանր դեպքերում ռեհիդրատացիոն գործողությունները իրականացվում է ներերակային ներարկմամբ: "Trisol - քլորիդ 5 գ, նատրիումի երկածխաթթվային 4 գ, կալիում քլորիդ, 1 գ (5-4-1); «Disol" - 6 գր քլորիդ, նատրիումի acetate, 2 գ; "Atsesol - քլորիդ 5 գ, նատրիումի acetate, 2 գ, կալիում քլորիդ, 1 գ; «Hlosol" - 4,75 գ, քլորիդ, նատրիումի acetate 3.6 գ, կալիում քլորիդ, 1.5 գ; «Kvartasol" - 4,75 գ, քլորիդ, նատրիումի acetate, 2.6 գ, նատրիումի երկածխաթթվային 1 գ, կալիում քլորիդ, 1.5 գ;
"Laktasol - քլորիդ 6.2 գ, նատրիումի լակտատ 3.3 գ, նատրիումի երկածխաթթվային 0.3 գ, կալիում քլորիդ 0.3 գ, 0,16 գ, կալցիումի քլորիդ 0.16գ, մագնեզիում քլորիդ 0,1գ : Առաջնային ռեհիդրատացիոն պոլիիոն լուծույթները տրվում է ներերակային 2 ժամվա ընթացքում` հողուկի դեֆիցիտի կամ 10% մարմնի քաշի չափով, 38-40 ° C ջերմաստիճանի տակ 2-4 լիտր ռեակտիվ (100-120 մլ / րոպե), իսկ մնացած ծավալը ներարկվում է 30-60 մլ / րոպե. Լուծույթների ներարկման արագությունը որոշվում է հիվանդի ընդհանուր վիճակի դինամիկայով` զարկերակային ճնշման, պուլսի հաճախականության և լեցունության, շնչառության հաճախականության, ցիանոզի, առաջացան և այլն:Հեղուկի վաղաժամ դնդաղեցումը կարող է բերել անդառնալի մետաբոլիկ խանգարումների երիկամներում, միոկառդում և այլ օրգաններում: Որպես կանոն, ռեհիդրատացիայի գորշողությունբների հիման վրա վերականգնվում է հեմոդինամիկան դադարում են փսխումները, ինչը թույլ է տալիս անցնել օռալ ռեհիդրատացիայի: Ռեհիդրատացիան շարունակում են մինչև դիարեայի ավարտվելը, դիուրեզի կարգավորվելը, ինչը դիտվում է 36-72ժ. հետո: Ռեհիդրատացիան փոքր տարիքի երեխաների մոտ կիրառում են աղային լուծույփների զուգակցմամբ գլյուկոզայի հետ և ներարկում են շատ դանդաղ: Առաջին 2 ժամում վերականգնվում թ առկա դեֆիցիտի 40%, մնացած ծավալը կոմպենսացվում է 4ժ ընթացքում: Արագ ներարկումը երեխաների մոտ կարող է առաջացնել թոքի կամ ուղեղի այտուց: Պարենտերալ ռեհիդրատացիայի դեպքում պետք է հետևել էլիքտրոլիտների մակարդակին, որովհետև հիվանդների մոտ կարող է առաջանալ հիպերկալեմիա: Հիպերկալեմիայի զարգացման դեպքում ցուցված է աղային լուծույթ տրիսոլի փոխարեն դիսոլը:
Դեկոմպենսացված հիպոկալեմիայի դեպքում անհրաժեշտ է ներարկել լրացուցիչ կալիումի պրեպարատներ: Չնայած լրացուցիչ կալիումի նշանակումներին խորհուրդ է տրվում 3-4-րդ օրվանից նշանակել կալիումի քլորիդ կամ ցիտրատ 1գ օրը 3 անգամ: Ռեհիդրատացիայի գործողությունների հետ միաժամանակ խոլերայով հիվանդին նշանակում են էթիոտրոպ բուժում` տետրացիկլին (մեծերին ամեն 6ժ մեկ 0.3-0.5գ) կամ լեվոմիցիտին (մեծերին օրը 4 անգամ 0.5գ) 5 օրվա ընթացքում: Հիվանդության ծանր ընթացքի դեպքում անտիբիոտիկները տալիս են պարենտերալ: Անտիբոտիկների օգտագործման դեպքում լուծը դառնում է ավելի քիչ, ինչի շնորհիվ ռեհիդրատացիոն լուծույթների պահանջը փոքրանում է: Բացի հիվանդներից անտիբոտիկաթերապիա ցուցված է նաև վիբրիոնակիրներին: Խոլերայով հիվանդները հատուկ դիետայի կարիք չունեն և փսխումների դադարեցումից հետո պետք է ստանան սովորական սնունդ:Կրծքով կերակրվողների ` նորածիններին, պարտադիր պետք է տալ կրծքի կաթ քանի որ կրճատվում է հիվանդության ընթացքը: Հիվանդների դուրս գրումը հիվանդանոցից կատարվում է սովորաբար 8-10-րդ հիվանդության օրը կլինիկական առողջացումից հետո` բակտերիոլոգիկան հետազոտությունների 3 բացասական պատասխանների դեպքում: Բակտերիոլոգիկան հետազոտությունները իրականացվում են 24-36ժ –ից ոչ շուտ, անտիբիոտիկոթերապիայից հետո, 3 օր շարունակ:
Պրոֆիլակտիկա: Խոլերայի պրոֆիլակտիկան ուղղված է ինֆեկցիայի հայտնաբերումը մեր երկրից` ոչ բարենպաստ շրջաններից, որն իրականացվում է համաճարակաբանության և սանիտարահիգենիկ միջոցներով: Համաճարակաբանական հսկողությունը իրականացվում է սանիտարահիգենիկ գործողություններով` սանիտարահիգենիկ նորմերի պահպանում, սննդային և կաթնային հիգիենայի պահպանում, վաճառակետերի հիգիենայի պահպանում, հասարակական սննդի հիգիենայի պահպանում և այլն: Բակտերիոլոգիական հսկողություն այն անձանց նկատմամբ , որոնք աշխատում են հասարակական սննդի հիմնարկներում, մանկական և բուժական հաստատություններում : Խոլերայի առաջացման վտանգի դեպքում անպայման հոսպիտալիզացվում են բոլոր սուր աղիքային ինֆեկցիաներով հիվանդները: Հարուցչի հայտնաբերման դեպքում այդ հիվանդներին արգելվում է բաց ջրամբարներից օգտվելը: Խոլերայի դեպքում կատարվում են հակահամաճարակաբանական գործողություններ , որոնցից հիմնականը հետևյալն է 1. պարտադիր հոսպիտալիզացիա, խոլերայով հիվանդի և վիբրոնակրի հետազոտությունները և բուժումը, 2. բոլոր ստամոքս-աղիքային հիվանդների հետազոտությունները և հոպիտալիզացիան, 3. հիվանդների հետ շփվող անձանց հոսպիտալիզացիան կամ ուղղակի հսկողություն 5 օրվա ընթացքում, 4. համաճարակաբանական հետազոտություն ,5. վերջնական դեզինֆեկցիա, 6. սանիտարահիգենիկ գործողությունները և սանիտարալուսբանական աշխատանքները, 7. համաճարակաբանական անալիզ:
Աղբյուրը՝ Երևանի Մ. Հերացու անվ. պետական բժշկական համալսարան












