 Կարմրուկը սուր վիրուսային խիստ վարակիչ անթրոպոնոզ հիվանդություն է, որը բնորոշվում է ցիկլիկ ընթացքով, արտահայտված ինտոքսիկացիայով, կատարային և ցանային համախտանիշով,ինչպես նաև յուրահատուկ էնանթեմայով (Բելսկի-Կոպլիկ-Ֆիլատովի բծերով):
Կարմրուկը սուր վիրուսային խիստ վարակիչ անթրոպոնոզ հիվանդություն է, որը բնորոշվում է ցիկլիկ ընթացքով, արտահայտված ինտոքսիկացիայով, կատարային և ցանային համախտանիշով,ինչպես նաև յուրահատուկ էնանթեմայով (Բելսկի-Կոպլիկ-Ֆիլատովի բծերով):
Պատմական տեղեկություններ.
Հիվանդությունը հայտնի է արդեն 2 հազարամյակ: XVIII դարում միայն այն անջատվեց ցանային հիվանդությունների խմբից որպես առանձին նոզոլոգիական միավոր: 1911թ. Անդերսոնը և Գոլդբերգը ապացուցեցին նրա վարակիչ բնույթը, իսկ 1954 թվին Ջ. Էնդերսը և Տ. Կ. Պիբլսը ստացան կարմրուկի վիրուսը: Կարմրուկի զարգացման պատմությունը բաժանվում է 3 հիմնական փուլերի`1/ մինչև հակաբակտերիային բուժումը, 2/ հակաբակտերիային բուժման շրջան և 3/ ակտիվ պատվաստային շրջան: Առաջին փուլը բնորոշվում էր բարձր հիվանդացությամբ և մահացությամբ:Զարգացման երկրորդ շրջանը նշանավորվեց մահացության էական իջեցմամբ,սակայն դեռևս բարձր հիվանդացությամբ: Կարմրուկի պատմության զարգացման մեջ խիստ կարևորագույն էտապ էր 1967 թվականին գործնական կիրառություն ստացած շճականխարգելումը, որը հնարավորություն տվեց էապես նվազեցնել հիվանդացությունը և այդ վարակը դարձրեց կառավարելի:
ՊատՃառագիտություն.
Հիվանդության հարուցիչը միքսովիրուսների ընտանիքին և Morbillivirus ցեղին պատկանող 120-250 նմ չափերով ֆիլտրվող վիրուսն է: Ունի բարդ անտիգենային կառուցվածք և ինֆեկցիոն, կոմպլեմենտ կապող, հեմագլյուտինացնող և հեմոլիտիկ հատկություններ: Այս անտիգենները օրգանիզմում առաջացնում են համապատասխան հակամարմիններ: Կարմրուկի վիրուսը պարունակում է ՌՆԹ: Այն առաջին անգամ` 1954 թվին ստացել են ամերիկացիներ Էնդերսը և Պիբլսը, որոնք մշակել են վիրուսի աճեցման մեթոդը հյուսվածքային կուլտուրաներում: Հարուցիչը խիստ անկայուն է արտաքին միջավայրում, արագ ոչնչանում է ուլտրամանուշակագույն ճառագայթներից և տեսանելի լույսից: Խիստ զգայուն է չորացման հանդեպ: Արագ (30 րոպեի ընթացքում) ինակտիվանում է 56°C-ից բարձր ջերմաստիճանում, թթու միջավայրում (pH-2,0-4,0), ախտահանիչների ազդեցությունից: Համեմատաբար կայուն է ցածր ջերմաստիճանում: Մինչև -72°C հիվանդի սառեցված արյունը պահպանում է իր վարակիչ հատկությունները 14 օր: Հիվանդության կատարալ շրջանում և ցանավորման առաջին ժամերին վիրուսը կարելի է ստանալ արյունից և քիթ-ըմպային արտադրուկից:Ախտահարված հյուսվածքներում կարմրուկի վիրուսը կարող է առաջացնել սինցիտիաներ և գիգանտ բազմակորիզ բջիջներ: Կարմրուկային վիրուսի տարատեսակներից է (սիբս) շների և եղջերավորների ժանտախտի վիրուսը, որը օժտված է հակակարմրուկային հակամարմիններ առաջացնելու հատկությամբ, հետևաբար և հակակարմրուկային իմունոգլոբուլինը արդյունավետ է այդ հիվանդությունների նկատմամբ:
Համաճարակաբանություն.
Կարմրուկը անթրոպոնոզ, դասականորեն մանկական վարակ է: Վերջին 10-15 տարիներին հիվանդացությունը աճել է 16-17 տարեկանների և մեծահասկների շրջանում:
Վարակի աղբյուրը միայն հիվանդ մարդն է` ինկուբացիոն շրջանի վերջին օրերից, ողջ կատարալ և որոշ չափով ցանավորման շրջանում: Վիրուսակրություն կարմրուկի համար գոյություն չունի: Աբորտիվ և միտիգիրացված (թուլացված) ձևերով հիվանդները նույնպես վարակի աղբյուր են, սակայն ավելի կարճատև և քիչ վարակիչ: Վարակի փոխանցման մեխանիզմը աէրոգենն է` օդա-կաթիլայինը: Վիրուսն արտաքին միջավայր է թափանցում հազալու, փռշտալու, խոսակցության ժամանակ: Չի բացառվում կարմրուկի տրանսպլացենտար փոխանցումը: Ընկալունակությունը կարմրուկի նկատմամբ համընդհանուր է, մոտենում է 100%-ի: Անընկալունակ են մինչև 3 ամսեկան երեխաները: 99% դեպքերում կրած հիվանդությունից հետո ձևավորվում է կայուն իմունիտետ ողջ կյանքի ընթացքում: Կրկնակի հիվանդացությունը խիստ հազվադեպ երևույթ է: Հետպատվաստային իմունիտետը ձևավորվում է պատվաստված մարդկանց 90%-ի մոտ և պահապանվում է 20 տարի: Կարմրուկն ունի պարբերականություն ` 8-10 տարին մեկ անգամ: Պլանային պատվաստումները փոխեցին հիվանդության դասական սեզոնայնությունը (դեկտեմբեր-հունվար) և այժմ այն առավել հաճախ հանդիպում է գարնան-ամռան ամիսներին:
Կարմրուկին բնորոշ է օջախայնությունը, հատկապես հատկապես ՙակտիվ՚ օջախներ են համարվում փակ կոլեկտիվները` մանկատներ, մանկամսուրներ, մանկապարտեզներ և այլն: Վերջին տարիներին կարմրուկը հանդիպում է սպորադիկ դեպքերի ձևով: Նախկինում մահացությունը խիստ բարձր էր, հատկապես կյանքի առաջին 2 տարիներին: Մահացությունը վաղ հասակում պայմանավորված էր հիմնականում թոքային, իսկ դեռահասների մոտ` նյարդային բարդություններով:
Ախտածագում և պաթոմորֆոլոգիա.
Վարակի մուտքի դռներ են վերին շնչուղիների լորձաթաղանթը, որտեղից ներթափանցելով օրգանիզմ, վիրուսը բազմանում է շնչական ուղիների էպիթելում և շրջանային ավշային հանգույցներում: Ինկուբացիոն շրջանի 3-5-րդ օրը դիտվում է կարճատև վիրուսեմիա: Վիրուսը հեմատոգեն տարածվում է ողջ օրգանիզմով, ֆիքսվում և կուտակվում է ռետիկուլոէնդոթելյար համակարգում: Իմուն համակարգի փոխազդեցությունը վիրուս պարունակող բջիջների հետ ուղեկցվում է վերջիններիս ցիտոլիզով և երկրորդային թափանցմամբ արյան մեջ (երկրորդային վիրուսեմիա): Էպիթելիոցիտների նկատմամբ ունեցած տրոպիզմի շնորհիվ վիրուսը նորից ֆիքսվում է բերանի խոռոչի, աչքի, շնչական ուղիների լորձաթաղանթում: Քայքայված վիրուսի կոմպոնենտներով պայմանավորված ալերգիան պատճառ է հանդիսանում անոթների վնասման, այտուցի, և բջիջների ու հյուսվածքների նեկրոզի: Կարմրուկային ցանային էլեմենտը անոթային էնդոթելի վնասման հետևանքով շուրջանոթային բորբոքային օջախն է: Վիրուսի տրոպիզմը ԿՆՀ-ի նկատմամբ կարող է պատճառ հանդիսանալ կարմրուկային էնցեֆալիտի: Կարմրուկից մահացած մարդկանց աուտոպսիայի ժամանակ վերին շնչուղիներում, բերանի խոռոչում, աղեստամոքսային տրակտում դիտվում են ալտերատիվ և պրոլիֆերատիվ փոփոխություններ, համարյա բոլոր օրգաններում հայտնաբերվում են նեկրոտիկ փոփոխություններ, լյարդում, փայծաղում, ավշային հանգույցներում` շուրջանոթային ինֆիլտրատներ: Ուղեղի թաղանթներում և ուղեղանյութում առկա են այտուցը, անոթային արյունալեցվածությունը, դիաբեդեզ արյունազեղումները, տարբեր մեծության շուրջանոթային ինֆիլտրատները (գրանուլեմներ):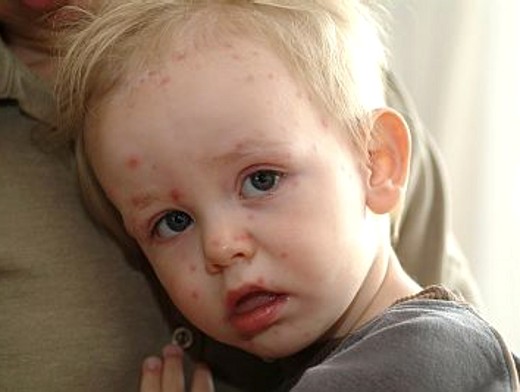
Կլինիկա.
Վերջին տարիներս կարմրուկի կլինիկական ընթացքի անալիզը ցույց է տալիս, որ ժամանակակից պայմաններում դեռևս պահպանվել են դասական կարմրուկի ընթացքի հիմնական օրինաչափությունները` կապված նրա հարուցչի անտիգենային կայունության հետ: Կլինիկական հիմնական փուլերը 4-ն են` ինկուբացիոն, նախանշանային (կատարալ), ցանավորման և ռեկոնվալեսցենցիայի (պիգմենտացիա): Ինկուբացիոն շրջանը 9-11 օր է: Հազվադեպ կարող է այն կրճատվել մինչև 7 օր կամ երկարել մինչև 21 օր (պասիվ իմունիզացիայի շնորհիվ): Կատարալ շրջանը սկսվում է սուր: Այն տևում է 1-6, միջինը 3-4 օր: Այս շրջանին բնորոշ է 2 համախտանիշ` ինտոքսիկացիոն և կատարալ: Սկզբում ի հայտ է գալիս հարբուխը` քթից շճային կամ շճա-թարախային արտադրությամբ: Այնուհետև վերը նշվածին միանում է չոր, կպչուն հազը, որն ընդունում է ՙհաչոցանման՚ բնույթ, ձայնը խռպոտվում է: Արտահայտված է ռինիտը, կոնյուկտիվիտը, կոպերի այտուցը, սպիտաթաղանթի գերարյունությունը և աչքից թարախային արտադրությունը: Հաճախ կոպերը կպչում են, աչքում ծակոցի զգացում կա, հիվանդին գրգռում է վառ լույսը (լուսավախություն):Կա արտահայտված արցունքահոսություն: Մարմնի ջերմաստիճանը բարձրանում է, ծանր դեպքերում հասնելով 39-40°C:
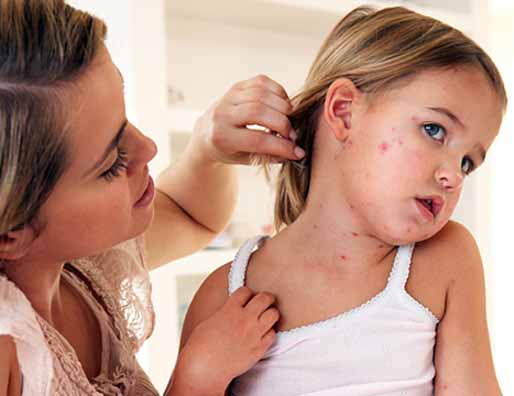
Հիվանդները թույլ են, ադինամիկ, ախորժակը, քունը` խանգարված, անհանգստացնում է գլխացավը: Այս շրջանում հիվանդն ունի բնորոշ տեսք` դեմքն այտուցվում է (աչքերը, քիթը և շրթունքները): Առկա է տրիադան` հարբուխ, հազ, կոնյուկտիվիտ, ինչը խիստ բնորոշ է կատարալ շրջանին: Փափուկ քիմքի վրա կարելի է տեսնել էնանթեման` բավական խոշոր, մուգ կարմրավուն բծերի տեսքով: Այտերի ներսային մակերեսը այտուցված է, գերարյուն. բծավոր: Ցանավորումից 1-2 օր առաջ նրանց վրա, փոքր աղորիքների դիմաց, հազվադեպ` նաև շրթունքներին հայտնվում են կարմրուկի պաթոգնոմոնիկ նշանը հանդիսացող Կոպլիկ-Բելսկու-Ֆիլատովի բծերը: Վերջիններս մանր սպիտակավուն հանգույցիկներ են, սահմանագծված հիպերեմիայի նուրբ պսակով, չեն միաձուլվում: Դրանք նեկրոզված էպիթելի փոքրիկ տեղամասեր են: Այդ բծերի հայտնաբերումը հնարավորություն է տալիս ախտորոշել հիվանդությունն առանց ցանավորման: Արտաքինից թվում է, որ այտերի լորձաթաղանթին սպիտակահատ ձավար է շաղ տված: Բծերը կարող են լինել առատ կամ շատ նոսր: Շատ հազվադեպ դրանք կարող են միաձուլվել և տարածվել նույնիսկ շաղկապենու վրա: Գրականության մեջ նկարագրված են դեպքեր, երբ այդ բծերը հայտնվել են անուսի և վուլվայի լորձաթաղանթին: Այս շրջանում այդ բծերը երբեմն ծածկվում են սպիտակա-գորշավուն փառերով, որը վկայում է էպիթելի դեսկվամացիայի և նեկրոզի մասին: Որոշ դեպքերում առկա է աղե-ստամոքսային տրակտի դիսֆունկցիան, որպես աղիների նմանատիպ ախտահարում: Այսպիսով, արդեն կատարալ շրջանի վերջում հիվանդի տեսքը խիստ բնորոշ է` փքված դեմք, այտուցված կոպեր, արցունքահոսություն, լուսավախություն, չոր հազ, հարբուխ:
Ցանավորման շրջան: Հիվանդության 3-5-րդ օրը, ինտոքսիկացիայի և կատարալ երևույթների առավելագույն ֆոնի վրա ի հայտ է գալիս էտապային ցանը: Կարմրուկի ժամանակ ցանի էտապայնությունն այնքան լավ է արտահայտված, որ գրավում է հիվանդի և շրջապատի ուշադրությունը: Առաջին օրը ցանավորվում է ականջախեցու հետին հատվածը, դեմքը, պարանոցը, կրծքավանդակի վերին հատվածը, երկրորդ օրը` իրանի մնացած մասերը, իսկ երրորդ օրը` վերջույթները: Ցանն ունի հանգուցիկա-բծավոր բնույթ, միաձուլվող է, մաշկը նրա տակ բորբոքված չէ: Ցանային առաջնային էլեմենտը փափուկ, կարմրավուն հանգույցիկ է, մոտ 2 մմ տրամագծով, մաշկից քիչ բարձրացած, որը հետզհետե, ըստ Ֆիլատովի (1903 թ), կարծես նստում է և նրա շուրջը առաջանում է վարդագույն պսակ` հանգույցիկը դարձնելով բիծ: Այսպիսով ձևավորվում են, Ֆիլատովի խոսքերով ասած, վառ կարմիր, անհարթ եզրերով, ճաճանչաձև կամ կտրտված հիասքանչ կարմրուկային էլեմենտները:
Սովորաբար կարմրուկային ցանը վառ կարմիր է, լավ տեսանելի, առատ, ցանային էլեմենտներն անընդհատ շատանում են, իսկ ցանից ազատ տեղամասերում մաշկը փոփոխված չէ: Ցանը կարող է ուղեկցվել չափավոր քորով: Ցանի անհետացումը տեղի է ունենում նույն հաջորդականությամբ, ինչպես առաջացել էր` վերից վար, երեք օրվա ընթացքում ցանի հանգուցիկավոր բնույթը կորչում է, դառնում է մուգ կարմրաշագանակագույն` մանր թեփուկավոր թեփոտմամբ: Սա բնութագրում է պիգմենտացիայի շրջանը, որպես էրիթրոցիտների դիաբեդեզ դեպի մաշկ և հեմոսիդերինի քայքայման հետևանք: Պիգմենտացիան`գունակավորումը, նույնպես էտապային է` նույն կարգով: Առավել ցայտուն է պիգմենտացիան ցանավորման 2-3 օրը և պահպանվում է 1.5-3 շաբաթ: Այսպիսով, կարմրուկին առավել բնորոշ է տենդը, ռինիտը, լարինգիտը, կոնյուկտիվիտը, Կոպլիկ-Բելսկու-Ֆիլատովի բծերը և էկզանթեման: Որոշ հիվանդների մոտ կատարալ և ցանավորման շրջանում կարելի է տեսնել պարանոցային և հետին ծոծրակային ավշահանգույցների մեծացում, ինչպես նաև հեպատոսպլենոմեգալիա:
Հիվանդության առաջին շաբաթում դիտվում է տախիկարդիա, սրտի տոների խլացում` առանց սահմանների փոփոխման, զարկերակային ճնշման չափավոր բարձրացում: Հիվանդության ծաղկման շրջանում տախիկարդիա և շնչական առիթմիա, սրտի գագաթում` սիստոլիկ աղմուկ: Թոքերում` պերկուտոր հնչյունի տիմպանիկ երանգ, բազմաթիվ չոր և տարբեր տրամաչափի թաց խզզոցներ: Աղեստամոքսային տրակտի կողմից` անոռեքսիա, սրտխառնոց, երբեմն փսխում և լուծ: Լեզուն խոնավ է, պատված սպիտակ փառով, թքարտադրությունն ուժեղացած է: Որովայնը փափուկ է, քիչ փքված, շոշափման ժամանակ` զգայուն: Ծայրամասային արյան մեջ` լեյկոպենիա, բացարձակ և հարաբերական նեյտրոպենիա, հարաբերական լիմֆոցիտոզ, անէոզինոֆիլիա: Հնարավոր է թրոմբոցիտոպենիա, ԷՆԱ-ն` նորմալ կամ քիչ արագացած, հեմոգլոբինը առանձնապես փոփոխված չէ: Մեզում` չափավոր պրոտեինուրիա, էրիթրոցիտուրիա և լեյկոցիտուրիա, որը համապատասխանում է ինտոքսիկացիային:
Կլինիկական ձևերի դասակարգումը
Տարբերում են.
1. տիպիկ կարմրուկ, բնորորշվում է հիվանդության հիմնական ախտանիշների առկայությամբ:
2. ատիպիկ, բնորոշվում է հիվանդության հիմնական ախտանիշների շեղումով:
Ըստ ծանրության բաժանվում է 3 տեսակի` թեթև, միջին ծանրության, և ծանր: Տիպիկ ձևեր: Ներկայումս այս ձևերը հիմնականն են: Բնորոշվում են ցիկլայնությամբ, շրջանների հաջորդական հերթափոխմամբ և ախտանիշների լրիվ դրսևորմամբ:
Ատիպիկ ձևեր (աբորտիվ, միտիգիրացված` թուլացված, ջնջված, անախտանիշ) հանդիպում են ավելի հազվադեպ` 5-7% դեպքերում: Այս ձևերը հանդիպում են ինկուբացիոն շրջանում գամագլոբուլին, արյուն կամ արյան պրեպարատներ ստացածների մոտ: Նման դեպքում ինկուբացիոն շրջանը երկարում է մինչև 21 օր, ախտանիշները ջնջվում են, որևէ փուլը կարող է բացակայել: Ինտոքսիկացիան աննշան է, ցանավորման շրջանը` 1-2 օր: Ցանը` մանր բծավոր է, էտապայնությունը` ջնջված: Պիգմենտացիան կարճատև է: Կոպլիկ-Բելսկու բծերը բացակայում են: Աբորտիվ ձև (abortus – ընդհատում բառից): Այս ձևը սկսվում է տիպիկ, բայց ցանի ի հայտ գալուց 1-2 օր առաջ կարծես ընդհատվում է: Ցանը մանր է, ոչ առատ, տեղակայվում է միայն դեմքին և իրանին, պիգմենտացիան կարճատև է 1-3 օր: Մարմնի ջերմաստիճանը բարձրանում է հիվանդության միայն առաջին օրը: Միտիգիրացված կարմրուկ: (Mitis-թեթև բառից): Հանդիպում է պասիվ կանխարգելում ստացած մարդկանց մոտ (իմունոգլոբուլինի ներարկում ինկուբացիոն շրջանում):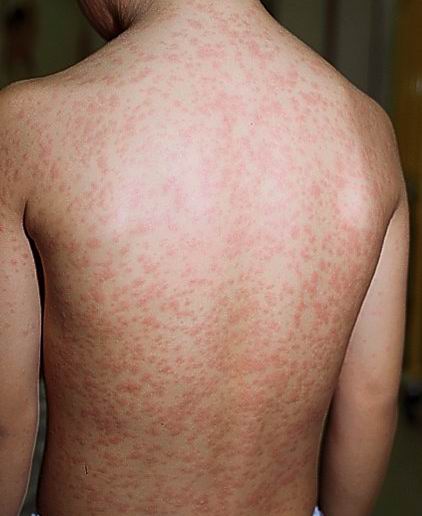
Նման ձևը կարող է զարգանալ այդ նույն շրջանում կարմրուկային պատվաստանյութ ստացածների մոտ: Բնորոշվում է հիվանդության ողջ ընթացքի թեթևությամբ: Հիվանդների շճաբանական հետազոտությունները ցույց են տվել գամմագլոբուլինային կանխարգելում ստացած երեխաների մոտ այս հիվանդությունը կարող է ընդունել ամենատարբեր ատիպիկ ձևեր` ջնջված և նույնիսկ ինապարանտ (անախտանիշ ձևեր): Վերջիններս ախտորոշումը հնարավոր է միայն կրկնակի շճաբանական հետազոտության միջոցով: Ատիպիկ կարմրուկով կարող են հիվանդանալ այս կամ այն հիվանդության պատճառով պրեդնիզոլոն կամ այլ կորտիկոստերոիդ հորմոններ ստացած հիվանդները: Նրանք բավական ծանր են տանում այս հիվանդությունը: Կարմրուկի ընթացքը կարող է լինել հարթ և բարդացված: Հարթ ընթացքի դեպքում հիվանդության վերջին շրջանում մարմնի ջերմաստիճանը նորմալանում է, վերանում են բոլոր ախտանիշները: Անհարթ ընթացքի դեպքում որպես բարդություն միանում է երկրորդային բակտերիային վարակը, բազմաթիվ քրոնիկ օջախներ ակտիվանում են: Եվ կախված նման բարդություններից, հիվանդության ելքը տարբեր է:
Կարմրուկի բարդություններ
Կարմրուկային վարակին խիստ բնորոշ են բազմաթիվ ծանր բարդություններ, որոնք պայմանավորված են վիրուսի` էպիթելիոցիտների և ԿՆՀ-ի նկատմամբ ունեցած տրոպիզմով, ինչպես նաև նրա` տեղային և ընդհանուր իմունիտետն ընկճելու հատկությամբ: Դեռ վաղուց Ֆիլատովը նշում էր, որ կարմրուկով հիվանդները մահանում են, որպես կանոն, նրա բարդություններից: Վերջիններս հաճախ հանդիպում են վաղ մանկական հասակում, ինչը բացատրվում է այդ տարիքի երեխաների` երկրորդային վարակի նկատմամբ ունեցած գերզգայունությամբ, ուղեկցող հիպոտրոֆիայով, ռախիտով, արհետական սնուցմամբ և այլ ուղեկցող հիվանդություններով: Բարդությունները կարող են լինել առաջնային (պայմանավորված կարմրուկային վիրուսով) և երկրորդային (երկրորդային բակտերիային ֆլորայի միացմամբ):
Ըստ ժամկետների տարբերում են վաղ (կարմրուկի կատարալ և ցանավորման շրջանում) և ուշ (պիգմենտացիայի շրջանում) բարդություններ: Բարդությունները կարելի է բաժանել ըստ ախտահարված օրգան-համակարգերի` շնչական (թոքաբորբեր, լարինգիտ, լարինգոտրախեիտ, բրոնխիտ, բրոնխիոլիտ, պլևրիտ), նյարդային (էնցեֆալիտներ, մենինգոէնցեֆալիտ, մենինգիտներ, պսիխոզներ), տեսողական (կոնյուկտիվիտ, բլեֆարիտ, կերատիտ, կերատոկոնյուկտիվիտ), մաշկային (պիոդերմիա, ֆլեգմոնա և այլն), լսողական (օտիտ,մաստոիդիտ), միզային ուղիների (ցիստիտ,պիելիտ, պիելոնեֆրիտ) և այլն: Կարմրուկի սուր, կատարալ շրջանում վերին շնչուղիների բարդություններ (լարինգիտ, լարինգոտրախեիտ, նազոֆարինգիտ և անգինաներ) են համարվում նրանց թարախային կամ թարախանեկրոտիկ բորբոքումները: Ի տարբերություն սուր շրջանի, կարմրուկային ուշ բարդությունների մեջ են մտնում առաջացող ամենատարբեր, նույնիսկ` շատ թեթև և կարճատև բորբոքումները:
Կարմրուկային բարդությունները զարգանում են կարմրուկային հիմնական ախտանիշներին զուգընթաց (ինտոքսիկացիա, կատարալ երևույթներ, ցան և այլն, հիվանդության ծաղկման շրջանում հասնում են բուռն արտահայտվածության և հետզհետե թուլանում: Դա համընկնում է կատարալ շրջանին և ցանավորման սկզբին: Թոքաբորբերը (կարմրուկային) համարվում են երեխաների մոտ հանդիպող ամենահաճախակի բարդությունները, բնորոշվում են ցայտուն ֆիզիկալ ախտանիշներով (պերկուտոր հնչյունի կարճացում, կոշտ շնչառություն, կոպիտ չոր ու թաց խզզոցներ և այլն): Սա հանդիսանում է այն հիմքը, որի վրա զարգանում են երկրորդային բակտերիալ թոքաբորբերը: Հնարավոր է հետագա թարախակալում և թարախային պլևրիտների զարգացում: Նյարդային բարդությունները բնորոշ են ավելի բարձր տարիքային խմբերին, ընթանում են շատ ծանր և տալիս մեծ մահացություն (մինչև 25%): Մնացորդային երևույթները դրսևորվում են պարեզներով, հիշողության և ինտելեկտի խանգարումներով, էպիլեպտանման նոպաներով: Կարմրուկային մենինգիտը համարյա միշտ շճային է և ավարտվում է լրիվ առողջացմամբ: Շատ վտանգավոր են կարմրուկի հետ համակցված վարակները, մասնավորապես` դիզենտերիան: Բնածին կարմրուկային վարակ: Ժամանակակից պայմաններում, կապված կարմրուկի տարիքային աճի հետ, հղիների հիվանդացման հաճախականությունը մեծացել է: Կարմրուկի նախա և հետծննդյան ախտորոշումը հիմնվում է մոր հիվանդության վրա:
Ելքը
Հիմնականում ելքը բարենպաստ է, իսկ նյարդային և այլ բարդությունների դեպքում խիստ լուրջ (մենինգոէնցեֆալիտներ և էնցեֆալիտներ):
Ախտորոշում
Կարմրուկի ախտորոշման համար առավել մեծ նշանակություն է տրվում կլինիկո-համաճարակաբանական տվյալներին լաբորատորի համեմատությամբ: Հիվանդության ծաղկման շրջանում ախտորոշումը մեծ դժվարություն չի հարուցում` բավական է մանրամասն անամնեզը և մանրակրկիտ զննումը: Կատարալ շրջանում ուշադրություն է հրավիրվում ինտոքսիկացիայի նշաններին և աճող կատարալ երևույթներին: Հիվանդության ախտորոշման մեջ որոշիչ նշանակություն ունի Կոպլիկ-Բելսկու-Ֆիլատովի բծերը, որոնք առաջանում են ցանի ի հայտ գալուց 1-2 օր առաջ: Մեծ նշանակություն ունի ցանի էտապայնությունը` հետագա պիգմենտացիայով: Կարմրուկի լաբորատոր ախտորոշման համար օգտագործվում են հեմատոլոգիական տվյալները, ցիտոսկոպիկ մեթոդը (քթի արտադրուկի բջջաբանական հետազոտություն), վիրուսաբանական մեթոդը, շճաբանական մեթոդը (յուրահատուկ հակամարմինների հայտնաբերումը): Ծայրամասային արյան մեջ առկա է լեյկոպենիան, նեյտրոֆիլների քչացումը, լիմֆոցիտոզը, մոնոցիտոպենիան և անէոզինոֆիլիան: ԷՆԱ -ն չափավոր արագացած է: Քթարտադրուկի բջջաբանական հետազոտությունը հայտնաբերում է կարմրուկին բնորոշ բազմակորիզ գիգանտ բջիջբեր:
Վիրուսաբանական մեթոդն ավելի հազվադեպ է օգտագործվում,քանի որ այն բավական բարդ ու երկարատև է: Շճաբանական մեթոդներից լայն տարածում է ստացել հեմագլյուտինացիայի արգելակման և ուղղակի հեմագլյուտինացիայի ռեակցին, որպես մատչելի և վստահելի մեթոդ: Ախտորոշիչ է տիտրի քառակի և ավելի անգամ աճը: Կարմրուկի ախտորոշման համար հեռանկարային է իմունոֆերմենտային անալիզի մեթոդը, որի օգնությամբ որոշվում է հակավիրուսային հակամարմիններից IgM և IgG-ն, ուր IgM-ը վկայում է սուր վարակի, իսկ IgG-ն` տարած կարմրուկի մասին: Տարբերակվում է կարմրախտից, պսևդոտուբերկուլյոզից, Կոքսակի և ECHO վիրուսներով հարուցված էկզանթեմայից, ՍՇՎՎ- ից, քութեշից և ալերգիկ ցանից:
Բուժում: ՊատՃառագիտական բուժում չկա: Հակակարմրուկային իմունոգլոբուլինն ունի միայն կանխարգելիչ ազդեցություն: Կարմրուկի կլինիկական արտահայտման ժամանակ այն լրիվ անարդյունավետ է: Չբարդացված դեպքերում հիվանդները բուժվում են տանը: Ցուցված է անկողնային ռեժիմ, խնայող դիետա, առատ հեղուկներ, պոլիվիտամինային բուժում: Բերանի խոռոչի (ողողումներ եռացրած ջրով կամ 2% նատրիումի հիդրոկարբոնատի լուծույթով) և աչքերի (մթնեցրած լուսային ռեժիմ, 20% ալբուցիդի լուծույթի 3-4 անգամ կաթեցում) մշակումը պարտադիր է: Հոսպիտալացման են ենթակա բարդացած կարմրուկով հիվանդները և համաՃարակային ցուցումով հիվանդները (փակ կոլեկտիվից): Համառ չոր հազի դեպքում նշանակվում են խորխաբերներ:
Կարմրուկային կրուպի դեպքում նշանակվում է համապատասխան բուժում (սպազմոլիտիկներ, խորխաբերներ, երբեմն` կորտիկոստերոիդներ և այլն): Հաշվի առնելով հիվանդության հարուցչի իմունիտետի ընկճման հատկությունը, բարդացման դեպքում նշանակվում է հակաբիոտիկներ (լայն ազդեցության կիսասինթետիկ պենիցիլիններ, ցեֆալոսպորիններ, մակրոլիդներ): Ցուցված է օքսիգենոթերապիան` քթային կատետրի միջոցով խոնավացրած թթվածնով: Կարմրուկի ծանր դեպքերում, ինչպես նաև կարմրուկային կրուպի դեպքում հակաբիոտիկների հետ զուգակցում են կորտիկոստերոիդները: Կարմրուկային թոքաբորբերի, էնցեֆալիտների, մենինգիտների, մենինգոէնցեֆալիտների բուժման սկզբունքներն ու մեթոդները նույնն են, ինչ որ այլ վիրուսային ախտահարումների դեպքում: Արտահայտված ինտոքսիկացիայի դեպքում օգտվում են դեզինտոքսիկացիոն թերապիայից (կոլոիդ և կրիստալոիդ լուծույթներ): Վաղ հասակի այլ հիվանդություններով տառապող, ինչպես նաև կարմրուկի ծանր ձևերով հիվանդներին ցուցված է հակակարմրուկային գամմագլոբուլինի 3-6 մլ մ/մկ ներարկումը: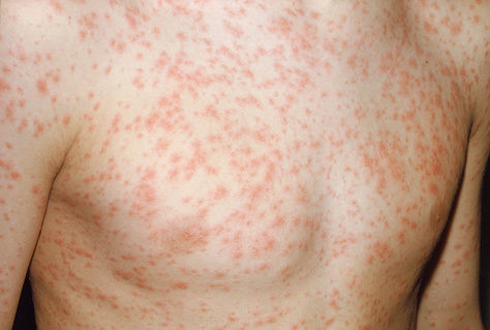
Կանխարգելում:
Ոչ յուրահատոևկ կանխարգելումն իր մեջ ներառում է հիվանդների վաղ հայտնաբերումը և մեկուսացումը, կոնտակտավորների հսկողությունը: Հիվանդներին մեկուսացնում են հիվանդության սկզբից մինչև հինգերորդ օրը, իսկ թոքաբորբերով բարդացման դեպքում` մինչև տասներորդ օրը: Ընթացիկ և եզրափակիչ ախտահարում չի անցկացվում` հաշվի առնելով հարուցչի անկայունությունն արտաքին միջավայրում: Սենյակը, ուր պառկած է եղել հիվանդը, օդափոխում են 35-40 րոպե: Կոնտակտավոր երեխաներին մեկուսացնում են 17 օր (եթե չեն ստացել իմունոգլոբուլին) կամ 21 օր (եթե ստացել են պասիվ իմունիզացիա): 3-12 ամսական կարմրուկով հիվանդի հետ շփված բոլոր երեխաներին շփման առաջին հինգ օրում մ/մկ նշանակվում է 3 մլ նորմալ մարդկային հակակարմրուկային իմունոգլոբուլին: 12 ամսական և բարձր տարիքի շփված (կարմրուկով հիվանդի հետ) երեխաները ենթակա են ակտիվ իմունիզացիայի (պատվաստման):
Եթե կան պատվաստման հակացուցումներ, միայն այդ դեպքում է նշանակվում մ/մկ իմունոգլոբուլին 1.5 մլ դոզայով: Ակտիվ իմունիզացիան անց է կացվում կենդանի կարմրուկային պատվաստանյութով: Այն պատրաստվում է խ-16 (Լենինգրադ-16) պատվաստային շտամից, որն աճեցված է ճապոնական էգ լորերի սաղմի կուլտուրալ բջիջներում: Ռուսաստանում, բացի վերը նշվածից օգտագործվում են ՙՌուվակս՚ (ՙՊաստեր-Մերյե՚ Ֆրանսիա), ինչպես նաև համակցված կարմրուկային, կարմրախտային և պարօտիտային տրիվակցինան (MMR-2) և կարմրուկային և պարօտիտային երկվակցինան (ՙՄերկ-Շարն և Դոում՚ ԱՄՆ): Հակակարմրուկային պատվաստումը պլանային ձևով կատարվում է 12 ամսական հասակում միանվագ, ենթամաշկային ճանապարհով: Հետպատվաստային ռեակցիաներով երեխաները շրջապատի համար վտանգ չեն ներկայացնում: Հետպատվաստային իմունիտետը կայուն է 95-98% դեպքերում: Ռեվակցինացիան անց է կացվում 6 տարեկան հասակում:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին












