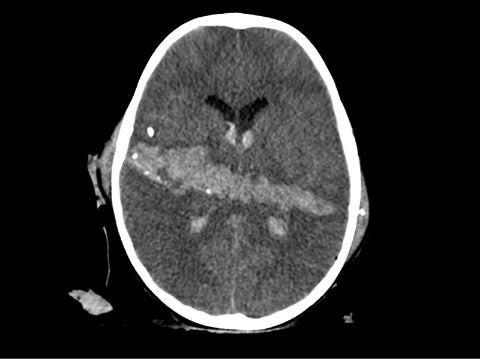
 Գանգուղեղային վնասվածքը (ԳՈւՎ) հանդիսանում է ժամանակակից բժշկության մեծ արդիականություն վայելող խնդիրներից մեկը, քանի որ ախտաբանական գործընթացի մեջ ընդգրկվում են օրգանիզմի գրեթե բոլոր կենսագործունեության համակարգերը, ինչով և բացատրվում է այս ախտաբանական վիճակի բարձր մահացությունը: Առողջապահության Համաշխարհային Կազմակերպության տվյալներով ԳՈւՎ-ը տարեկան աճում է ավելի քան 2%-ով:
Գանգուղեղային վնասվածքը (ԳՈւՎ) հանդիսանում է ժամանակակից բժշկության մեծ արդիականություն վայելող խնդիրներից մեկը, քանի որ ախտաբանական գործընթացի մեջ ընդգրկվում են օրգանիզմի գրեթե բոլոր կենսագործունեության համակարգերը, ինչով և բացատրվում է այս ախտաբանական վիճակի բարձր մահացությունը: Առողջապահության Համաշխարհային Կազմակերպության տվյալներով ԳՈւՎ-ը տարեկան աճում է ավելի քան 2%-ով:
Այն առավել հաճախ դիտվում է ճանապարհատրանսպորտային պատահարների, բարձրությունից անկման, ծեծկռտուք, ինչպես նաև սպորտային, արտադրական կամ կենցաղային վնասվածքների ժամանակ:
Վերջին տարիներին մեր Հանրապետությունում ԳՈւՎ-ի հանդիպման հաճախությունը կազմում է շուրջ 300 ֊ 400 դեպք, որի 1/3-ը լինում է զուգակցված այլ օրգան ֊ համակարգերի վնասումներով: Ներհիվանդանոցային մահացությունը կազմում է մինչև 40%:
2004 - 2006 թթ. «էրեբունի» բժշկական կենտրոնի ինտենսիվ թերապիայի բաժանմունքն ընդունել է ԳՈւՎ-ով 316 հիվանդ: Մահացությունը կազմել է 22.8%: 4 հիվանդի մոտ զարգացել է վեգետատիվ վիճակ, որի գլխավոր պատճառն այն է, որ նախահիվանդանոցային փուլում նրանց ժամանակին չի ցուցաբերվել ճիշտ և նպատակային բուժօգնություն:
ԳՈւՎ կարող է լինել առաջնային և երկրորդային:
Առաջնային վնասվածքն ի հայտ է գալիս անմիջապես գլխի վնասման պահին: Առաջանում է աքսոնների վնասում և խզում արյունազեղման օջախի հետ մեկտեղ: Կարող է լինել տարածուն, օրինակ, դիֆուզ աքսոնալ վնասում, կամ տեղային, օրինակ, վայր ընկնելիս ծոծրակի վրա ստացած հարվածի պատճառով հակառակ կողմում` ճակատային բլթում, առաջանում է սալջարդի օջախ:
Երկրորդային վնասումը զարգանում է ավելի ուշ առաջնային վնասվածքիյոեւՌևանքների արդյունքում, որոնք են.
• հիպօքսիան,
• հիպովոլեմիան և ուղեղի հիպոպերֆուզիան,
• ներգանգային հեմատոման՝ ներգանգային ճնշման (ՆԳՃ) տեղային և ընդհանուր բարձրացմամբ,
• ՆԳՃ-ի բարձրացման մյուս պատճառները, ներառյալ ուղեղի այ¬տուցն ու հիպերկապնիան,
• էպիլեպտիկ նոպաները,
• ինֆեկցիան:
ԳՈւՎ-ի ելքի բարելավման գլխավոր նախադրյալներից մեկը կենտրոնական նյարդային համակարգի (ԿՆՀ) երկրորդային վնասումների վաղ հայտնաբերումն ու կանխարգելումն է: Վերոհիշյալ երկրորդային վնասումները կարող են լինել ինչպես ներգանգային, այնպես էլ՝ արտագանգային ծագման, օրինակ, համակարգային հիպոտենզիան կամ հիպերտենզիան, հիպօքսեմիան, ծանր հիպերկապնիան, անեմիան:
ԳՈւՎ-ի ժամանակ ցանկալի է բուժօգնությունն սկսել արդեն իսկ դեպքի վայրում, այսինքն նախահիվանդանոցային փուլում: Սակայն բժշկական օգնության այս փուլում բուժական հնարավորությունները խիստ սահմանափակ են, ուստի՝ հիմնականում ներառում են անհե¬տաձգելի, կյանքը փրկող միջամտություններ և միջոցառումներ:
Ընդհանուր առմամբ ԳՈւՎ հիվանդների վարման ժամանակ պետք է հաշվի առնել երեք հիմնական հանգամանքներ.
1. Կոմատոզ վիճակում գտնվող ԳՈւՎ-ով հիվանդի բուժօգնությունը խիստ դժվար և վտանգավոր է, քանի որ.
- ՆԳՃ-ի բարձրացման հավանականությունը մեծ է,
- հնարավոր է նաև ողնաշարի պարանոցային հատվածի վնասում,
- առկա է «լիքը ստամոքսի» խնդիրը,
- ուղեկցող այլ վնասումների առկայությունը մեծացնում է պերֆու- զիայի և շնչառության խաթարման վտանգը:
2. ԿՆՀ-ի երկրորդային ախտահարումը կարող է արմատապես փոխել հետվնասվածքային շրջանի ընթացքը.
Խոսքը վերաբերում է ուղեղի «երկրորդային» վնասման ամենւսհա¬ճախ հանդիպող երկու պատճառներին զարկերակային հիպոտոնիային և հիպօքսեմիային: Հիպօքսեմիան, անկախ առաջացման պատճառից (ապնոե, ցիանոզ, Pa02 < 60 մմ սնդ. սյ.), հանդիսանում է անբարենպաստ գործոն և կանխատեսում անհաջող ելք: Հիպոտոնիան ԳՈւՎ-ի ժամանակ զարգանում է 35% դեպքերում: Հիպոտոնիայի նույնիսկ մեկ դրվագը վատացնում է առողջացման կանխատեսումը և մեծացնում անբարենպաստ ելքի հավանականությունը: Այդ իսկ պատճառով հիպոտոնիան և հիպօքսիան պահանջում են ժամանակին կանխարգելում կամ անհապաղ շտկում:
3. Բուժման մեջ հանգուցային կարող է դառնալ ներգանգային վնա¬սումների "կանխարգ ել ի չ բուժումը"՝
Այն պահից, երբ գանգի կարանները կարծրանում են, գանգը դառնում է փակ տարածություն: Այդ իսկ պատճառով ներգանգային ծավալի չնչին ավելացումն (օրինակ' այտուցի կամ հեմատոմայի հետևանքով) առաջ է բերում ՆԳ6-ի զգալի բարձրացում, որի արդյունքում ուղեղի պերֆուզիոն ճնշումը (ՈւՊՃ) նվազում է, քանի որ՝
ՈւՊՃ= ՄԶՃ- ՆԳՃ,
որտեղ ՄԶՃ միջին զարկերակային ճնշումն է: ՈւՊՃ-ի նվազումը 70 մմ սնդ. սյ-ից առաջ է բերում ուղեղի երկրորդային վնասում: Ուստի ՆԳՃ-ի և զարկերակային ճնշման (Զճ) վերահսկումը հանդիսանում է ԳՈւՎ-ի բուժման կարևոր խնդիրներից մեկը, առավել ևս, որ գլխի վնասվածքից հետո ուղեղի անոթների ինքնակարգավորման մեխանիզմները լինում են խանգարված:
Ներգանգային հիպերտենզիայի կլինիկական նշաններն են բբերի միակողմանի կամ երկկողմանի լայնացումը, բբերի լուսային ռեակցիայի անհամաչափությունը, ապակողմնորոշումը, հոգեշարժական գրգռվածությունը:
Ուղեղի զարկերակիկները բավական զգայուն են pCO2-ի նկատմամբ.CO2-ի խտության աճն ուղեկցվում է զարկերակների լայնացմամբ և ՆԳՃ-ի բարձրացմամբ: Հետևապես, pCO2-ի խտության վերահսկումը նունպես ունի կարևոր նշանակություն: ՆԳՃ-ի բարձրացմանը զուգահեռ տեղի է ունենում գիտակցության մակարդակի նվազում և համապատասխան կողմի բբի լայնացում դեպի տենտորիալ ճեղք գագաթային բլթի ներհրման և այնտեղ ակնաշարժ նյարդի ճնշման պատճառով: Պրոցեսի խորացումը կարող է բերել հակառակ կողմի հեմիպարեզի, ուղեղաբնի ճնշման և, ի վերջո, սրտի կանգի: ՆԳՃ-ի բարձրացումն ուղեկցվում է Զճ-ի աճով և, միաժամանակ, հազվասրտությամբ. այս համակցումը երբեմն անվանում են Կուշինգի պատասխան:
Սակայն, ՆԳՃ իջեցման միջոցառումները, ինչպես օրինակ, մանի¬տոլի ինֆուզիան, հակաայտուցային բուժումը, հիպերվենտիլյացիան, կարող են առաջ բերել ԿՆՀ-ի կոպիտ իշեմիկ խանգարումներ, ուստի նախահոսպիտալային փուլում չպետք է կիրառվեն որպես ստանդարտ կանխարգելիչ նկատառումներով: Քանի որ հիպոտոնիան համարվում է առավել ակնհայտ և վտանգավոր վնասող գործոն, այն պետք է շտկել առաջին հերթին, մինչդեռ ՆԳՃ-ի շտկումը չի համարվում անհապաղ միջոցառում հատկապես դեպքի վայրում իրականացնելու համար:
ՆԱԽԱՀԻՎԱՆԴԱՆՈՑԱՑԻՆ ՓՈւԼ
Նախահիվանդանոցային փուլում ԳՈւՎ-ով հիվանդների վարման ժամանակ անհրաժեշտ է ուշադրությունը կենտրոնացնել այնպիսի հանգուցակետերի վրա, ինչպիսիք են ադեկվատ օքսիգենացիան, շրջանառող արյան ծավալի (ՇԱՇ) համալրումն ու Զճ-ի կարգավորումը: Ըստ Գլազգոյի սանդղակի (աղյուսակ 1) 10 միավորից պակաս գիտակցության մակարդակ ունեցող հիվանդներին պետք է ապահովել շնչուղիների ապահով անցանելիություն, ընկճել նոցիցեպցիւսն նշանակելով համարժեք դեղաչափերով սեդատիվ և ցավազրկող միջոցներ, անհրաժեշտության դեպքում նաև միոռելաքսանտներ, ապահով ե անվտանգ տեղափոխում ապահովելու համար, քանի որ ախտաբանական ցավային դրդումը հանգեցնում է ՆԳՃ-ի այնքան անցանկալի բարձրացմանը:
Աղյուսակ 1. 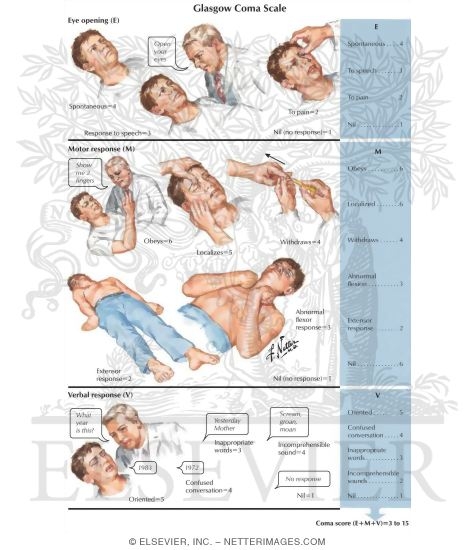
Կոմաների գնահատման Glasgow-ի սանդղակը
Նախահիվանդանոցային փուլում ԳՈւՎ հիվանդների վարումն (ալգորիթմ թիվ 1) իր մեջ ընդգրկում է հետևյալ հիմնական օղակները
1. առաջնային զննում,
2. երկրորդային զննում,
3. նախնական ինտենսիվ թերապիա,
4. ծանրության աստիճանի գնահատում և տեղափոխում:
ԳՈւՎ հիվանդների վարումը նախահիվանդանոցային փուլում
1. ԱՌԱՋՆԱՅԻՆ ԶՆՆՈւՄ
Նախքան առաջնային զննումը անհրաժեշտ է նախ անշարժացնել ողնաշարի պարանոցային հատվածը:
Առաջնային զննման նպատակն է հայտնաբերել և վերացնել կյանքին անմիջական վտանգ սպառնացող վիճակները: Այն կատարվում է G + ABC + E ալգորիթմով, որտեղ
G - գիտակցության մակարդակի գնահատումն է ըստ Գլազգոյի սանդղակի (աղյուսակ 1),
A - վերին շնչուղիների անցանելիության ապահովումը,
B - շնչառության ապահովումը,
C - արյան շրջանառության ապահովումը,
E - իրանի ազատումը սեղմող հագուստից:
2. ԵՐԿՐՈՐԴԱՅԻՆ ԶՆՆՈւՄ
Երկրորդային զննումը կատարվում է դիտում/շոշափումով, որի ընթացքում անհրաժեշտ է ստուգել, պարզել, հայտնաբերել:
ա) Գլուխ և պարանոց.
- մաշկի գույնը, ջերմաստիճանը, քրտնարտադրությունը,
- արյան կամ ողնուղեղային հեղուկի առկայությունը' լսողական ուղի-ներից,
- դիմային ոսկրերի շրջանում ձևախախտումների, այտուցվածության, ամբողջականության խախտումների առկայությունը,
- տարբեր բնույթի արտադրության առկայությունը քթից,
- փշրված ատամներ, պրոթեզներ, արյունահոսություն բերանի խոռո¬չում, կամ ցիանոզ բերանի շուրջը:
Գլխի զննման ժամանակ կարևոր է հայտնաբերել գանգի հիմի
կոտրվածքը, որի նշաններն են.
- ակնակապճի երկկողմանի կապտուկը, սահմանազատված ակ- նակապճի եզրերով,
- ենթակնակապճային արյունազեղումը (արյունազեղման հետին եզրը չի երևում),
- արյան կամ ողնուղեղային հեղուկի արտահոսքը լսողական անց-
քից.
- կապտուկի առկայությունը պտկաձև ելունի շրջանում խոսում է քունքոսկրի բրգի կոտրվածքի մասին, սակայն այն առաջանում է միայն մի քանի օր անց:
Բ) Աչքերը-
Անհրաժեշտ է ստուգել`
բբերի չափը.
- բիբը միակողմանի լայնանում է ակնակապճի տեղային վնասման կամ ՆԳՃ-ի բարձրացման արդյունքում ակնաշարժ նյարդի սեղ¬ման պատճառով,
- բբերի լուսային ռեակցիան,
- աչքերի շարժման ամբողջ ծավալը և երկտեսության կամ նիստագմի առկայությունը:
գ) Վերջույթները.
- Ստուգել վերջույթների տոնուսը, ուժը, զգացողությունը և ռեֆլեքս-ները.
- խանգարումները (օրինակ, հեմիպարեզ) կարող են առաջանալ գլխուղեղի ուղղակի վնասումից կամ լինել ներգանգային հեմատոմայի զարգացման հետևանք, որը պահանջում է անմիջական նյարդավիրաբուժական միջամտություն:
- Գլխի վնասվածքի առկայությունը կարող է դժվարեցնել ոչ գանգային վնասվածքների հայտնաբերումը, հատկապես` փոքր, կյանքին վտանգ չսպառնացող վնասվածքաբանական խնդիրները (օրինակ, դաստակի կոտրվածք մատների հոդախախտ) կարող են հեշտությամբ մոռացվել: Անհրաժեշտ է իրականացնել լիարժեք զննում ներառյալ բոլոր վերջույթների շոշափումը հնարավոր վնասվածքները
ժամանակին հայտնաբերելու համար:
դ) Շնչառությունը.
- Պարզել, թե ինչով է շնչում տուժածը (բերան, քիթ), կա արդյոք ցիանոզ:
- Որոշել շնչական շարժումների հաճախությունը, խորությունը:
- Գնահատել արհեստական շնչառության անցնելու ցուցումները.
- հաճախաշնչություն > 35 շնչական ակտ/րոպեում,
- հազվաշնչություն < 8 շնչական ակտ/րոպեում
- ցիանոզ կամ մաշկի հողագույն երանգավորում,
- օժանդակ մկանունքի մասնակցությունը շնչառությանը արտա¬հայտված դիսպնոեի և հիպովենտիլյացիայի պայմաններում,
- գիտակցության մթագնում ըստ Glasgow-ի սանդղակի < 10:
ե) Արյան շրջանառությունը
- Զճ,
- անոթազարկի հաճախությունը, լեցունությունը:
3. ՆԱԽՆԱԿԱՆ ԻՆՏԵՆՍԻՎ ԹԵՐԱՊԻԱ
Նախահիվանդանոցային փուլում նախնական ինտենսիվ թերա¬պիան նպատակ է հետապնդում վերականգնել և պահպանել կենսական կարևոր ֆունկցիաները, այն է
1. շնչառությունը.
- վերականգնել և պահպանել շնչուղիների անցանելիությունը,
- շտկել հիպովենտիլյացիայի հետևանքները հիպօքսիան և հիպերկապնիան:
2. արյան շրջանառությունը.
- շտկել հիպովոլեմիան և հիպոտոնիան:
Բուժօգնության այս փուլում շնչուղիների անցանելիության ապահովման համար կատարվում է շնչափողի ինտուբացիա, եթե
- գիտակցության մակարդակն ըստ Գլազգոյի < 10,
- շնչառության հաճախությունը < 8/րոպ. կամ > 35/րոպ.:
Ինտուբացիան կատարվում է հետևյալ քայլերով.
- Անշարժացնել ողնաշարի պարանոցային հատվածը,
- Սելիկի գործողությունը (սեղմել մատանիաձև աճառի վրա, որպեսզի կերակրափողի բացվածքը սեղմվի շնչափողի հետին և ողնաշարի առաջային պատերի միջև),
Արագ հաջորդական ներածում
- թիոպենտալ 3 - 5 մգ/կգ,
- սուկցինիլ խոփն` 1 - 2 մգ/կգ:
Հիպովոլեմիան շտկելու և հիպոտոնիան կարգավորելու նպատակով անհրաժեշտ է տեղադրել երակային մուտք և սկսել ինֆուզիա 0.9% NaCI-ով:
Բացի այդ պահանջվում է նաև.
- ցավազրկել (ոչ ստերոիդային հակաբորբոքիչ ցավազրկող, օրինակ կետոնալ);
- կանխել փսխման և ասպիրացիայի զարգացման հավանականութ¬յունը տեղագրելով քիթ - ստամոքսային զոնդ;
- տաքացնել հիվանդին;
- բաց կոտրվածքի դեպքում վերքը մշակել և դնել ստերիլ վիրակապ: 4. ԾԱՆՐՈւԹՅԱՆ ԱՍՏԻՃԱՆԻ ԳՆԱՀԱՏՈւՄ ԵՎ ՏԵՂՍՓՈԽՈւՄ
4. ԾԱՆՐՈւԹՅԱՆ ԱՍՏԻՃԱՆԻ ԳՆԱՀԱՏՈւՄ ԵՎ ՏԵՂՍՓՈԽՈւՄ
Ծանր վնասվածքներ ունեցող հիվանդների վիճակն արագ կայունացնելու և հնարավոր բարդությունները կանխելու նպատակով անհրաժեշտ է հնարավորինս արագ գնահատել հիվանդների ընդհանուր վիճակը: Այս տեսանկյունից առաջնակարգ ուշադրություն պահանջող հիվանդներին կարելի է հեշտությամբ հայտնաբերել հաշվի առնելով.
- վնասման մեխանիզմը,
- կենսական ցուցանիշները,
- գիտակցության մակարդակն ըստ Գլազգոյի սանդղակի,
- երկրորդային զննման արդյունքները:
Նախահիվանդանոցային փուլում հիվանդի վիճակի ծանրությունը գնահատելու նպատակով կիրառվում է հիվանդների դասակարգման "ԱՁՑՉ"-ի պարզ մեթոդը, որը հիմնված է արտաքին գրգիռներին հիվանդի պատասխան տալու ունակության վրա.
- Ա - Աշխույժ են,
- Ձ - պատասխանում են Ձայնին,
- Ց - պատասխանում են Ցավին,
- Չ - Չեն պատասխանում որևէ գրգռի:
Հոսպիտալացվում են այն հիվանդները, որոնց մոտ առկա է.
- ցանկացած պահի դիտված գիտակցության մակարդակի խաթարում,
- հիշողության կորուստ դեպքի պահին և դրան հաջորդող իրադարձությունների ժամանակ,
- նյարդաբանական նշանների (փսխում, գլխացավ, ցնցումներ) առկայություն,
- գանգոսկրերի կոտրվածքի կլինիկական նշաններ (ուղեղ-ողնուղեդային հեղուկի արտահոսք, շուրջակնակապճային հեմատոմա),
- արտագանգային վնասվածքներ,
- հարակից ախտաբանպկան վիճակների առկայություն, (օրինակ, հակամակարդիչների օգտագործում, ալկոհոլի չարաշահում),
- աննպաստ սոցիալական գործոններ (օրինակ, տանը մենակ լինելը):
Տեղափոխման ողջ ընթացքում անհրաժեշտ է դինամիկ հսկողության ենթարկել հետևյալ ցուցանիշները.
- գիտակցության մակարդակն` ըստ Գլազգոյի սանդղակի,
- բբերի ռեակցիան և չափերը,
- վերջույթների ուժը,
- անոթազարկը,
- Զճ,
- շնչական հաճախությունը:
Գիտակցության մակարդակի ցանկացած տեղաշարժ համարվում է անհետաձգելի իրավիճակ, որը պահանջում է հիվանդի վերազննում և հայտնաբերված խնդիրների անհապաղ լուծում` մինչև շտապ կարգով համապատասխան մասնագետներից օգնություն ստանալը:
ՏԵՂԱՓՈԽՈւՄ
Կրիտիկական վիճակում գտնվող հիվանդների տեղափոխումը միշտ հղի է վտանգով, որը պայմանավորված է շնչառական և արյան շրջանառության ֆունկցիաների վերահսկողության հնարավորության բացակայությամբ: Տեղափոխման ընթացքում մեծ հավանականությամբ զարգացող ֆիզիոլոգիական անկայունությունը և հյուսվածքների օքսիգենացիայի խանգարումը լուրջ հետևանքների զարգացման պատճառ են հանդիսանում: Բացի այդ, կարող են ի հայտ գալ այլ խանգարումեր, օրինակ Զճ-ի կտրուկ բարձրացում, առիթմիա, օդային էմբոլիա և այլն:
Հիմնական վտանգը պայմանավորված է բուն տեղափոխման, այլ ոչ թե ժամանակի, ճանապարհի կամ տարածության հետ: Ընդունված է համարել, որ "ինչպես քիչ են այն հիվանդները, որոնց անզգայացումը հակացուցված է, այնպես էլ քիչ են տեղափոխման ոչ ենթակա հիվանդները": Այնուհանդերձ, տեղափոխումն առավել մեծ վտանգ է ներկայացնում այն հիվանդների համար, որոնք ավելի քան 5 սմ H20 PEEP-ի և կարդիոտոնիկ դեղամիջոցների (դոպամին, դոբուտամին, նորադրենալին) ներարկման կարիք են զգում:
Կենսական ֆունկցիաների գործունեության համապատասխան հսկողության բացակայության դեպ¬քում շեղումների զարգացման պատճառները դժվար է բացատրել և բացահայտել: Ֆիզիոլոգիական խանգարումները միշտ չէ, որ լինում են տեխնիկական սխալների հետևանք: Շնչական և սրտային խանգարումները կարող են պայմանավորված լինել ցավային կամ անհարմարավետության զգացողությամբ, թթվածնային բալոններում ճնշման բացակայությամբ, ն/ե ինֆուզիայի ընդհատմամբ կամ այլ չնախատեսված պատճառներով:
Այս վտանգները նվազեցնելու նպատակով հարկավոր է նախապես պլանավորել տեղափոխման ողջ գործընթացը, ընտրել մասնագիտացված անձնակազմ, ապահովել անհրաժեշտ տեխնիկական միջոցներով և հնարավորինս կայունացնել սրտանոթային և շնչական համակարգերի գործունեությունը: Բացի այդ, տեղափոխման ողջ ընթացքում չպետք է ոչ մի վայրկյան ղաղարեցնել հիվանդի կենսական ֆունկցիաների հսկողությունը:
Գոյություն ունի տեղափոխման երեք ձև առաջնային, կրկնակի և ներհիվանդանոցային:
Առաջնային տեղափոխման ժամանակ տուժածը կամ հիվանդը դեպքի վայրից տեղափոխվում է հիվանդանոց, ուր նրան ցուցաբերվում է կազմակերպված բուժօգնություն: Կրկնակի կամ միջհիվանդանոցա- յին տեղափոխման դեպքում հիվանդը մի հիվանդանոցից տեղափոխվում է մեկ այլ հիվանդանոց, որտեղ նրան հասանելի է այն բարձրա¬կարգ բուժսպասարկումը, ինչն անհնար էր առաջինում:
Ներհիվանդանոցային տեղափոխումը ենթադրում է հիվանդի տեղափոխում մի բա¬ժանմունքից մյուսը բուժական կամ հետազոտական նկատառումնե¬րով, որոնք հնարավոր չեն իրականացնել հիվանդասենյակում կամ ինտենսիվ թերապիայի բաժանմունքում: Կրիտիկական վիճակներում առաջնային և կրկնակի տեղափոխումները լրացնում են իրար:
ԱՌԱՋՆԱՅԻՆ ՏԵՂԱՓՈԽՈւՄ
Դեպքի վայրից հիվանդը պետք է տեղափոխվի ամենամոտակա անհետաձգելի բուժօգնության բաժանմունք: Սակայն արագ և անվտանգ տեղափոխում ապահովելու համար անհրաժեշտ է նախապես իրականացնել նվազագույն ծավալով նախնական ինտենսիվ թերապիա (տես "Նախահիվանդանոցային փուլ"), որի հիմնական խնդիրներն են.
■ շնչուղիների անցանելիության ապահովումն ու թթվածնի մատակա-րարումը,
■ ՇԱԾ-ի պահպանումն ու համալրումը,
■ ցավազրկումը,
■ վնասված վերջույթների անշարժացումը:
ԿՐԿՆԱԿԻ (ՄԻՋՀԻՎԱՆԴԱՆՈՑԱՅԻՆ) ՏԵՂԱՓՈԽՈւՄ
Կրիտիկական վիճակներում հիվանդների կրկնակի (միջհիվանդանոցային) տեղափոխումը նույնպես զերծ չէ վտանգներից, ուստի այն անհրաժեշտ է պլանավորել նախապես: Մասնագիտացվպծ տեղափոխման անձնակազմի բացակայության դեպքում տվյալ հիվանդանոցը պետք է ունենա հատուկ անձնակազմ, որը կարող է իրականացնել տեղափոխումը գոյություն ունեցող բուժօգնության ստանդարտներին համապատասխան: Այսինքն, պահանջվում է փորձառու բժիշկ, որը տիրապետում է ինտենսիվ թերապիայի գործնական հմտություններին և ունի տեղափոխումների իրականացման փորձ, և բժիշկի օգնական մեկ այլ բժիշկ, հատուկ որակավորում ունեցող բուժքույր և տեխնիկ, որոնք ծանոթ են տեղափոխման գործընթացին, սարքերին և միջոցներին:
Բացի վերը նշված ֆիզիոլոգիական շեղումներից և տեխնիկական սխալներից կրկնակի տեղափոխման ժամանակ պետք է ի նկատի ունենալ նաև շրջակա միջավայրի ճնշման և ջերմաստիճանի փոփոխությունները, որոնք նույնպես կարող են բացասաբար անդրադառնալ հիվանդի սրտանոթային և շնչական համակարգերի գործունեության վրա: Ոչ պակաս կարևոր նշանակություն ունի նաև տեղափոխման միջոցների ընտրությունը, որը կախված է տեղափոխման հրատապությունից, ճանապարհի հեռավորությունից և տարվա եղանակից:
Տեղափոխման հիմնական միջոցը` ավտոմեքենան, պետք է հատուկ նախատեսված լինի տեղափոխումների համար և կահավորված անհրաժեշտ սարքերով: Ստորև բերված են բոլոր այն միջոցներն ու սարքերը, որոնք պետք է լինեն տեղափոխման մեքենայում.
Ն/ե ինֆուզիայի միջոցներ 
- ն/ե ներմուծման համակարգեր,
- ն/ե կաթետրներ,
- կրիստալոիդներ (0.9%«NaCI) և կոլոիդներ (ժելատինի կամ հիդրոքսի-էթիլ-օսլայի լուծույթներ):
Արհեստական շնչառության ապահովման միջոցներ`
- օդամուղ փողերի հավաքածու,
- լարինգոսկոպ' տարբեր մեծության շեղբերով,
- ներշնչափողային փողերի հավաքածու,
- թթվածնային բալոնին միացված AMBU-ի պարկ,
- արհեստական շնչառության շարժական սարք,
- արտածծման սարք:
Հսկողության միջոցներ
- էլեկտրասրտագիր (ԷՍԳ),
- պուլսօքսիմետր,
- Զճ չափող սարք:
Պարտադիր դեղամիջոցների հավաքածու
- սիրտ-թոքային վերակենդանացման համար անհրաժեշտ դեղամիջոցներ (ադրենալին, ատրոպին),
- կարդիոտոնիկներ (նորադրենալին, դոպամին),
- ցավազրկող (օփիոիդային և ոչ ստերոիդային հակաբորբոքիչ դեղեր) և սեդացիայի միջոցներ,
- հակաառիթմիկ և հակահիպերտենզիվ միջոցներ:
Ինչպես նաև
- Դեֆիբրիլյատոր,
- Պարանոցի անշարժացման օձիքներ,
- Քիթ - ստամոքսային զոնդեր,
- Միզային կաթետրներ,
- Վերջույթների, ողնաշարի անշարժեցման վակումային բեկակալներ,
- Հոսանքի աղբյուր:
Տեղափոխման մասին որոշում ընդունելուց առաջ անհրաժեշտ է քննարկել հետևյալ հանգամանքները.
- տեղափոխման ցուցումը,
- տեղափոխող անձնակազմի որակավորումն ու փորձառությունը,
- տեղափոխումն իրականացնելու համար անհրաժեշտ միջոցների և սարքերի մատչելիությունը,
- համադրել տեղափոխման վտանգն ու օգուտը' հիվանդի շահերից ելնելով,
- տեղափոխման ժամանակահատվածը, տարածությունը,
- այն հիվանդանոցի հնարավորությունները, որտեղ նախատեսվում է տեղափոխել հիվանդին,
- հնարավոր բարդությունները' տեղափոխման ընթացքում,
- ճանապարհին հնարավոր սթրեսային գործոնների գնահատումը աղմուկ, վիբրացիա, ջերմաստիճանի փոփոխություն և այլն:
Հիվանդին չի կարելի տեղափոխել, քանի դեռ չի հայտնաբերվել և վերահսկվել արյունահոսության կամ սեպսիսի աղբյուրը, չի ապահովվել հյուսվածքների բավարար պերֆուզիա և թթվածնային մատակարարում: Որոշ միջամտություններ հնարավոր չէ կատարել շարժման ընթացքում, ուստի` կենտրոնական երակների կաթետավորումը, շնչափողի ինտուբացիան, թոքամզի դրենավորումը պետք է կատարել նախքան տեղափոխումը:
Ինտուբացված հիվանդներին պարտադիր պետք է տեղադրել ապահով երակային մուտք, կաթետավորել միզապարկը և զոնդավորել ստամոքսը:
Տեղափոխման ողջ ընթացքում անընդմեջ հսկողության պետք է ենթարկել թթվածնային սատուրացիան և ԷՍԳ, ինչպես նաև` Զճ: Տարվա ցուրտ եղանակին կատարվող տեղափոխումները պահանջում են նաև մարմնի ջերմաստիճանի հսկողություն:
Օդային տեղափոխումների առանձնահատկությունները Հիվանդի տեղափոխումն ինքնաթիռով կամ ուղղաթիռով նույնպես զերծ չէ վտանգներից, հատկապես, եթե բուժանձնակազմը ծանոթ չէ թռիչքի ընթացքում ցուցաբերվող բուժօգնության առանձնահատկութ¬յուններին: Օդ բարձրանալուն զուգընթաց խորանում է հիպօքսիան և նվազում թթվածնի պարցիալ ճնշումն ալվեոլներում:
1830մ - 2440մ բարձրության վրա ճնշումը կոմերցիոն օդանավերի խցիկում կարող է 20% դեպքերում հրահրել պնևմոթորաքսի զարգացում: Ուստի հնարավոր բարդություններից խուսափելու համար անհրաժեշտության դեպ¬քում նպատակահարմար է դրենավորել թոքամզի խոռոչը:
Ներշնչափողային փողի մանժետի օդը բարձրության վրա կարող է ընդարձակվել` սեղմելով շնչափողի պատն ու առաջ բերել շնչուղիների պատի այտուց և մեռուկացում: Հետևաբար, մանժեշտի ճնշումը պետք է միշտ վերահսկել: Որպես այլընտրանք մանժետը կարելի է օդի փոխարեն լցնել աղային լուծույթով, որպեսզի այն ճնշման փոփոխություննե¬րից չընդարձակվի:
Ավելի դժվար է ջերմաստիճանի վերահսկումը, հատկապես` ուղղաթիռում: Շւսրժանվի մեծ պտույտներն առաջ են բերում բարձր աղմուկ և վիբրացիա, որի պայմաններում կապի և հսկողության սարքերի աշխատանքը խիստ դժվարանում է: Ուղղաթիռում սահմանափակված է նաև բուժանձնակազմի գործունեության համար անհրաժեշտ տեղամասը: Եվ բուժանձնակազմի, և հիվանդի մոտ առկա է փսխման վտանգ: Ուստի, ուղղաթիռով կատարվող տեղափոխումներ իրականացնող բուժանձնակազմն անհրաժեշտ է ընտրել հատուկ չափանիշներով: Թռիչքի տևողությունն ու ընթացքը պետք է նախապես հայտնի լինեն:
ՆԵՐՀԻՎԱՆԴԱՆՈՑԱՅԻՆ ՏԵՂԱՓՈԽՈւՄ
Հարկավոր է հիշել, որ կրիտիկական վիճակում գտնվող հիվանդի տեղափոխումը հիվանդանոցի ներսում նույնպես հղի է վտանգներով: Միջհիվանդանոցային տեղափոխումների ընդհանուր սկզբունքների մեծ մասը տեղին է նաև այս դեպքում: Անհրաժեշտ է նախապես ստուգել բոլոր սարքերի սարքինությունը, հստակ որոշել տեղափոխման երթուղին` հիվանդանոցի ներսում, վերելակներն ու միջանցքները պետք է լինեն ազատ և անվտանգ:
Տեղափոխման ընթացքում հիվանդի ընդհանուր վիճակում ի հայտ եկած շեղումների դեպքում նրան պետք է անմիջապես վերադարձնել ինտենսիվ թերապիայի բաժանմունք:
Շատ կարևոր է նաև հիվանդի ընդհանուր վիճակի կայունացումը տեղափոխումն ավարտելուց հետո: Կրիտիկական վիճակում գտնվող հիվանդի հեմոդինամիկան կարող է կայուն մնալ տեղափոխման ողջ ընթացքում, սակայն ինտենսիվ թերապիայի բաժանմունք վերադառնալուց հետո այն կարող է դառնալ անկայուն: Կայունացումն ընթանում է շատ դանդաղ, այդ իսկ պատճառով հետ վերադառնալուց հետո հաջորդող 30 րոպեն կամ 1 ժամը համարվում է այն ժամանակամիջոցը, որի ընթացքում հիվանդը վերադառնում է ելային վիճակին:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին
Հետազոտություններ
ԲուԺումը












