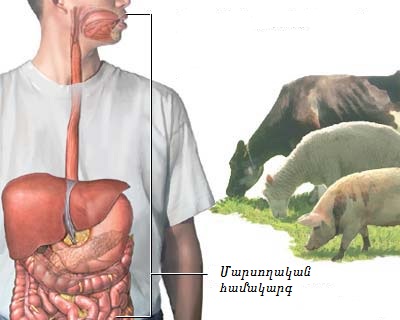
 Բրուցելյոզը (Brucellosis) զոոանթրոպոնոզ ինֆեկցիոն-ալերգիկ հիվանդություն է, որը բնորոշվում է երկարատև տենդով, հենաշարժիչ, սիրտ-անոթային, նյարդային, միզասեռական և այլ օրգան համակարգերի ախտահարմամբ, ինչպես նաև քրոնիկ ընթացքի հակվածությամբ:
Բրուցելյոզը (Brucellosis) զոոանթրոպոնոզ ինֆեկցիոն-ալերգիկ հիվանդություն է, որը բնորոշվում է երկարատև տենդով, հենաշարժիչ, սիրտ-անոթային, նյարդային, միզասեռական և այլ օրգան համակարգերի ախտահարմամբ, ինչպես նաև քրոնիկ ընթացքի հակվածությամբ:
Պատմական տեղեկություններ:
Այս հիվանդության մասին առաջին տվյալները գալիս են դեռ շատ հնուց` 2400 տարի մեր թվարկությունից առաջ: Գիտական տեղեկություններից առաջինը կապված է Միջերկրական ծովի ափերի և կղզիների աշխարհագրական տեղամասերի հետ: 1859թ. Մարստոնը Մալթա կղզում նկարագրեց այս հիվանդությունը, որի հետևանքով էլ այն կոչվեց ՙՄալթիական տենդ՚: Բրուցելյոզի ուսումնասիրման պատմության մեջ շրջադարձային փուլ հանդիսացավ 1886թ., երբ Bruce-ը ՙՄալթիական տենդից՚ մահացած մարդու փայծաղում հայտնաբերեց հարուցիչը, որը կոչեց Micrococcus melitensis:
1897թ. Ռայտը և Սեմպլը հաստատեցին, որ ՙՄալթիական տենդով՚ հիվանդի արյան շիճուկը M. melitensis-ի հետ տալիս է ագլյուտինացիա, և մինչ օրս այս ռեակցիան Ռայտի անունով մեծ դեր ունի հիվանդության շճաբանական ախտորոշման մեջ: Այդ նույն թվականին դանիացի գիտնականներ Բանգը և Ստրիբոլդը վիժած կովի հարպտուղային հեղուկից անջատեցին մի միկրոօրգանիզմ, որը կոչվեց Brucella abortis bovis, իսկ 1914թ. Ջ. Տրաումը վիժած խոզի հարպտղային ջրերից անջատեց Br. abortis suis: 1920թ. Mejer-ը առաջարկեց կովերի, խոզերի, այծերի ու ոչխարների հարուցիչներին միավորել Brucella անվանման տակ, իսկ հիվանդությունը կոչել ՙբրուցելյոզ՚ (Bruce-ի պատվին):
1957թ. ԱՄՆ-ում Յուտա նահանգում անապատային առնետներից անջատեցին բրուցելլաների նման միկրոօրգանիզմներ, որոնք կոչվեցին Brucella neatomae: 1970թ. բրուցելլաների թիվն ավելացավ ևս երկու տեսակով (Մեխիկո)`1 ոչխարների համաճարակներ առաջացնող (br. ovis) և 2 շների (br. canis): 1904-1907թ. ՙՄալթիական տենդն՚ ուսումնասիրելիս հաստատվեց մարդու և այծերի հիվանդության համաճարակային կապը:
Մարդու մոտ ՙայծերի տենդի՚ լաբորատոր ախտորոշումը տվել է Ա. Ա. Կրամնիկը 1912թ. Աշխաբադում: Ախտածագում: Ներկայումս լաբորատոր հաստատված են բրուցելյոզի 6 հիմնական հարուցիչներ` Br. melitensis, Br. abortus bovis, Br. abortus suis, Br. neotomae, Br. canis, Br. ovis: Ոչխարները և այծերը br. melitensis-ի հիմնական կրողներն են, br. abortus bovis-ը ախտահարում է խոշոր եղջերավորներին, br. abortus suis-ը` խոզերին, br. neotomae-ն անապատային առնետներին, br canis-ի և br. ovis-ի դերը մարդու ախտաբանության մեջ դեռևս ուսումնասիրվում է: Մորֆոլոգիորեն տարբեր հարուցիչները խիստ նման են: Բրուցելյոզի հարուցիչները կլոր, օվոիդ կամ ցուպիկաձև են, շատ փոքր չափերի (0.3-0.6մկմ), գրամբացասական են, աճում են սովորական սննդային միջավայրում շատ դանդաղ (37Ե-ի պայմաններում 3 շաբաթվա ընթացքում): Կրկնակի ցանքսի դեպքում նրանց աճն արագանում է: Հակաբիոտիկների ազդեցության տակ բրուցելլաները ձևափոխվում են L- ձևերի: Բնորոշվում են մեծ ինվազիվությամբ և ներբջջային մակաբուծմամբ: Նրանց քայքայումից առաջանում է էնդոտոքսին: Բնորոշ է նրանց ագրեսիվությունը: Ապրում և բազմանում են ռետիկուլոէնդոթելիալ բջիջներում, սակայն կարող են գոյաձևել նաև արտաբջջային ձևով:
Բոլոր տեսակի բրուցելաների մոտ դիտվում է բակտերիոֆագիայի երևույթը: Հարուցիչներն անկայուն են բարձր ջերմաստիճանի նկատմամբ` 60Ե-ում նրանք ոչնչանում են 30 րոպեում, իսկ եռացնելիս` անմիջապես: Ցածր ջերմաստիճանում բավական կայուն են և պահպանվում են կրկնակի սառեցման և հալեցման դեպքում: Արևի ճառագայթների անմիջական ազդեցությունից ոչնչանում եմ մի քանի րոպեում, իսկ ցրված ճառագայթներից` 7-8 օրվա ընթացքում: Սովորական ախտահանիչ լուծույթների ազդեցության տակ ոչնչանում են մի քանի րոպեում: Բրուցելլաները շրջակա միջավայրում և սննդանյութերի մեջ կարող են երկարատև պահպանվել` կովի կաթում` մինչև 45 օր, կարագի, սերի, թարմ պանիրների մեջ` մինչև նրանց պիտանելիության ժամկետը, բրինզա պանրում` 60 օր, սառեցված կարագի մեջ` 5 ամսից ավելի, աղ դրած ճարբում` 2 ամիս, բրդի մեջ` 3-4 ամիս:
Ըստ վիրուլենտության մարդու համար ավելի ախտածին է Br. melitensis-ը: Br. abortus bovis-ն ու br. suis-ը ավելի քիչ ախտածին են և առաջացնում են հիվանդության սպորադիկ դեպքեր: Բրուցելաներից ovis-ը, neotomae-ն և canis-ը առաջացրել են եզակի դեպքեր: Բրուցելյոզի միգրացիայի դեպքում այծերի և ոչխարների բրուցելաները կարող են վերափոխվել տարբեր բիոտարբերակների:
Համաճարակաբանությունը.
Բրուցելյոզը տիպիկ զոոնոզ վարակ է տարբեր փոխանցման մեխանիզմներով և արտահայտված հիվանդության մասնագիտական բնույթով: Վարակի աղբյուրը հիվանդ ոչխարներն են, այծերը, կովերը, խոզերը: Հարուցչի այլ տարատեսակներով հարուցված հիվանդությունները շատ հազվադեպ են և համաճարակային վտանգ առանձնապես չեն ներկայացնում: Մարդու համար առավել վտանգավոր վարակի աղբյուր են մանր և խոշոր եղջերավորները, խողերը և որոշ դեպքերում` հյուսիսային եղջերուները: Սրանցից էլ ավելի հաճախ վտանգ են ներկայացնում մանր եղջերավորները, քանի որ br. melitensis-ը ավելի վիրուլենտ է: Ոչխարների ու այծերի մոտ էպիզոդիկ հիվանդությունը մարդկանց շրջանում առաջացնում է բռնկումներ: Հիվանդ մարդը վարակի աղբյուր չի հանդիսանում: Մարդկանց վարակվածության համար առավել վտանգավոր է կենդանիների ծնելու և վիժումների շրջանը` շփումը վիժված պտղի, հարպտղային ջրերի, նորածին կենդանիների, ընկերքի և այլնի հետ:
Վիժած կենդանիների սեռական ուղիներում, կաթում, մեզում բրուցելաները պահպանվում են դեռևս երկար ժամանակ` մինչև 15 ամիս: Դրանք կարող են արտադրվել ինչպես ծնման, այնպես էլ սովորական արտադրությունների մեջ: Կենդանիներից մարդուն փոխանցման պրոցեսում մեծ համաճարակային նշանակություն են ստանում միսը և հում կաթնամթերքները` կաթը, պանիրը և այլն: Վերջիններում հարուցիչները կարող են պահպանվել 15-60 օր, մսում` մինչև 20 օր:
Առավել վտանգավոր են այծերի և ոչխարների կաթից ստացվող մթերքները, մասնավորապես բրինզա պանիրը: Համաճարակային վտանգ են ներկայացնում վիժած կենդանիների բուրդը, կաշին, միսը: Վարակումը տեղի է ունենում վերջիններիս մշակման ժամանակ, երբ խախտվում են սանիտարահիգիենիկ կանոնները: Այսպիսով մարդու վարակումը իրականանում է սննդային, շփման եղանակով: Հնարավոր է վարակի փոխանցման աէրոգեն եղանակը կենդանու արտաթորանքների և հողի փոշային մասնիկների միջոցով: Մանկական հասակում գերակշռող է վարակի տարածման ալիմենտար ուղին և ավելի հազվադեպ շփման եղանակը` կապված այդ աշխատանքների մեջ երեխաների սակավ ընդգրկումը: Բրուցելյոզով հիվանդանում են տարբեր տարիքի երեխաները` սկսած կրծքի հասակից: Ամենաքիչ հիվանդացությունը բաժին է ընկնում վաղ հասակի երեխաներին` կապված սնուցման առանձնահատկություններից և հազվադեպ շփումից:
Դպրոցական երեխաները ավելի հաճախ են հիվանդանում: Բրուցելյոզը չի փոխանցվում ներարգանդային ճանապարհով, ինչպես նաև կրծքի կաթի միջոցով: Հիվանդությունը կարող է հանդիպել տարվա բոլոր եղանակներին: Այծերի, ոչխարների բրուցելյոզն ունի ձմռան-գարնան սեղոնայնություն, կապված կենդանիների ծնելու ժամանակահատվածի հետ: Գյուղական շրջաններում նշված սեզոնայնությունն առավել ընդգծված է: Ախտաբանություն և պաթոմորֆոլոգիան: Չնայած այս հիվանդությանը վերաբերող բազմաթիվ փորձնական հետազոտություններին, բրուցելյոզի ախտաբանության որոշ գծեր մինչև օրս պարզաբանված չեն: Բերանի խոռոչի լորձաթաղանթի (նշիկներ, ավշահանգույցներ, լեզվարմատ) և մաշկի միջոցով ներթափանցելով օրգանիզմ, բրուցելաներն ամրանում են շրջանային ավշահանգույցներում (ենթաըմպանային, ենթալեզվային, պարանոցային և նաև իլեոցեկալ հատվածի շրջանի): Հարուցչի արտահայտված վիրուլենտականության դեպքում ավշային և արյունատար անոթներով հարուցիչները ցրվում են ողջ օրգանիզմով մեկ: Բրուցելյոզային բակտերեմիան պատճառ է դառնում լյարդում, փայծաղում, ոսկրածուծում և այլ օրգաններում հարուցիչների երկարատև պահպանման, վարակի շտեմարանների գոյացման: Տարբեր էնդո- և էկզոգեն գործոնների ազդեցության տակ վերջիններից հարուցիչները դուրս գալով առաջացնում են պրոցեսի գեներալիզացիա` հետագա սերմնացրմամբ: Բրուցելյոզի ախտաբանության մեջ էական դեր է խաղում ալերգիան, որը բնորոշվում է դանդաղեցված տիպի գերզգայունությամբ:
Ալերգիկ ֆոնն ու նրա փոփոխականության աստիճանն էլ որոշում են պաթոմորֆոլոգիական փոփոխությունների յուրահատկությունը, կլինիկական ընթացքի առանձնահատկությունը և ուղղակիորեն կապված են անլիարժեք սնուցումից, մրսածությունից, գերտաքացումից, ուղեկցող ամենատարբեր հիվանդություններից: Վերջիններս զգալի ընկճում են օրգանիզմի ալերգիկ ռեակտիվականությունը: Բրուցելյոզային իմունիտետն հիմնականում ՙոչ ստերիլ՚ է և հարաբերական, սակայն երբեմն կարող է դիտվել և ՙստերիլ՚ փուլով: Բրուցելյոզի դեպքում էապես ընկնում է T-լիմֆոցիտների մակարդակը, իսկ B և O-լիմֆոցիտներն ավելի բարձր են, քան առողջ մարդկանց մոտ: Բրուցելյոզի իմունիտետը բնորոշվում է դանդաղ ձևավորմամբ և անկայունությամբ: Այն մեծ մասամբ չի ապահովում օրգանիզմի բակտերիաբանական մաքրումը: Հարուցիչներն երկարատև պահպանվում են մետաստատիկ օջախներում և կրկին ու կրկին արյան մեջ ներթափանցելով առաջացնում ռեակտիվ-ալերգիկ փոփոխություններ, պրոցեսի քրոնիզացիա, որի հետևանքով բրուցելյոզը դառնում է խրոնիոսեպսիս: Հիվանդության էնդեմիկ օջախներում հանդիպող գերվարակը, դառնալով լրացուցիչ գործոն, նպաստում է սրացումների, կրկնությունների և քրոնիզացիայի զարգացման պատճառ: Հարուցչի և նրա կենսագործունեության արգասիքների երկարատև ազդեցությունը օրգանների ու հյուսվածքների վրա պայմանավորում են օրգանիզմի իմունո-ալերգիկ ձևափոխությունը` արտահայտվելով ենթասուր և քրոնիկ բրուցելյոզին բնորոշ երևույթների համակցությամբ:
Այս շրջանում հիվանդության կլինիկայում երևան են գալիս տարբեր տեղակայման օջախային ախտահարումներ: Ընդ որում, այս շրջանում ընկնում է հարուցչի արյունից անջատման հնարավորությունը ցանքսի միջոցով, բայց ի հայտ են գալիս դրական ալերգիկ փորձեր (Բյուրնեի փորձը): Առողջացման շրջանում հիվանդությունն ավարտվում է կամ բորբոքային գոյացությունների լրիվ ներծծմամբ, կամ տարբեր օրգաններում ու հյուսվածքներում կայուն, անդարձելի սպիական փոփոխություններով:
Բրուցելյոզի ժամանակ դիտվող ախտաբանաանատոմիական փոփոխությունները բազմաբնույթ են: Հիմնականում ախտահարվում է տարբեր օրգանների շարակցական հյուսվածքը: Հիվանդության սուր շրջանում ավշային հանգույցներում և ներքին օրգաններում առաջանում են էքսուդատիվ-բորբոքային փոփոխություններ` շճային բորբոքմամբ: Զարգանում է ինֆեկցիոն ռեակտիվ վասկուլիտ:
Հիվանդության ենթասուր և քրոնիկ փուլերում գերակշռող են յուրահատուկ բրուցելյոզային գրանուլեմաների առաջացմամբ ուղեկցվող պրոդուկտիվ բորբոքային փոփոխությունները: Գրանուլեմները առաջանում են հիմնականում հենաշարժիչ, նյարդային, սեռական համակարգում, ուր զարգանում օջախային դիֆուզ ֆիբրոսկլերոտիկ փոփոխություններ և պարենխիմայի ատրոֆիա:
 Կլինիկա.
Կլինիկա.
Բրուցելյոզի ինկուբացիոն շրջանը ճշգրիտ չէ: Միջինը կազմում է 7-30 օր, սակայն կարող է երկարել 4-7 շաբաթ և ավելի: Պատվաստված երեխաների մոտ այն կազմում է 2-2,5 ամիս: Երեխաների մոտ հիվանդության սկիզբը կարող է լինել սուր, կամ ենթասուր: Կլինիկորեն արտահայտված ձևերն ընթանում են երկարատև տենդով (սուբֆեբրիլ): Հազվադեպ մանկական բրուցելյոզը կարող է ընթանալ առանց ջերմության: Հիվանդության հիմնական նշաններն են` ստորին վերջույթների ընդմիջվող ցավեր, արագ հոգնածություն, գլխացավ, դող, որին հաջորդում է գերքրտնարտադրությունը, քնի խանգարում, ախորժակի անկում: ԿՆՀ-ի ֆունկցիոնալ ախտահարման մասին վկայում են գլխացավերը, քնի խանգարումը, արագ հոգնածությունը, ընկճված տրամադրությունը, լացկանությունը, գրգռված վիճակները: Որպես կանոն, մշտապես դիտվում են պարասիմպաթիկ նյարդային համակարգի տոնուսի գերակշռությամբ վեգետատիվ ախտահարումներ` դրսևորվելով անոթային ռիթմի անկայունությամբ, զարկերակային ճնշման իջեցման հակվածությամբ, ակրոցիանոզով և մաշկի պիգմենտացիայով: Վեգետոդիստոնիան հաճախ ուղեկցվում է քրտնարտադրությամբ: Երեխաների մոտ շճային մենինգիտներն ու մենինգոէնցեֆալիտները հազվադեպ են հանդիպում:
Մաշկային ծածկույթները գունատ են, թեթևակի դեղնած ու մարմարանման: Երբեմն դիտվում է ցանավորում ամենատարբեր բնույթի: Հիվանդության ձգձգվող ձևերի դեպքում` 3-6 ամիս, լինում է մանր, իսկ շատ հազվադեպ նաև թիթեղավոր թեփոտում: Հոդացավերը թռչող բնույթի են, տանջող, առանց վերջիններիս օբյեկտիվ փոփոխությունների: Այդ ցավերն այնքան համառ ու տանջող են, որ երեխային զրկում են ոչ միայն հանգստից, այլև քնից: Ավելի հազվադեպ դիտվում են միալգիաներ ձկնամկաններում, արթրիտներ, բուրսիտներ և տենդովագինիտներ: Հիվանդությանը խիստ հատկանշական է հոդային ֆիբրոզիտների զարգացումը, որոնք կարող են տևել մի քանի ժամից մինչև մի քանի օր: Միշտ ախտահարվում են ծայրամասային ավշահանգույցները: Այն երբեմն ընդունում է տարածուն բնույթ: ` հետագա խոցոտմամբ: Շնչական համակարգը հազվադեպ է ընդգրկվում ախտաբանական պրոցեսի մեջ` լարինգիտ, բրոնխիտ, թոքաբորբ: Սիրտանոթային համակարգի ախտահարումը հանդիպում է բրուցելյոզի ծանր ձևերի դեպքում, դրսևորվելով սրտի սահմանների լայնացմամբ, տոների խլացմամբ, երբեմն գագաթում սիստոլիկ աղմուկով: Անոթազարկը թույլ է, զարկերակային ճնշումն իջած: Էապես խանգարված է մազանոթային շրջանառությունը:
Աղե-ստամոքսային տրակտի կողմից փոփոխություններն արտահայտվում են ախորժակի անկմամբ, տարբեր տեղակայման ցավերով: Հաճախ նշվում է սրտխառնոց, փսխում: Լեզուն փառակալած է, վաղ հասակի երեխաների մոտ առկա է լուծը, մեծահասակների մոտ` փորկապությունը: Դիտվում է չափավոր հեպատոսպլենոմեգալիա: Միզասեռական համակարգի ախտահարումներից են օրխիտները: Ծայրամսային արյամ մեջ չափավոր հիպոքրոմ անեմիա է, ԷՆԱ-ի արագացում, ռետիկուլոցիտոզ, ծանր ձևերի դեպքում` արտահայտված թրոմբոցիտոպենիա: Հիվանդների մեծամասնության մոտ լեյկոպենիա է, հազվադեպ` լեյկոցիտոզ լիմֆոցիտոզով և մոնոցիտոպենիայով: Վաղ հասակում հիվանդության սկիզբը սուր է` արտահայտված տենդով, ինտոքսիկացիայով և ընդհանուր ինքնազգացողության վատացմամբ: Մաշկի, ավշահանգույցների, հենաշարժիչ համակարգի ախտահարումներն արտահայտված չեն, բայց մյուս կողմից կարող են դիտվել շնչական համակարգի ախտահարումներ վերին շնչուղիների կատառի, տարածուն բրոնխիտի և մանրօջախային թոքաբորբի ձևով: Մարսողական օրգանների ախտահարումները դրսևորվում են վաղ և հաճախ (անոռեքսիա, դիսպեպսիա, կոլիտ): Մեծանում է լյարդը, փայծաղը (դանդաղ ետ զարգացմամբ), առաջանում է հիպոքրոմ անեմիա, ԷՆԱ-ն արագանում է, դիտվում է լեյկոցիտոզ: Նախադպրոցական հասակի երեխաների մոտ բրուղելյոզի սկիզբն աստիճանական է:
Առաջին պլանում են ավշահանգույցները, լյարդի, փայծաղի մեծացումը: Դիտվում են ախտահարումներ նյարդային, սիրտանոթային համակարգի կողմից: Այս տարիքային խմբում հենաշարժիչ համակարգի ախտահարումները մեծ դեր չունեն: Դպրոցական երեխաների մոտ ախտահարվում են ավշահանգույցները, չկան սպոնդիլոարթրիտներ, դեֆորմացնող պոլիարթրիտ, ծայրամասային նյարդային համակարգը խիստ հազվադեպ է ախտահարվում(ռադիկուլիտներ, իշալգիա), հաճախ չեն միզասեռական համակարգի փոփոխությունները: Ըսըտ ընթացքի տարբերում են բրուցելյոզի սուր, ենթասուր և քրոնիկ ձևերը: Սուր ձևը տևում է մինչև 3 ամիս, բնորոշվում արտահայտված տենդով, անոռեքսիայով, քրտնարտադրությամբ, ոսկրերի, հոդերի և մկանացավերով, նյարդային և սիրտանոթային համակարգերի ախտահարմամբ, հեպատոմեգալիայով, լեյկոպենիայով և լիմֆոցիտոզով և ԷՆԱ-ի արագացմամբ: Ենթասուր ձևն ավելի հազվադեպ է և տևում է 3 ամսից ավելի:
Հիվանդության սկիզբն աստիճանական է (հազվադեպ` սուր): Ջերմությունը սուբֆեբրիլ է, նշում են ընդհանուր թուլություն, հոգնածություն,, ախորժակի անկում: Այս ամենը զուգակցվում է կարճատև պոլիարթրիտի ախտանիշներով, գրգռվածության բարձրացմամբ, գլխացավերը խիստ բնորոշ են ենթասուր ձևին: Արյան մեջ արտահայտված լիմֆոցիտոզ է, լեյկոպենիա, ԷՆԱ-ն երբեմն արագացած է: 6 ամսից ավելի տևողությամբ քրոնիկ ձևին բնորոշ են բազմաբնույթ ախտանիշները և աստիճանական սկիզբը: Հիվանդները գանգատվում են շատ հոգնելուց, գլխացավերից, մկանացավերից, գերքրտնարտադրությունից: Ջերմությունը ալիքային, երկարատև (6 ամիս), սուբֆեբրիլ է:
Մաշկի վրա դիտվում են սնուցման խանգարման տարբեր չափեր ու տեղակայում ունեցող դեպիգմենտավորված տեղամասեր, մանր կամ թիթեղավոր թեփոտում: Այս ձևին բնորոշ են մեծացած ծայրամասային ավշահանգույցները (անցավ ու շարժուն), համառ պոլիարթրալգիաները, երբեմն` պոլիարթրիտները` հետագա հոդերի ձևափոխմամբ: Ռենտգենաբանորեն` օստեոպորոզի երևույթներ, հոդային ճեղքերի նեղացում, հոդային մակերեսների հաստացում: Հաճախակի են բուրսիտները, համառ միալգիաները, փորացավերը, սրտխառնոցը, փսխումը, անոռեքսիան, հեպատոմեգալիան` ֆունկցիոնալ խանգարումներով: Արյան մեջ նորմոցիտոզ է կամ լեյկոպենիա, լիմֆոցիտոզ, թրոմբոցիտոպենիա: Հաճախ, այս ձևի ժամանակ, դիտվում են ռեցիդիվներ, որոնք ընթանում են այլ կլինիկական ձևերով: Եվ երեխաների, և մեծահասակների մոտ տարբերում են համաճարակային և սպորադիկ բրուցելյոզ: Համաճարակային բրուցելյոզը հանդիպում է այն վայրերում, ուր վարակվածությունը պայմանավորված է առավել վիրուլենտ Br. melitensis-ով (ոչխարների, այծերի բրուցելյոզ): Հիվանդության այս ձևն ընթանում է խիստ ծանր, արտահայտված նյարդային, հենաշարժիչ համակարգերի ախտահարմամբ, տենդով, ավշահանգույցների և մաշկի ախտահարումներով, լյարդի, փայծաղի մեծացմամբ: Արյան մեջ լեյկոպենիա է, լիմֆոցիտոզ, թրոմբոցիտոպենիա, ԷՆԱ-ն արագացած է: Սպորադիկ դեպքեր ասելով հասկանում ենք քաղաքային հիվանդացությունը, որի անամնեզում անմիջական շփումը կենդանիների հետ բացակայում է, սակայն առկա է հում կաթնամթերքի օգտագործումը:
Բրուցելյոզի այս ձևերն ընթանում են համեմատաբար թեթև, սուբֆեբրիլ ջերմությամբ, չափավոր մաշկային և ավշային փոփոխություններով: Որպես կանոն, բացի պոլիարթրալգիայից, բացակայում են բուրսիտը, ֆիբրոզիտը և տենդովագինիտը: Սուր շրջանում տևողությունը մինչև 3 ամիս է, ենթասուրը` մինչև 6 և քրոնիկ` 6 ամսից ավելի:
Ելքը.
Մահացությունը խիստ հազվադեպ է: Առողջության համար ելքը հաճախ անբարենպաստ է
Ախտորոշում: Բրուցելյոզի հստակ ախտորոշումը հնարավոր է միայն համատեղ ուսումնասիրման մեթոդների օգնությամբ: Հիվանդության ախտորոշման համար հիմնական նշանակություն ունի արյունից, ոսկրածուծից, լեղուց,  ավշահանգույցներից, լիքվորից, թարախից, ներհոդային հեղուկից, փայծաղի պունկտատից, կղանքից, մեզից հարուցչի անջատումը մաքուր կուլտուրայի տեսքով: Այն հաջողվում է (արյան մեջ հայտնաբերումը) հիվանդության սուր շրջանում կամ սրացման դեպքում ձգձգվող ջերմության բարձրացման ժամանակ: Բացասական պատասխանը դեռևս չի ժխտում բրուցելյոզը: Մանկական պրակտիկայում կենսաբանական և իմունոֆլյուորեսցենցիայի մեթոդները չեն կիրառվում: Արյան ցանքսի դեպքում հարուցիչները դանդաղ են աճում և հայտնաբերվում են սովորաբար 5-10 օր անց, երբեմն նույնիսկ` 20-30 օր հետո: Ախտորոշման շճաբանական մեթոդներից են ԱՌ (Ռայտի ռեակցիան), ԿԿՌ (կոմպլեմենտի կապման ռեակցիան), ԿԵԿՌ (կոմպլեմենտի երկարատև` 18 ժամվա ընթացքում, կապման ռեակցիան) ԱնՀԱՌ, Կումբսի ռեակցիան (ոչ լրիվ հակամարմինների հայտնաբերման հակագլոբուլինային փորձը) և Խեդելսոնի ռեակցիան (բրուցելյոզի արագ ախտորոշման համար առարկայաձև ապակու վրա հետազոտվող շիճուկի տարբեր նոսրացումների հետազոտությունը): Որպես անտիգեն օգտագործվում է մեթիլեն կապույտով ներկված սպանված բրուցելյոզային կուլտուրան: Ռայտի ռեակցիան ունի արտահայտված յուրահատկություն: ԱՌ-ի բարձր տիտրեր սովորաբար հայտնաբերվում են հիվանդության սկզբից 1-2 ամիս անց: Ախտորոշիչ է համարվում 1:200-ը: Խեդելսոնի ռեակցիայի առավելությունը Ռայտի ռեակցիայից այն է, որ այն մատչելի է բոլոր լաբորատորիաների համար, և արդյունքը ստացվում է արագ` 8-10 րոպեում: Բացասական կողմը այն է, որ ռեակցիայի արդյունքում հնարավոր չէ ճշտել ագլուտինինների տիտրի աճը: Բրուցելյոզի ախտորոշման նպատակով լայնորեն կիրառվում է ներմաշկային ալերգիկ փորձը (Բյուրնեի ռեակցիան), որը խիստ յուրահատուկ է և աչքի է ընկնում բարձր զգայունությամբ: Այն իրականացվում է բրուցելաների բուլյոնային կուլտուրայի ֆիլտրատի ներմաշկային ներարկմամբ: Հիմնված է բրուցելյոզային անտիգենով սենսիբիլիզացված օրգանիզմի պատասխան ռեակցիայի վրա, որն արտահայտվում է ներարկման տեղում բորբոքային այտուցի առկայությամբ (առանց այտուցի չի ախտորոշվում): Ռեակցիան հաշվարկվում է ըստ այտուցի չափերի` մինչև 1սմ տրամագծով` ռեակցիան կասկածելի է, 3-6 սմ` դրական և 6 ավելի` խիստ դրական: Սովորաբար ռեակցիան դրական է 3-4-րդ շաբաթում: Ռեակցիան դիտվում է 24 և 48 ժամ անց: Այն կարող է դրական լինել կենդանի վակցինայով պատվաստվածների մոտ: Հիմնականում ախտորոշիչ նշանակություն ունի քրոնիկ բրուցելյոզի համար: Ռայտի ռեակցիան և Բյուրնեի փորձն ըստ իրենց նշանակության կարևոր է հիվանդության տարբեր փուլերում: Նրանք փոխկապված չեն, այլ միայն լրացնում են միմյանց: Տարբերակվում է որովայնային տիֆից, գրիպից, ռևմատիզմից, Q-տենդից, սեպսիսից, տուլարեմիայից, տուբերկուլյոզից, ռևմատոիդ պոլիարթրիտից, վիսցերալ լեյշմանիոզից, լիմֆոգրանուլեմատոզից և այլն:
ավշահանգույցներից, լիքվորից, թարախից, ներհոդային հեղուկից, փայծաղի պունկտատից, կղանքից, մեզից հարուցչի անջատումը մաքուր կուլտուրայի տեսքով: Այն հաջողվում է (արյան մեջ հայտնաբերումը) հիվանդության սուր շրջանում կամ սրացման դեպքում ձգձգվող ջերմության բարձրացման ժամանակ: Բացասական պատասխանը դեռևս չի ժխտում բրուցելյոզը: Մանկական պրակտիկայում կենսաբանական և իմունոֆլյուորեսցենցիայի մեթոդները չեն կիրառվում: Արյան ցանքսի դեպքում հարուցիչները դանդաղ են աճում և հայտնաբերվում են սովորաբար 5-10 օր անց, երբեմն նույնիսկ` 20-30 օր հետո: Ախտորոշման շճաբանական մեթոդներից են ԱՌ (Ռայտի ռեակցիան), ԿԿՌ (կոմպլեմենտի կապման ռեակցիան), ԿԵԿՌ (կոմպլեմենտի երկարատև` 18 ժամվա ընթացքում, կապման ռեակցիան) ԱնՀԱՌ, Կումբսի ռեակցիան (ոչ լրիվ հակամարմինների հայտնաբերման հակագլոբուլինային փորձը) և Խեդելսոնի ռեակցիան (բրուցելյոզի արագ ախտորոշման համար առարկայաձև ապակու վրա հետազոտվող շիճուկի տարբեր նոսրացումների հետազոտությունը): Որպես անտիգեն օգտագործվում է մեթիլեն կապույտով ներկված սպանված բրուցելյոզային կուլտուրան: Ռայտի ռեակցիան ունի արտահայտված յուրահատկություն: ԱՌ-ի բարձր տիտրեր սովորաբար հայտնաբերվում են հիվանդության սկզբից 1-2 ամիս անց: Ախտորոշիչ է համարվում 1:200-ը: Խեդելսոնի ռեակցիայի առավելությունը Ռայտի ռեակցիայից այն է, որ այն մատչելի է բոլոր լաբորատորիաների համար, և արդյունքը ստացվում է արագ` 8-10 րոպեում: Բացասական կողմը այն է, որ ռեակցիայի արդյունքում հնարավոր չէ ճշտել ագլուտինինների տիտրի աճը: Բրուցելյոզի ախտորոշման նպատակով լայնորեն կիրառվում է ներմաշկային ալերգիկ փորձը (Բյուրնեի ռեակցիան), որը խիստ յուրահատուկ է և աչքի է ընկնում բարձր զգայունությամբ: Այն իրականացվում է բրուցելաների բուլյոնային կուլտուրայի ֆիլտրատի ներմաշկային ներարկմամբ: Հիմնված է բրուցելյոզային անտիգենով սենսիբիլիզացված օրգանիզմի պատասխան ռեակցիայի վրա, որն արտահայտվում է ներարկման տեղում բորբոքային այտուցի առկայությամբ (առանց այտուցի չի ախտորոշվում): Ռեակցիան հաշվարկվում է ըստ այտուցի չափերի` մինչև 1սմ տրամագծով` ռեակցիան կասկածելի է, 3-6 սմ` դրական և 6 ավելի` խիստ դրական: Սովորաբար ռեակցիան դրական է 3-4-րդ շաբաթում: Ռեակցիան դիտվում է 24 և 48 ժամ անց: Այն կարող է դրական լինել կենդանի վակցինայով պատվաստվածների մոտ: Հիմնականում ախտորոշիչ նշանակություն ունի քրոնիկ բրուցելյոզի համար: Ռայտի ռեակցիան և Բյուրնեի փորձն ըստ իրենց նշանակության կարևոր է հիվանդության տարբեր փուլերում: Նրանք փոխկապված չեն, այլ միայն լրացնում են միմյանց: Տարբերակվում է որովայնային տիֆից, գրիպից, ռևմատիզմից, Q-տենդից, սեպսիսից, տուլարեմիայից, տուբերկուլյոզից, ռևմատոիդ պոլիարթրիտից, վիսցերալ լեյշմանիոզից, լիմֆոգրանուլեմատոզից և այլն:
Բուժում.
Հիվանդության բուժումը կոմպլեքսային է` հաշվի առնելով հիվանդի անհատական յուրահատկությունները: Բուժման հիմնական մեթոդը յուրահատուկ պատվաստանյութի ընդունումն է օրգանիզմի դեսենսիբիլիզացիայի նպատակով: Պոլիկլինիկայի պայմաններում վակցինան տրվում է ենթամաշկային եղանակով: Ն/ե և մ/մ եղանակով այն ներարկվում է միյն ստացիոնարում: Ե/մաշկ. ներարկվում է ենթաթիակային շրջանում 2-5 օրյա ընդմիջմամբ` հաշվի առնելով օրգանիզմի ընդհանուր և տեղային ռեակցիան: Սկզբնական դոզան նախադպրոցական երեխաների համար 5մլն միկրոբային մարմնիկ է, դպրոցականների համար` 10մլն: Բոլոր հետագա դողաները ավելացվում են 1.5-2 անգամ: Վերջին դոզան դպրոցական երեխաների համար 1200-1300մլն է, կուրսը` 8-10 ներարկում 5-6 շաբաթում: Որոշ դեպքերում, երբ կա ռեակցիա, նախորդ ներարկման դոզան պահպանում են: Հիվանդների 1/2 -1/3-ի մոտ դիտվում է տեղային ռեակցիաներ: Տեղային ռեակցիան արտահայտվում է մաշկի կարմրությամբ, այտուցով և ցավոտությամբ (2-10-12սմ): Վերջինս հաճախ ուղեկցվում է ավշահանգույցների ցավոտությամբ, որը 2-5 օր հետո անհետ վերանում է: Ընդհանուր ռեակցիան դրսևորվում է 2-3 ժամ անց ջերմության բարձրացմամբ 1-2ԵC և բրուցելյոզի տարբեր ախտանիշների սրացմամբ: Բուժման կուրսի վերջում ընդհանուր ռեակցիայի նշաններն անհետանում են կամ խիստ քչանում: Մ/մ ներարկման դեպքում պատվաստման դոզան 100-200-300 հազար միկրոբային մարմնիկ է: Ռեակցիայի բացակայության դեպքում այն ավելացվում է 2-3 անգամ: Չափավոր արտահայտված ռեակցիայի դեպքում դոզան հասցվում է 500 հազ-ից մինչև 1, 5,10, 20մլն միկրոբային մարմնիկ 1մ/մկ ներարկման համար: Ընդմիջումը 2-3 օր է, որը հետագայում հասցվում է 4-7 օրվա:
Կուրսը 5-8 ներարկում հետույքային շրջանում: Ընդհանուր ռեակցիայի ախտանիշներն են` ջերմության կարճատև բարձրացումը, գլխացավերի, հոդացավերի սաստկացում: Տեղային ռեակցիան` ներարկման տեղում աննշան ցավոտություն և կարմրություն: Միջին բուժական դոզաները ն/ե ներարկման դեպքուն հասնում է 100, 150, 200 հազարից մինչև 2մլն միկրոբային մարմնիկ 1 ներարկման համար: Միայն շատ հազվադեպ այն կարող է հասնել 5, 10, 20 մլն-ի: Ընդմիջումները 2-3 օր են, հետագայում` 4-7 օր, որը կախված է օրգանիզմի ռեակցիայից: Կուրսը 8-10 օր է: Առաջին դոզայի ներարկումից 2-12 ժամ հետո զարգանում է պատասխան ընդհանուր ռեակցիան, որը տևում է 6-8 ժամ: Պատվաստային բուժման հակացուցումներն և բրուցելյոզի զուգակցումը ակտիվ տուբերկուլյոզի, ռևմատիզմի հեպատիտի, նեֆրիտի բրոնխիալ ասթմայի և այլ հիվանդությունների հետ: Պետք է նշել, որ առավել արդյունավետ է վակցինայի ն/ե, ապա մ/մ և նոր ե/մ ներարկումը: Պատվաստային բուժումը երեխաների մոտ շատ արդյունք է տալիս: Կոմպլեքս բուժման մեջ կարևոր դեր ունի նաև անտիբիոտիկոթերապիան (լևոմիցետին, օքսիտետրացիկլին, էրիթրոմիցին, ստրեպտոմիցին, ռիֆամպիցին, ամպիցիլիններ, դոքսացիկլին, գենտամիցին և այլն): Նշված միջոցներն օգտագործվում են հասակային դեղաչափերով 10-15 օր: Բուժման կուրսը 2-3 ցիկլերի հերթափոխումն է 10-15 օրյա ընդմիջումներով: Սուր շրջանում բուժումը սկսում են անտիբիոտիկներով, ապա անցնում վակցինաթերապիայի: Անտիբիոտիկային բուժումը չի կանխարգելում ռեցիդիվները, և հիվանդությունը կարող է անցնել ենթասուր կամ քրոնիկ ընթացքի: Նման անարդյունավետությունը բացատրվում է վերջիններիս` բջջային թաղանթից ներթափանցման ցածր ունակությամբ և այդ պատճառով է հարուցիչները որոշ դեպքերում ձեռք են բերում կայունություն անտիբիոտիկների նկատմամբ:
Հեռանկարային է գամմագլոբուլին և անտիբիոտիկների համակցումը, որն ուժեղացնում է վերջիններիս ակտիվությունը: Սուր ծանր ընթացքով և քրոնիկ ձևերի ժամանակ ցուցված են կորտիկոստերոիդները` պրեդնիզոլոն 10-25մգ օրեկան 3-4 շաբաթ տևողությամբ: Սուր շրջանում օրգանիզմի դիմադրողականության խթանման համար կիրառվում է դիբազոլ, մետիլուրացիլ, պենտոքսիլ, տակտիվին, թիմալին: Հակաբորբոքիչ միջոցներից խորհուրդ են տրվում ոչ ստերոիդները` ասպիրին, բրուֆեն, վոլտարեն, ինդոմետացին, պարացետամոլ և այլն մինչև 4 շաբաթ տևողությամբ: Համակարգային ախտահարումների դեպքում կիրառվում է դելագիլ 3-4 ամիս տևողությամբ, նշանակվում են դեսենսիբիլիզացնող միջոցներ` դիմեդրոլ, պիպոլֆեն, սուպրաստին, տավեգիլ, կլարետին և այլն: Ռեցիդիվները կանխելու նպատակով նշանակվում է հակաբրուցելյոզային իմունոգլոբուլին: Քրոնիկ ձևերի դեպքում խորհուրդ է տրվում ալոէ, պելոիդին (0.5-1մլ 15-20 օր կամ 2 օրը 1 անգամ): Լայնորեն օգտագործվում են պոլիվիտամիններ: Ֆիզիոթերապևտիկ միջոցներից սուր և քրոնիկ ձևերի դեպքում կիրառվում է դիաթերմիան, ուլտրամանուշակագույն ճառագայթների էրիթեմիկ դոզաները, ՈւՎՉ, էլեկտրոֆորեզ, պարաֆինային ապլիկացիաները, սոլյուքսը, ուլտրաձայնը, ջրային պրոցեդուրաները, բուժական մարմնամարզություն, բուժիչ մերսումը: Կուրսը 10-15 պրոցեդուրա ամեն օր: Քրոնիկ ձևերի դեպքում ցուցված է բալնեոթերապիան` ծծմբաջրածնային և ռադոնային լոգանքները, ոսկրա-մկանային ախտահարումների դեպքում` ցեխաբուժություն: Կուրորտային բուժումը թույլատրվում է միայն սուր շրջանի ավարտից և ջերմության նորմալացումից 3 ամիս հետո: Կրկնությունների դեպքում բուժման կուրսը կրկնում են, սակայն վակցինոթերապիայի ներարկումների թիվը քչացնում են: Երբեմն, ռեցիդիվների բուժումն անց են կացվում առանց պատվաստային բուժման:
 Կանխարգելում.
Կանխարգելում.
Բրուցելյոզի կանխարգելումը ընդգրկում է բժշկական, տնտեսական և սանիտարա-անասնաբուժական միջոցառումներ: Դրանց մեջ կարևորոգույն տեղ է տրվում գյուղատնտեսական կենդանիների (ոչխարներ, խոզեր, այծեր և խոշոր եղջերավորներ) շրջանում վարակի վերացմանը: Երեխաների շրջանում կարևոր է սննդային վարակի կանխարգելումը: Բրուցելյոզային անբարենպաստ շրջաններից ստացված կաթնամթերքները պետք է պաստերիզացվեն (ջերմությունը 70Եc 30 րոպե տևողությամբ) կամ եռացվեն: Պանիրները պետք է ենթարկվեն մշակման (պահվեն աղաջրում 60 օր), քանի որ հարուցիչները ոչնչանում են միայն 2 ամիս անց միայն 3 ժամ եփելուց հետո: Յուրահատուկ պատվաստային կանխարգելումն անց է կացվում 7 տարեկանից հետո կենդանի բրուցելյոզային վակցինայով միանվագ վերմաշկային եղանակով 2 կաթիլ կամ 1մլ` ենթամաշկային: Վերմաշկային եղանակով օգտագործվող պատվաստանյութը նոսրացվում է 12 անգամ: Պատվաստվածները աշխատանքի կարող են անցնել միայն 3 շաբաթ անց: Հետպատվաստային իմունիտետը պահպանվում է 7-8 ամիս: Համաճարակային ցուցումներով կարելի է կատարել ռեվակցինացիա մ/մ 10-12 ամիս անց նույն եղանակով: Բրուցելյոզի դեմ պատվաստումը կարելի է իրականցնել միայն այլ պատվաստումներից 2 ամիս հետո և մինչև հաջորդ պատվաստումը պետք է անցնի առնվազն 30 օր:
Պատվաստման հակացուցումներն են`
- հետազոտման ժամանակ բրուցելյոզի կլինիկական արտահայտությունների առկայության դրական և բացասական շճաբանական և ալերգիկ ռեակցիաների պայմաններում
- դրական շճաբանական և ալերգիկ ռեակցիաներ
- հղիություն և կրծքով կերակրման շրջան Չնայած վակցինացիայի մեծ նշանակությանը, բրուցելյոզի կանխարգելման մեջ մեծ դեր ունեն անասնաբուժական և սանիտարական միջոցառումները:
Օջախներում բոլոր համալիր կանխարգելիչ միջոցառումներն իրականացվում են մինչև վերջ, այսինքն վերանում է վարակվածությունն ու հիվանդացությունը կենդանիների մոտ, որի հետևանքով էլ կանխվում է մարդկանց վարակումը:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










