 Բերանի խոռոչի լորձաթաղանթի վնասվածքային ախտահարումները: Բերանի խոռոչի լորձաթաղանթը անմիջական շփման մեջ է արտաքին միջավայրի
Բերանի խոռոչի լորձաթաղանթի վնասվածքային ախտահարումները: Բերանի խոռոչի լորձաթաղանթը անմիջական շփման մեջ է արտաքին միջավայրի
հետ և անընդհատ ենթարկվում է տարբեր քիմիական, մեխանիկական, ֆիզիկական, ջերմային, և այլ գործոնների ազդեցության: Բերանի խոռոչի լորձաթաղանթի արտահայտված պաշտպանական ֆունկցիայի շնորհիվ թույլ մեխանիկական և ֆիզիկական գրգռիչները՝որոնց նա ենթարկվում է սննդի ընդունման ժամանակ, էական ազդեցություն չեն թողնում նրա վրա:
Սակայն այդ նույն գրգռիչների ավելի ուժեղ ազդման ժամանակ, բերանի խոռոչի լորձաթաղանթի վրա առաջանում են այս կամ այն ախտաբանական փոփոխությունները, որոնց արտահայտման տեսակը կախված է վնասվածքային գործոնի ձևից, ինտենսիվությունից, ազդման տևողությունից, նրա տեղակայումից, բերանի խոռոչի լորձաթաղանթի անհատական կառուցվածքային առանձնահատկություններից և այլն:
Քանի որ բարանի խոռոչի լորձաթաղանթի վնասվածքային ախտահարման կլինիկական պատկերում գլխավոր դերը պատկանում է գրգռման ձևին, ապա անհրաժեշտ է առանձին քննարկել լորձաթաղանթի փոփոխությունները, որոնք առաջանում են.
- մեխանիկական
- Ֆիզիկական՝ջերմային, ճառագայթային
- քիմիական գործոնների հետևանքով:
Մեխանիկական վնասվածքներ
Մեխանիկական վնասվածքները կարող են լինել
- սուր՝ երբ լորձաթաղանթն ախտահարվում է կարճատև, սակայն ուժեղ ազդակով,
- խրոնիկ՝ երբ լորձաթաղանթն ախտահարվում է երկարատև, սակայն թույլ ազդակով:
Սուր մեխանիկական վնասվածք: Սուր մեխանիկական վնասվածքը (trauma mechanicum acutum) հանդիպում է շատ հազվադեպ և առաջանում է սուր գործիքներով լորձաթաղանթի վնասման կամ կծելու հետևանքով: Այն արտահայտվում է հեմատոմայի՝ներհյուսվածքային արյունազեղում առանց էպիթելի վնասման, էրոզիայի կամ խոցի տեսքով:
Կլինիկական պատկերը: Ներհյուսվածքային արյունազեղման ժամանակ վնասված օջախում նկատվում է աննշան ցավ, որը շատ արագ (1-3 օրում) անհետանում է:
էպիթելի ամբողջականության վնասման դեպքում առաջանում են էրոզիաներ՝շրջապատված ցավոտ ներսփռանքով:
Բերանի խոռոչի խորը վնասման և երկրորդային ինֆեկցիայի միացման դեպքում, այն երկար ժամանակ կարող է չապաքինվել, նրա եզրերը և հատակը ենթարկվում են նեկրոզի, որի հետևանքով առաջանում է խոց:
Բուժում: Բժշկական օգնության ծավալը կախված է վնասվածքի խորությունից և մեծությունից: Հեմատոմաների, էրոզիաների և փոքր խոցերի ժամանակ կատարվում է վնասված հատվածի և ամբողջ բերանի խոռոչի անտիսեպտիկ մշակում՝կանխարգելման նպատակով: Նշանակվում են անտիսեպտիկ լուծույթներով ողողումներ (կալիումի պերմանգանատ 1:5000; 0,5% ջրածնի պերօքսիդի լուծույթ և ուրիշ պրեպարատներ), էպիթելիզացիան խթանելու համար՝ ապլիկացիաներ կերատոպլաստիկներով (վիտամին A, E –ի յուղային լուծույթներ, կարոտոլին, մասուրի յուղ, սոլկոսերիլի քսուք կամ գել և այլն): Խորը վնասվածքների դեպքում դրվում են կարեր:
Կանխատեսում: Բարեհաջող է, սակայն երկրորդային վարակի միացման դեպքում կարող են առաջանալ երկարատև չապաքինվող խոցեր: 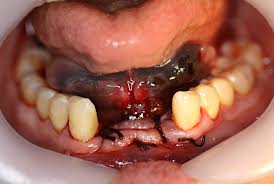 Քրոնիկական մեխանիկական վնասվածք
Քրոնիկական մեխանիկական վնասվածք
ԲԽԼ-ի խրոնիկ մեխանիկական վնասվածքը (trauma mechanicum chronicum) հանդիպում է բավականին հաճախ: Վնասման գործոն կարող են հանդիսանալ ատամի սուր եզրերը, անշարժ և շարժական պրոթեզները, ատամնաքարերը, վատ սովորությունները և այլն:
Ավելի հաճախ հանդիպում է մեծահասակների մոտ: Դրան նպաստում է լորձաթաղանթի տուրգորի իջեցումը, կծվածքի բարձրության իջեցումը, ատամի կարծր հյուսվածքի մաշվածության պատճառով, ատամների բացակայությունը և տեղաշարժը:
Ամենի հաճախ ախտահարվում է լեզուն, շրթունքները, անցման ծալքը և լորձաթաղանթի այն հատվածները, որոնք համարվում են պրոթեզային դաշտ: Բերանի խոռոչում ցանկացած պրոթեզ համարվում է ոչ ադեկվատ գրգռիչ: Սխալ պատրաստված պթորեզների դեպքում այս ամենին ավելանում է բերանի խոռոչի լորձաթաղանթի վասումը պրոթեզի հիմքի եզրերով, արհեստական պլաստմասե պսակներով, բռնիչներով, կամրջաձև պրոթեզի միջանկյալ հատվածով և այլն:
Կլինիկական պատկերը: Հիվանդները երկար ժամանակ գանգատներ չեն ունենում, կամ գանգատվում են աննշան ցավոտությունից, անհարմարության զգացումից և այտուցվածությունից:
Լորձաթաղանթի զննման ժամանակ կարող են հայտնաբերվել կատառալ բորբոքում (այտուց, հիպերեմիա), լորձաթաղանթի ամբողջականության խախտում էրոզիայի և խոցի տեսքով, պրոլիֆերատիվ փոփոխություններ, լեզվի պտկիկների հիպերտրոֆիա պապիլոմատոզի տեսքով, գերեղջերացում (լեյկոպլակիա): Ի դեպ այս փոփոխությունները կարող են հանդես գալ ինչպես միայնակ, այնպես էլ՝ կոմբինացված:
Կատարային բորբոքում
Առավել հաճախ առաջանում է խրոնիկ վնասվածքների ժամանակ և արտահայտվում է հիպերեմիայով, այտուցվածությամբ հյուսվածքների ներսփռումով: Այս փոփոխությունների արտահայտվածությունը կախված է գրգռիչի ուժից և ազդման տևողությունից: Ընդ որում պրոցեսը կարող է ընթանալ արտահայտված էքսուդացիայով՝շճային, լորձայինկամ թարախային: Կատարային բորբոքման ընթացքը կարող է լինել սուր և խրոնիկ: Սուր բորբոքումը տևում է 7-14 օր և գրգռիչի հեռացումից հետո արագ անցնում է:
Բորբոքված և այտուցված լորձաթաղանթի ֆոնի վրա կարող են առաջանալ կետային արյունահոսություններ, էրոզիաներ, լորձաթաղանթի հիպերպլազիաներ` հատիկավոր տեսքով:
Լորձաթաղանթի փոփոխություններ կարող են նկատվել նաև շարժական պրոթեզներ կրող մարդկանց մոտ: Շարժական պրոթեզը ծամողական ճնշումը փոխանցում է լորձաթաղանթին, որը հարմարեցված չէ դրա համար և խոչընդոտում է բերանի խոռոչի ինքնամաքրմանը, որն էլ բերում է տարբեր տեսակի մանրէների միջևստեղծված հավասարակշռության խախտմանը: Պրոթեզային դաշտի լորձաթաղանթի բորբոքումը կարող է լինել օջախային`՝կետավոր հիպերեմիայի կամ մեծ հիպերեմիկ բծի տեսքով, և տարածված`՝ հաճախ ամբողջությամբ ընդգրկելով պրոթեզային դաշտը:
Վնասվածքային խոց
Վնասող գործոնի երկարատև ազդեցության ժամանակ կատարալ բորբոքման հատվածում առաջանում է էրոզիա, իսկ այնուհետև վնասվածքային խոց, որոնց անվանում են նաև դեկուբիտալ խոցեր: Հիմնականում տեղակայվում են այն հատվածներում, որոնք առավել ենթակա են վնասման՝ լեզվի, շրթունքների և այտերի վրա` ատամների հպմանգծով:
Որպես կանոն նրանք միայնակ են, ցավոտ, շրջապատվ ածբորբոքային ինֆիլտրատով, եզրերը անհարթ են, հատակը պատված է ֆիբրինոզ, հեշտ հեռացվող փառով:
Սկզբում խոցի հիմքի և եզրերի շոշափումն անցավ է, սակայն նրա երկարատև գոյության դեպքում, եզրերը և հիմքը կարծրանում են (պրոլիֆերացիայի հաշվին): Խոցի եզրերը հիպերեմիկ են, շոշափման ժամանակ՝ ցավոտ , հատակը ծածկված է մեռուկային փառով: Խորությունը տարբեր է, կարող է հասնել մինչև մկանային շերտ: Շրջանային լիմֆատիկ հանգույցները մեծացած են, շարժուն և ցավոտ՝շոշափման ժամանակ:
Հնարավոր է խոցի չարորակացում, որի նշաններն են նրան շրջապատող էպիթելի խամրում և հիմքի պնդացում:
Ախտորոշում: Վնասվածքային գործոնի հեռացումը նույնպես ծառայում է որպես ախտորոշման նպատակ: Մի քանի օրերի ընթացքում խոցի ապաքինվելը վկայում է նրա վնասվածքային ծագման մասին:
Տարբերակիչ ախտորոշում: Վնասվածքային էրոզիաները տարբերակում են բշտախտից, իսկ վնասվածքային խոցը
- քաղցկեղից
-պալարախտային խոցից
-սիֆիլիտիկ խոցից
- Վենսանի խրոնիկ խոցամեռուկային գինգիվոստոմատիտից
-տրոֆիկ խոցից:
Վնասվածքային էրոզիաները բշտախտից տարբերվում են նրանով, որ Նիկոլսկու ախտանիշը բացասական է , ականտոլիտիկ բջիջները բացակայում են և վնասող գործոնը հեռացնելիս նրանք արագ ապաքինվում են:
Վնասվածքային խոցի համար բնորոշ է վնասվածքայի գործոնը, որը հաճախ նշում է հիվանդը, խոցիշոշափման ժամանակ ցավոտությունը, բորբոքային ներսփռանքի առկայությունը, բջջաբանական հետազոտության ժամանակ սպեցիֆիկ փոփոխությունների բացակայությունը: Ախտորոշումը ճշտվում է 5-6 օրհետո, վնասվածքային գործոնի հեռացնելուց հետո այն ապաքինվում է:
Քաղցկեղային խոցը գոյատևում է բավականին երկար ժամանակ (միքանիամիս), հաճախցավոտ է: Տարբերվում է ավելի կարծր եզրերով և հիմքով, հաճախ եզրերի եղջերացումով, գերաճումներով, որոնք նման են ծաղկակաղամբի: Խոցը շրջապատող էպիթելը պղտոր է, որը կապված է նրա գերեղջերացման հետ: Գրգռիչի հեռացման դեպքում չի լավանում: Բջջաբանական կամ հյուսվածաբանական հետազոտման ժամանակ հաջողվում է հայտնաբերել էպիթելային բջիջների ատիպիկություն, որը բնութագրվում է բջջային և կորիզային բազմաձևությամբ, կորիզ-ցիտոպլազմա հարաբերության խախտմամբ՝կորիզի մեծացման հաշվին, նրա ձևի փոփոխությամբ: Հանդիպում են բազմակորիզավոր բջիջներ, մեծ քանակությամբ մերկ կորիզներ:
Պալարախտային խոցը բնութագրվում է ցավոտությամբ, ունի ավելի քանդված փափուկ եզրեր, հատիկավոր հատակ՝ծածկված ոչ թե ֆիբրոզ, այլ դեղնավուն փառով: Խոցը շրջապատված է դեղին կետերով՝Տրելիի հատիկներով: Գրգռիչի հեռացումից հետո չի էպիթելավորվում: Խոցի քերվածքից հայտնաբերվում են էպիթելոիդ և հսկա Լանգհանսի բջիջներ, իսկ Ցիլ-Նիլսենով ներկման ժամանակ հաճախ հայտնաբերվում են պալարախտի մանրէներ: Հիվանդի ընդհանուր վիճակը վատանում է:
Կարծր շանկրը կամ սիֆիլիտիկ խոցը տարբերվում է խիտ ինֆիլտրատի առկայությամբ, որը շրջապատում է նրան, ուղիղ ևամուր եզրերով, հարթ և փայլուն հատակով, որը վառ կարմիր է և ծածկված չէ փառով, շոշափման ժամանակ ցավի բացակայությամբ: Շրջապատող լորձաթաղանթը փոփոխված չէ: Շրջանային լիմֆատիկ գեղձերը մեծացած են, անցավ, պնդացած (սկլեռադենիտ): Ախտորոշումը հաստատվում է դժգույն տրեպոնեմա հայտնաբերմամբ: Վասերմանի կամ մյուս ռեակցիաները դրական են դառնում խոցի գոյացումից 3-4 շաբաթ հետո: Գրգռիչի հեռացման դեպքում չի լավանում:
Տրոֆիկ խոցը գոյատևում է բավականին երկար ժամանակ, բորբոքային ախտանիշներ թույլ են արտահայտված, տարբերվում է ավելի ձգձգված ընթացքով, հիվանդների մոտ ընդհանուր հիվանդությունների առկայությամբ, հաճախ սիրտ- անոթային համակարգի հիվանդություններով: Գրգռիչի հեռացման դեպքում չի լավանում: Բջջաբանական, հիստոլոգիական և մյուս հետազոտությունները նույնպես չեն հայտնաբերում ոչ մի փոփոխություններ:
Վնասվածքային խոցի երկրորդային բարդացումը ֆուզոսպիրոխետոզով բերում է կանաչամոխրագույն գարշահոտ փառի առաջացմանը, քերուկում հայտնաբերվում են մեծ քանակությամբ սպիրոխետներ և իլիկաձև ցուպիկներ:
Բուժում: Առաջին հերթին հեռացվում է վնասող գործոնը: Մեռուկի դեպքում խոցերի մակերեսը մշակում են պրոթեոլիտիկ ֆերմենտներով, կամ անզգայացման տակ կատարում են մեռուկացված հյուսվածքի մեխանիկակ անհեռացում և հականեխիչներով մշակում՝կալիումիպերմանգանատի լուծույթ 1:5000, ջրածնի հիդրօքսիդևայլն: Էպիթելավորումը խթանելու նպատակով էրոզիաները և խոցերը մշակում են կերատոպլաստիկներով՝վիտամինА, Е–ի յուղային լուծույթներով, չիչխանի յուղով, ակնամոմի քսուքով և գելով: Խոցի կտրուկ ցավերի դեպքում կատարվում է ցավազրկող նյութերով ապլիկացիաներ: Կատարվում է բերանի խոռոչի սանացիա:
Կանխատեսում և պրոֆիլակտիկա: Ժամանակին բուժման դեպքում ելքը բարեհաջող է : Բուժման բացակայության և երկարատև ընթացքի դեպքում (2-3 ամիս) վնասվածքային խոցերը կարող են չարորականալ, բարդանալ ֆուզոսպիռոխետոզով կամ կանդիդոզով:
Պրոֆիլակտիկան կայանում է բերանի խոռոչի սանացիայի անկացման և ժամանակին բերանի խոռոչի լորձաթաղանթը գրգռող գործոնի հեռացման մեջ:
Քիմիական վնասվածքներ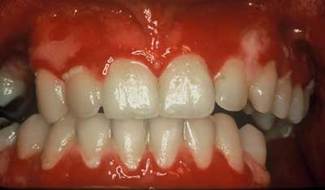
Քիմիական վնասվածքն (trauma chymicum) առաջանում է լորձաթաղանթի վրա քիմիական նյութ ընկնելիս: Կարող է լինել սուր և խրոնիկ: Սուր վնասվածքներն առաջանում են, երբ լորձաթաղանթին ընկնում են մեծ կոնցենտրացիա ունեցող քիմիական միացություններ: Հաճախ այն կատարվում է հանկարծակի, արտադրության կամ մահափորձի ժամանակ, նաև ատամնաբույժի մոտ: Բերանի խոռոչի լորձաթաղանթի այրվածքներ կարող են առաջանալ թթուների, հիմքերի, մկնդեղի, ֆենոլի, ֆորմալինի, արծաթի նիտրատի, ռեզորցին-ֆորմալինի հետևանքով:
Կլինիկական պատկեր: Հիվանդը գանգատվում է կտրուկ ցավից, որն առաջանում է միանգամից, և տեղակայվում է քիմիական նյութի անկման տեղում: Կլինիկական պատկերը կախված է վնասման նյութի քանակից, բաղադրությունից, և ազդման ժամանակից:
Թթուներով այրվածքները բերում են լորձաթաղանթի կոագուլյացիոն նեկրոզի – կարծր թաղանթներ, որի գույնը կախված է թթվի տեսակից, ծծմբական թթվից առաջանում է ալ կարմիր, մյուս թթուներից՝ սպիտակամոխրագույն թաղանթներ : Թաղանթները տեղակայված են վառ արտահայտված բորբոքված, այտուցված և հիպերեմիկ լորձաթաղանթի վրա և ամուր կպած են նրան:
Հիմքերով այրվածքները բերում են լորձաթաղանթի կոլիկվացիոն նեկրոզի, որի ժամանակ ամուր թաղանթ չի առաջանում, իսկ նեկրոտիկ հյուսվածքներն ունեն դոնդողանման կազմություն: Այս ախտահարումներն ավելի խորն են, քան թթուներով այրվածքները: Նեկրոզված հյուսվածքների անջատումից մի քանի օր հետո մերկանում են ապաքինվող էռոզիաներ կամ խոցային մակերեսներ:
Բուժում: Անհհրաժեշտ է անմիջապես հեռացնել վնասող քիմիական նյութը և լվանալ բերանի խոռոչը թույլ չեզոքացնող լուծույթներով կամ մեծ քանակությամբ ջրով (եթե ձեռքի տակ չկա համապատասխան հակաթույն կամ հայտնի չէ վնասող նյութի բնույթը):
Թթուներով այրվածքների ժամանակ օգտագործվում է սապոնաջուր, 1% կրային ջուր, թրծած մագնեզիումով ջուր, 0,1% ամոնիակի սպիրտային լուծույթ (15 կաթիլ մեկ բաժակ ջրին):
Հիմքերը չեզոքացվում են 0,5% լիմոնի լուծույթով, քացախով, 0,1% քլորաջրածնային թթվի լուծույթով (10 կաթիլ մեկ բաժակ ջրին): Հակաթույնի օգտագործումը մասնակի չեզոքացնում է թթուները և դադարեցնում է քիմիական նյութի հետագա ներթափանցումը ստորադիր հյուսվածքներ:
Հետագայում բուժման համար կիրառում են ցավազրկող պրեպարատներ, հականեխիչների թույլ լուծույթներ, կերատոպլաստիկներ: Մեծ սպիերի դեպքում ցուցված է վիրահատական միջամտություն:
Հիվանդներին ցուցված է բարձր կալորեականությամբ հարուստ սնունդ, պոլիվիտամիններ, սառը:
Ֆիզիկական վնասվածքներ
Ֆիզիկական վնասվածքները (trauma physicum) համարվում են բերանի խոռոչի լորձաթաղանթի առավել հաճախ հանդիպող վնասվածքներից մեկը:
Ֆիզիկական գործոնները, որոնք կարող են առաջացնել բերանի խոռոչի լորձաթաղանթի վնասվածք, կարող են լինել բարձր և ցածր ջերմային գրգռիչը, էլեկտրական հոսանքը և ծառագայթային ներգործությունը:
Բարձր ջերմության ազդեցությունից վնասվածքները կարող են առաջանալ տաք սննդից, գոլորշիներից, տաք առարկաներից, որոնց հետևանքով առաջանում են այրվածքներ, որոնք սկզբնական շրջանում ուղեկցվում են կտրուկ ցավով, այնուհետև ցավի ինտենսիվությունը փոքր-ինչ թուլանում է: Բերանի խոռոչի լորձաթաղանթի էպիթելը հիպերեմիկ է՝ մասնակի կամ ամբողջությամբ մացեռացված: Խորը ախտահարումների դեպքում առաջանում են բշտեր, որոնք արագ վնասվում են` առաջացնելով էրոզիաներ կամ մակերեսայինմեծ խոցեր: Երկրորդային ինֆեկցիայի միացման դեպքում խոցերի վերականգնումը խիստ բարդանում է:
Բուժում: Անցկացվում է ինչպես ոչ սպեցիֆիկ սուր բորբոքային պրոցեսի բուժում՝ անզգայացում, հականեխիչների /երկրորդային ինֆեկցիան կանխելու նպատակով/ և կերատոպլաստիկների կիրառում:
Ցածր ջերմաստիճանների ազդեցության դեպքում, որը հիմնականում առաջանում է կրիոթերապիայի ժամանակ (էպուլիսի, պապիլոմայի և լեյկոպլակիայի բուժման ընթացքում), ազդեցության օջախում լորջաթաղանթը անմիջապես /15-25վրկ հետո/ վեր է ածվում սառցային զանգվածի՝ պատված սպիտակ կեղևով: 1-2 րոպե անց այս գոտի հալչում է, իսկ 2-3 ժամ անց դառնում՝ այտուցված, հիպերեմիկ, այնուհետև` 1-2 օրից՝ պատվում է մեռուկացված թաղանթով: Երկրորդային ինֆեկցիայի բացակայության դեպքում 12-16 օրվա ընթացքում տեղի է ունենում ապաքինում՝ առաջացնելով աննշան սպի:
Կրիոթերապիայից հետո հետվիրահատական շրջանում նշանակում են ողողումներ հականեխիչներով:
Էլեկտրական հոսանքից վնասվածքներ կարող են առաջանալ էլեկտրական հոսանքով ֆիզիոթերապևտիկ բուժումների սխալ կիրառման դեպքում կամ գալվանիզմի երևույթների առաջացման հետևանքով:
Էլեկտրոֆորեզի կամ գալվանիզացիայի մեթոդի կիրառման մեթոդի խախտման հետևանքով կարող է տեղի ունենալ լորձաթաղանթի այրվածք, որ իժամանակ առաջանում է բորբոքային օջախ, որը պատված է սպիտակա-գորշագույն թաղանթով, որը որոշ ժամանակ հետո պոկվում է` առաջացնելով ցավոտ էրոզիա:
Բուժում: Անցկացվում է ինչպես ոչ սպեցիֆիկ սուր բորբոքային պրոցեսի բուժում՝ անզգայացում, հականեխիչների /երկրորդային ինֆեկցիան կանխելու նպատակով/ և կերատոպլաստիկներիկիրառում:
Գալվանիզմ: Բերանի խոռոչում գալվանիզմի երևույթները առաջանում են տարբեր մետաղների առկայության ժամանակ:
Տարբեր մետաղների առկայությունը նպաստում է բերանի խոռոչում անոդային և կատոդային հատվածների առաջացման, որոնք տեղաշարժվելով մետաղի մակերեսի վրա մերթ ընդ մերթ լիցքավորվում են և լիցքաթափվում: Այն բերում է մետաղների կոռոզիայի, դրանց օքսիդների առաջացման, որոնք լուծվելով բերանային հեղուկում, կուտակվում են լորձաթաղանթում և օրգանիզմում, ինչը բերում է սենսիբիլիզացիայի մետաղների նկատմամբ:
Գտնում են, որ միկրոհոսանքների թույլատրելի քանակը բերանի խոռոչում կազմում է 10մկԱ: Առավել քանակի միկրոհոսանքներ են առաջանում ոսկու և ամալգամի, պողպատի և զոդանյութի, պողպատի և ամալգամի միջև: Սակայն նույնիսկ այս նորմերի գերազանցման դեպքում պարտադիր չէ գալվանիզմի երևույթի առաջացումը:
Գալվանիզմի ժամանակ հիվանդները գանգատվում են բերանի խոռոչում մետաղական համից, համազգացողության խանգարումից, այրոցի և ծակծկոցի զգացումից, հաճախ նկատվում է ցավ լեզվում, այտերում, լորձաթաղանթի չորություն կամ գերթքարտադրություն: Արտահայտված են լինում նաև ընդհանուր նշաններ` գլխացավ, թուլություն, գրգռվածություն` հատկապես առավոտյան ժամերին:
Կլինիկորեն միկրոհոսանքները կարող են բերել հիպերկեռատոզի /լեյկոպլակիա, կարմիր տափակ որքին/, կատարալ կամ խոցա-էրոզիվ ախտահարումների:
“Գալվանիզմ” ախտորոշումը հաստատելու համար անհրաժեշտ է առնվազն 5 չափորոշիչների առկայություն
1. մետաղական համի զգացողություն բերանի խոռոչում
2. սուբյեկտիվ գանգատներ, առավել արտահայտված առավոտյան ժամերին
3. երկու և ավելի տարբեր մետաղներից կոնստրուկցիաների առկայություն բերանի խոռոչում
4. 10 մկԱ-ից բարձր միկրոհոսանքների գրանցում
5. հիվանդի ինքնազգացողության լավացում մետաղները բերանի խոռոչից հեռացնելուց հետո:
Բուժում: Առաջին հերթին պետք է բերանի խոռոչից հեռացնել տարբեր մետաղները, փոխարինելամալգամըկոմպոզիններովկամցեմենտներով: Կատարալևէրոզիվբորբոքմանդեպքումանհրաժեշտէկատարելհակաբորբոքայինբուժում՝անզգայացում, հականեխիչներովևկերատոպլաստիկներովմշակում: Հիպերկերատոզների դեպքում ապաքինումը տևում է 1-4 ամիս:
 Ճառագայթային հիվանդություն: Ճառագայթային հիվանդությունը (morbus radialis) զարգանում է օրգանիզմի կամ օրգան համակարգերի (կրծքավանդակ, որովայն, կոնքի շրջան) վրա իոնիզացնող ճառագայթների ազդեցության արդյունքում: Ճառագայթային ախտահարումը կարող է առաջանալ ցանկացած տեսակի իոնիզացվող ճառագայթներով` ռենտգենյան, գամմա ճառագայթներով, նեյտրոնային հոսքերով և այլն:
Ճառագայթային հիվանդություն: Ճառագայթային հիվանդությունը (morbus radialis) զարգանում է օրգանիզմի կամ օրգան համակարգերի (կրծքավանդակ, որովայն, կոնքի շրջան) վրա իոնիզացնող ճառագայթների ազդեցության արդյունքում: Ճառագայթային ախտահարումը կարող է առաջանալ ցանկացած տեսակի իոնիզացվող ճառագայթներով` ռենտգենյան, գամմա ճառագայթներով, նեյտրոնային հոսքերով և այլն:
Ճառագայթված հյուսվածքներում փոփոխվում է անոթների պատերի ձևաբանական կառուցվածքը, ընկճվում է շարակցական հյուսվածքի և արյան պաշտպանիչ և պլաստիկ ֆունկցիաները:
Տարբերակում են ճառագայթային հիվանդության սուր և խրոնիկ ձևերը:
Սուր ճառագայթային հիվանդությունը (morbus radialis acutus) առաջանում է օրգանիզմի վրա կարճաժամկետ, բայց մեծ դոզայով ճառագայթահարումից (1-10Հռ կամ 100-1000ռադ):
Սուր ճառագայթային հիվանդության կլինիկայում տարբերակում են հետևյալ շրջանները.
1. առաջնային ռեակցիաների շրջան, սկսվում է անմիջապես ճառագայթահարումից հետո (1-2 ժամից) և շարունակվում է 2 օր: Առաջանումէընդհանուրթուլություն, գլխապտույտ, սրտխառնոց, փսխում, ջերմությանբարձրացումևգիտակցությանկորուստ: Բերանի խոռոչում ի հայտ է գալիս չորություն (կամ գերթքարտադրություն), ընկճվում է լորձաթաղանթի զգայունությունը, առաջանումէմետաղականհամ: Բերանի խոռոչի և շրթունքների լորձաթաղանթը այտուցվում է, դառնում է գերարյունային, կարող են ի հայտ գալ կետային արյունազեղումներ:
2. գաղտնի շրջան, որը սկսվում է 3-րդ օրվանից և տևում է մինջև 2-4 շաբաթ, բոլոր այս դրսևորումներն անհետանում են:
3. հիվանդության կլինիկական ախտանիշների բուռն արտահայտման շրջան:
Տևում է 3-4 շաբաթ և բնորոշվում է ընդհանուր վիճակի կտրուկ վատթարացմամբ և արյան պատկերի կտրուկ փոփոխությամբ: Բերանի խոռոչում զարգանում է ճառագայթային ստոմատիտի պատկեր: Լորձաթաղանթը դառնում է չոր, անեմիկ, առաջանում է ցավոտության և այրոցի զգացում: Որոշ ժամանակ անց առաջանում է լնդապտկիկների այտուցվածություն, իսկ այնուհետև՝ամբողջ լորձաթաղանթի:
Զարգանում է խոցա-նեկրոտիկ գինգիվո-ստոմատիտ: Այս շրջանում արյունատար անոթների և արյան բաղադրության փոփոխությունները պայմանավորում են հեմոռագիկ դիաթեզի առաջացումը. արտահայտված արյունահոսության, պետեխիալ արյունազեղումներ: Հյուսվածքների դիմադրողականության կտրուկ անկման արդյունքում միանում է բուռն զարգացող աուտոինֆեկցիա, հատկապես թարախային:
Մետաղական պրոթեզների և ատամնալիցքերի հետ լորձաթաղանթի հպման տեղերում ախտահարումը կարող է լինել ավելի արտահայտված` կապված երկրորդային ճառագայթման հետ: Բերանի լորձաթաղանթը, շրթունքները և դեմքը այտուցվում են: Լնդապտկիկները դառնում են փխրուն և արյունահոսում են, այնուհետև լնդեզրը մեռուկանում է:
Ատամնաբնի ոսկրային հյուսվածքը ներծծվում է, ատամները դառնում են շարժուն: Խոցի հատակը ծածկված է գորշ մոխրագույն թարախային հոտով մեռուկացված փառով: Ծանր դեպքերում մեռուկացումը լորձաթաղանթից տարածվում է դեպի ստորադիր փափուկ հյուսվածքներ և ոսկր, ի հայտ է գալիս ոսկրի ճառագայթային մեռուկացում` սեկվեստրացումով, հնարավոր են ծնոտի կոտրվածքներ: Լեզուն այտուցվում է, ծածկվում է փառով, գոյանում են ճեղքեր, արյունազեղումներ, մեռուկացում (առավել հաճախ լեզվի արմատի շրջանում): Զարգանում է ծանր մեռուկային անգինա: Եթե հիվանդության այս փուլը չի ունենում լատենտ ավարտ, ապա սկսվում է 4-րդ շրջանը` առողջացումը
4. - առողջացում – տևում է 1-3 ամիս, հիվանդության ախտանիշները դանդաղ հետադիմում են: Այս շրջանում հնարավոր է հիվանդության կրկնում:
5. հեռակա հետևանքների շրջան – տևում է 3 և ավելի ամիս, բնորոշվում է մնացորդային երևույթներով` արյունաստեղծման խանգարումներ, որոնքկարողենբերելհիպերպլաստիկկամապլաստիկանեմիայիևնույնիսկ լեյկոզի:
Քրոնիկական ճառագայթային հիվանդություն (morbus radialis chronicum) զարգանում է երկարատև, փոքր չափաքանակով ճառագայթման հետևանքով: Բերանի խոռոչը առավել զգայուն է իոնիզացված ճառագայթների հանդեպ, այդ պատճառով հիվանդության սկզբում փոփոխությունները կարող են առավել արտահայտված լինել:
Թքագեղձերի ախտահարման հետևանքով աստիճանաբար ավելանում է բերանի խոռոչի չորությունը: Առաջանում է կայուն կատառալ լնդաբորբ, որը հետագայում կարող է դառնալ խոցային: Կարող է զարգանալ գլոսալգիա, գլոսիտ` լեզվի այտուցով, ճեղքերով և փառակալումով: Քրոնիկական ճառագայթային հիվանդության երկարատև ընթացքը, որպես կանոն, բերում է այսպես կոչված ճառագայթային պարօդոնտիտի:
Բուժում: Ճառագայթային ախտահարումների ժամանակ իրականացվում է ընդհանուր և տեղային բուժում: Բուժական միջոցառումների ծավալը կախված է հիվանդության շրջանից, ախտահարման տեղակայումից և տարբեր օրգան համակարգերի վիճակից:
Ընդհանուր բուժումն ընդգրկում է ռադիոքիմիական ռեակցիաների դանդաղեցմանը ուղղված միջոցներ. ռադիոպրոտեկտորներ (ցիստամին, բատիլոլ և այլն), որոնք պետք է ներմուծվեն մինչև ճառագայթահարումը: Կիրառվում են օրգանիզմի ռադիոզգայունությունն ընկճող միջոցներ, կորտիկոստերոիդներ, հակահիստամինային (սուպրաստին, տավեգիլ) և հակաբակտերիալ միջոցներ, կիրառվում են նաև արյան համակարգի ֆունկցիան վերականգնող միջոցներ (վիտամին B6, B12, ֆոլաթթու, նատրիումի նուկլեինատ, պենտօքսիլ, կոամիդ), ինչպես նաև հեմոռագիկ դիաթեզները կանխող միջոցներ (ռուտին, վիկասոլ, կալցիումի գլյուկոնատ), պոլիվիտամիններ, որոնք իրականացնում են հեմոտրանսֆուզիան:
Տեղային բուժումն իր մեջ ներառում է հակասեպտիկներով, լիզոցիմով ողողումներ: Նեկրոզված օջախների հեռացում անզգայացման տակ, հակաբորբոքային և կերատոպլաստիկների կիրառում:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին










