 Սրտի ռիթմի խանգարումներ կարող են ծագել ինչպես սրտի օրգանական հիվանդությունների, այնպես էլ պսակաձև զարկերակների, սրտամկանի կամ փականային ապարատի ինչ-որ կառուցվածքային փոփոխությունների բացակայության ֆոնի վրա: Սրտի կառուցվածքային ախտաբանությամբ պայմանավորված առիթմիաները ավելի ծանր ելք ունեն: Առիթմիայի զարգացմանը նպաստում են սրտի իշեմիկ հիվանդությունը, կանգային սրտային անբավարարությունը, հիպօքսեիման, հիպերկապնիան, զարկերակային հիպոթենզիան, էլեկտրոլիային հաշվեկշռի (կալիումի, կալցիումի կամ մագնեզիումի) խանգարումները, դեղային ինտոքսիկացիան (դիգոկսին, հակաառիթմիկ պատրաստուկներ, որոնք երկարացնում են Q-T հատվածը, օրինակ՝ խինիդինը, ամիոդարոնը և այլն), ինչպես նաև սուրճ (զգայուն մարդկանց մոտ) ու ալկոհոլ խմելը:
Սրտի ռիթմի խանգարումներ կարող են ծագել ինչպես սրտի օրգանական հիվանդությունների, այնպես էլ պսակաձև զարկերակների, սրտամկանի կամ փականային ապարատի ինչ-որ կառուցվածքային փոփոխությունների բացակայության ֆոնի վրա: Սրտի կառուցվածքային ախտաբանությամբ պայմանավորված առիթմիաները ավելի ծանր ելք ունեն: Առիթմիայի զարգացմանը նպաստում են սրտի իշեմիկ հիվանդությունը, կանգային սրտային անբավարարությունը, հիպօքսեիման, հիպերկապնիան, զարկերակային հիպոթենզիան, էլեկտրոլիային հաշվեկշռի (կալիումի, կալցիումի կամ մագնեզիումի) խանգարումները, դեղային ինտոքսիկացիան (դիգոկսին, հակաառիթմիկ պատրաստուկներ, որոնք երկարացնում են Q-T հատվածը, օրինակ՝ խինիդինը, ամիոդարոնը և այլն), ինչպես նաև սուրճ (զգայուն մարդկանց մոտ) ու ալկոհոլ խմելը:
Ռիթմի խանգարումների բնույթը պարզելու համար անհրաժեշտ է ԷՍԳ անել: ԷՍԳ-ն վերծանելիս պետք է լուծել սրտամկանի իշեմիայի և Վոլֆ-Պարկինսոն-Ուայթի (Wolff-Parkinson-White, WPW) նշանների առկայության կամ բացակայության մասին հարցը. բացառել կամ հաստատել Q-T հատվածի երկարումը: Առիթմիաների ախտորոշումը մի շարք դեպքերում հեշտանում է, եթե ԷՍԳ-ն կատարվում է երկար ժամանակի ընթացքում II,aVF, V1 արտածումներում, կամ երկու անգամ մեծացվում է ԷՍԳ վոլտաժը և բարձրացվում նրա գրանցման արագությունը մինչև 50 մմ/վրկ P ալիքի լավագույն նույնականացման համար: Մասնագիտացված սրտաբանական բաժանմունքներում ԷՍԳ գրանցելիս օգտագործում են լրացուցիչ արտածումներ (աջ կրծքային, որկորային, աջնախասրտային) նույնպես P ալիքի լավագույն նույնականացման հեշտացման համար: Կլինիկայում գործնական տեսակետից առիթմիաները բաժանում են հաճախասրտություններ//տախիկարդիաներ (տախիառիթմիաներ)՝ րոպեում 100 զարկից ավելի ռիթմի հաճախությամբ, և հազվասրտություն//բրադիկարդիաներ (բրադիառիթմիաներ)՝ րոպեում 60 զարկից պակաս ռիթմի հաճախությամբ:
Նախասրտային էքստրասիստոլաները, մյուս վաղաժամ կծկումների նման, առաջանում են գրգռման էկտոպիկ օջախից էլեկտրական ազդակներից: Հազվադեպ նախասրտային էքստրասիստոլաներ հայտնաբերվում են թե առողջ մարդկանց մոտ անհանգստության, վախի զգացման, սուրճի չափից ավելի օգտագործման ժամանակ, այնպես էլ սրտային անբավարարություն ունեցող հիվանդների, հիպօքսիայի պայմաններում գտնվող անձանց մոտ, էլեկտրոլիտային հաշվեկշռի խանգարումների ժամանակ: Էքստրասիստոլայի QRS կոմպլեքսը ձևով չի տարբերվում նորմայում այդպիսինից, սակայն P ատամիկն ունի ուրիշ ձև և շերտ-շերտ նստում է նախորդ նորմալ կոմպլեքսի T ատամիկի վրա: Հաջորդ սինուսային հարվածը հաջորդում է դադարից հետո, որը տևողությամբ մոտ է հիմնական սինուսային ռիթմին: Նախասրտային էքստրասիստոլաները բացասական կանխատեսող նշանակություն չունեն:
Սինուսային տախիկարդիան բնորոշվում է կանոնավոր ռիթմով՝ րոպեում 100-160 զարկ հաճախությամբ: Ռիթմավարը գտնվում է ծոցնախասրտային//սինոատրիալ հանգույցում, և ԷՍԳ-ի վրա գրանցվում են P նորմալ ալիքներ, որոնք նախորդում են յուրաքանչյուր փորոքային QRS կոմպլեքսին: Սինուսային տախիկարդիա առաջանում է բարձր տենդի, ջրազրկման (փսխում, լուծ, չափից ավելի քրտնարտադրություն), ցավային ազդակների, սրտային անբավարարության, թիրեոտոքսիկոզի, թոքերի օբստրուկտիվ//խցանող հիվանդության ֆոնի վրա: Սինուսային տախիկարդիան վերացնելու համար անհրաժեշտ է բուժել հիմնական հիվանդությունը: Տախիկարդիային ծանր դիմանալիս երբեմն նպատակահարմար է կատարել կարոտիսյան ծոցի միակողմանի մերսում, ինչը հանգեցնում է ռիթմի աստիճանական դանդաղեցման: Սինուսային բրադիկարդիան (րոպեում 60 զարկից պակաս) դիտվում է ծոցային հանգույցի թուլության համախտանիշի ժամանակ սրտամկանի հաղորդականության վրա ազդող պատրաստուկների (b-ադրենաբլոկատորներ, կալցիումի իոնների անտագոնիստներ//հակազդիչներ) գերդեղաչափի դեպքում: Նոպայական//պարոքսիզմալ սուպրավենտրիկուլյար//վերփորոքային տախիկարդիան ախտորոշվում է րոպեում 140-250 զարկ հաճախացած կանոնավոր ռիթմի հիման վրա: ԷՍԳ-ի վրա գրանցվում են P դրական սրացված կամ բացասական ալիքներ II, III, aVF արտածումներում: Յուրաքանչյուր P ալիքին համապատասխանում է QRS փորոքային կոմպլեքս: Տախիկարդիայի այս ձևը կարող է դիտվել առողջ մարդկանց մոտ կամ վաղօրոք գրգռման համախտանիշի ֆոնի վրա (տե°ս ստորև): Հաճախ կարոտիսյան ծոցի զգույշ, միակողմանի մերսումը հանգեցնում է սինուսային ռիթմի արագ վերականգնմանը: Համառ ընթացքի դեպքում նշանակում են դեղամիջոցային բուժում (ադենոզին, վերապամիլ, b-ադրենաբլոկատորներ) կամ են կատարում են կարդիովարկած (150 Ջ):
Նոպայական նախասրտային տախիկարդիան՝ փորոքի վրա ազդակի հաղորդման պաշարմամբ, որպես կանոն, պայմանավորված է դիգիտալիսային ինտոքսիկացիայով: Պուլսը շոշափելիս որոշվում է կանոնավոր ռիթմ: ԷՍԳ-ի վրա P ալիքի հաճախությունը հասնում է 130-250-ի: P ալիքներն ունեն սրված ձև: QRS կոմպլեքսների թիվը 2-4 անգամ փոքր է P ալիքների թվից, ինչը ցույց է տալիս նախասրտերից նախասիրտ-փորոքային հանգույցով միայն յուրաքանչյուր երկրորդ, երրորդ կամ չորրորդ էլեկտրական ազդակի հաղորդումը: Տախիկարդիայի այս ձևը վերացնելու համար հանում են դիգոկսինը և անցկացնում օրգանիզմում կալիումի նորմալ քանակի վերականգնմանն ուղղված բուժում: Նախասրտերի թրթռումը, որպես կանոն, առաջանում է սրտի օրգանական ախտահարման ֆոնի վրա (սրտի միտրալ արատ, զարկերակային հիպերթենզիա, թոքային զարկերակի թրոմբոէմբոլիա, պերիկարդիտ, թիրեոտոքսիկոզ, խցանող բրոնխիտ, սրտի վիրահատություններ): Միայն հազվագյուտ դեպքերում այս համախտանիշն ունի իդիոպաթիկ բնույթ: Ալկոհոլային էքսցեսները ծառայում են սրտի առկա օրգանական ախտաբանության ֆոնի վրա նախասրտերի թրթռումի զարգացման հրահրող գործոն: Նախասրտերի կծկումների հաճախությունը հասնում է րոպեում 220-360-ի: Նախասիրտ-փորոքային հանգույցն ի վիճակի չէ հաղորդել այս հաճախությամբ էլեկտրական ազդակներ, ուստի փորոքային QRS կոմպլեքսների թիվը 2-4 անգամ փոքր է նախասրտերի թրթռումի ալիքների թվից, այսինքն՝ գոյություն ունի նախասրտային ազդակների հաղորդման նախասիրտ-փորոքային բլոկ 2:1, 3:1 կամ 4:1 հարաբերությամբ: Խորհուրդ չի տրվում կատարել կարոտիսյան ծոցի մերսում, քանի որ այն առաջացնում է նախասիրտ-փորոքային բլոկի արտահայտվածության աստիճանի ավելացում (օրինակ՝ նրա հաղորդումը 2:1-ից 4:1) և փորոքների կծկումների հաճախության համապատասխան նվազում, որի արդյունքում առաջանում է լրիվ նախասիրտ-փորոքային պաշարման զարգացման վտանգ: Դեղամիջոցներից փորոքների կծկումների հաճախության նվազման համար օգտագործում են b-ադրենաբլոկատորներ, կալցիումի իոնների հակազդիչներ//անտագոնիստներ կամ սրտային գլիկոզիդներ (դիգոկսին):
Բազմաֆոկուս նախասրտային տախիկարդիան ավելի հաճախ դիտվում է ծանր շնչառական անբավարությամբ հիվանդների մոտ: P ալիքների հաճախությունը կազմում է րոպեում 100-ից մինչև 220: ԷՍԳ-ի վրա գրանցվում են տարբեր ձևի P ալիքներ (մինչև 3 և ավելի տարբերակներ)՝ P-R հատվածի փոփոխվող տևողությամբ: Տախիկարդիան վերանում է հիմնական թոքային հիվանդության (ռեսպիրատոր դիսթրես-համախտանիշ, էկզոգեն ալվեոլիտ) արդյունավետ բուժման դեպքում: Կալցիումի իոնների անտագոնիստները (վերապամիլ) կարող են դանդաղեցնել փորոքների կծկումների ռիթմը: Փորոքային էքստրասիստոլաները առաջանում են փորոքներում գրգռման ախտաբանական օջախների առկայության դեպքում: Հազվադեպ էքսրասիստոլաները կլինիկական նշանակություն չունեն: Սակայն հաճախակի, ինչպես նաև հետերոտոպ էքսրասիստոլաները, այսինքն՝ սուր վիճակներում, օրինակ՝ սրտամկանի ինֆարկտի դեպքում, գրգռման մի քանի օջախների առկայությամբ պայմանավորված, կարող են նախորդել բիգեմինիայի, փորոքային տախիկարդիայի և փորոքների թելիկախաղի առաջացման: Փորոքային էքստրասիստոլաների ժամանակ էլեկտրական գրգռվածության ալիքը տարածվում է էկտոպիկ օջախից: QRS կոմպլեքսը լայնացած և դեֆորմացված է, P ատամիկը բացակայում է, R-R նախաէքստրասիստոլային հատվածը R-R հետէքստրասիստոլային հատվածի համեմատությամբ նվազած:
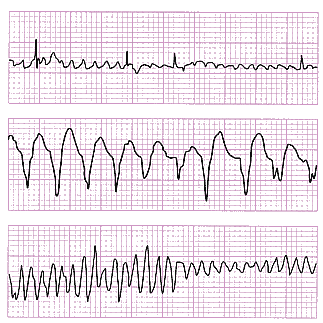 Փորոքների թելիկախաղը կյանքի համար ամենավտանգավոր վիճակներից է: Սրտամկանը առաջացնում//ծնում է միայն անկայուն էլեկտրական ալիքային ակտիվություն, որի դեպքում անհնար է փորոքների կոորդինացված աշխատանք, հետևաբար սիրտը դադարում է պոմպի ֆունկցիան կատարելուց: Հիվանդը կորցնում է գիտակցությունը, պուլսը բացակայում է: ԷՍԳ-ի վրա գրանցվում են անկանոն, պոլիմորֆ//բազմաձև ալիքներ: Ռիթմը վերականգնելու համար անհրաժեշտ է արտակարգ միջոցառումներ անցկացնել, մասնավորապես սրտի դեֆիբրիլյացիա (200-400 Ջ): Փորոքների թելիկախաղի զարգացման ռիսկի հիմնական գործոն է ծառայում Q-T հատվածի երկարացումը՝ սրտի ծանր օրգանական ախտաբանության (սրտամկանի ինֆարկտ) կամ դեղամիջոցային ինտոքսիկացիայի (խինիդին և այլ հակաառիթմիկ միջոցներ, եռցիկլիկ հակադեպրեսանտներ) ֆոնի վրա:
Փորոքների թելիկախաղը կյանքի համար ամենավտանգավոր վիճակներից է: Սրտամկանը առաջացնում//ծնում է միայն անկայուն էլեկտրական ալիքային ակտիվություն, որի դեպքում անհնար է փորոքների կոորդինացված աշխատանք, հետևաբար սիրտը դադարում է պոմպի ֆունկցիան կատարելուց: Հիվանդը կորցնում է գիտակցությունը, պուլսը բացակայում է: ԷՍԳ-ի վրա գրանցվում են անկանոն, պոլիմորֆ//բազմաձև ալիքներ: Ռիթմը վերականգնելու համար անհրաժեշտ է արտակարգ միջոցառումներ անցկացնել, մասնավորապես սրտի դեֆիբրիլյացիա (200-400 Ջ): Փորոքների թելիկախաղի զարգացման ռիսկի հիմնական գործոն է ծառայում Q-T հատվածի երկարացումը՝ սրտի ծանր օրգանական ախտաբանության (սրտամկանի ինֆարկտ) կամ դեղամիջոցային ինտոքսիկացիայի (խինիդին և այլ հակաառիթմիկ միջոցներ, եռցիկլիկ հակադեպրեսանտներ) ֆոնի վրա:Պիրուետ տիպի փորոքային տախիկարդիան - torsdae de pointe դասվում է ռիթմի կանխատեսման առումով ծանր խանգարումներին և ախտորոշվում է որպես փորոքային տախիկարդիա QRS կոմպլեքսների բարձրության սինուսոիդային տատանումներով: Առիթմիայի այս ձևը նկատվում է սրտային անբավարարություն ունեցող հիվանդների մոտ և հաճախ զարգանում է տախիսիստոլային առկայծող առիթմիայի ֆոնի վրա՝ QRS լայն կոմպլեքսներով: Առիթմիայի նոպան վերացնում են՝ ներերակային ներմուծելով մագնեզիումի և լիդոկաինի պատրաստուկներ: Տախիկարդիայով հիվանդի ԷՍԳ-ն վերլուծելիս հարկ է ուշադրություն դարձնել գրանցվող QRS կոմպլեքսների լայնությանը: QRS լայն կոմպլեքսներով (0.12 վրկ-ից ավելի) տախիառիթմիաները ներկայացնում են փորոքային տախիկարդիա՝ նախասրտերից փորոքներ էլեկտրական ազդակի հաղորդման աբերանտ (լրացուցիչ) ուղիներով: Հօգուտ փորոքային տախիկարդիայի մասին է վկայում հետևյալ էլեկտրասրտագրային հատկանիշները. լրիվ նախասիրտ-փորոքային պաշարման առկայություն (նախասիրտ-փորոքային դիսոցիացիա), QRS կոմպլեքսների լայնությունը 1.04 վրկ-ից ավելի, էլեկտրական առանցքի շեղում դեպի ձախ. ի պատասխան կարոտիսային ծոցի միակողմանի մերսման սրտի ռիթմի դանդաղեցման բացակայություն, QRS տախիառիթմիկ կոմպլեքսների ձևաբանության նմանություն QRS կոմպլեքսի ձևաբանությանը՝ նախորդող փորոքային էքստրասիստոլայով:
Փորոքների վաղաժամկետ դրդման//գրգռման համախտանիշը կամ Վոլֆ-Պարկինսոն-Ուայտի համախտանիշը դիտում են որպես նախասրտերից փորոքներ էլեկտրական ազդակի հաղորդման ժառանգական տարբերակի արտացոլում: Այս համախտանիշով մարդկանց մոտ կա էլեկտրական ազդակի հաղորդման լրացուցիչ միոկարդիալ ուղի (Քենտի խուրձ): Դրդող էլեկտրական ազդակը նախասրտերից անցնում է և նախասիրտ-փորոքային հանգույցով, և Քենտի խրձով, ուստի փորոքները գրգռվում են (ապաբևեռացվում են) անհապաղ, որը բնորոշ է միայն նախասիրտ-փորոքային հանգույցով ազդակի հաղորդմանը, և P-R հատվածը կարճանում է (0.12 վրկ-ից պակաս): Այս համախտանիշին բնորոշ է նաև QRS կոմպլեքսի լայնացումը՝ QRS-ի վերել հատվածի վրա այսպես կոչված դելտա-ալիքը դրվելու հետևանքով: Վոլֆ-Պարկինսոն-Ուայտի համախտանիշը կարող է զուգորդվել երկու կարգի տախիառիթմիաների հետ. նեղ QRS կոմպլեքսով (0.12 վրկ-ից պակաս) և լայն QRS կոմպլեքսով: Նեղ QRS կոմպլեքսով տախիկարդիան պայմանավորված է նախասիրտ-փորոքային հանգույցով էլեկտրական ազդակի առաջընթաց//անտեգրադ հաղորդմամբ (նախասրտերից դեպի փորոքներ). սովորաբար սա նոպայական վերփորոքային տախիկարդիա է: Այն վերացնում են վերապամիլի, դիգոկսինի կամ պրոպրանոլոլի ներերակային ներմուծումով: Լայն QRS կոմպլեքսով տախիկարդիան ձևավորվում է լրացուցիչ ուղիով ազդակը առաջընթաց հաղորդելու մեխանիզմի հիման վրա. սովորաբար դա առկայծող առիթմիա է՝ փորոքային կծկումների շատ բարձր հաճախությամբ (րոպեում 250-ից ավելի): Տախիառիթմիայի այս ձևի դեպքում գոյություն ունի այն փորոքների թելիկախաղի ձևափոխվելու սպառնալիք: Տախիառիթմիաները վերացնում են լիդոկաին կամ պրոկաինամիդ ներերակային ներմուծելով (դիգոկսին և վերապամիլ չեն օգտագործում): Դեղորայքային թերապիայի հանդեպ ռեզիստենտության և սրտային անբավարարության նշաններ հայտնվելու դեպքում կատարում են կարդիովարկած:
Ծոցային հանգույցի թուլացման համախտանիշ հաճախ առաջանում է սրտի իշեմիկ հիվանդության, սրտամկանի ինֆարկտի, ծոցային հանգույցի դեգեներատիվ փոփոխությունների, սրտի ամիլոիդոզի ֆոնի վրա: Այս համախտանիշի դեպքում ծոցնախասրտային//սինոատրիալ հանգույցին ավելի շատ ժամանակ է պահանջվում էլեկտրական ազդակի առաջացման համար և ԷՍԳ-ի վրա դա արտահայտվում է P ատամիկների միջև հատվածի երկարացմամբ: P-P հատվածի երկարումը պայմաններ է ստեղծում տախիառիթմիաների ծագման համար, որոնցից ավելի հաճախ կարող են դիտվել առկայծող առիթմիա և նախասրտերի թրթռում, հետևաբար, սինուսային բրադիկարդիայի շրջանները հիվանդների մոտ հերթագայվում են տախիառիթմիաների շրջաններով («տախի-բրադի» համախտանիշ): Եթե այդ համախտանիշը զուգակցվում է հեմոդինամիկ խանգարումների հետ (ուշագնացություններ, հիպոթենզիա), ապա խորհուրդ է տրվում արհեստական ռիթմավարի փոխպատվաստում: Նախասիրտ-փորոքային հանգույցով էլեկտրական ազդակի հաղորդման խանգարումները դառնում են նախասիրտ-փորոքային պաշարումների զարգացման պատճառ:
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին












